Как обработать резиновую грушу
Добавил пользователь Алексей Ф. Обновлено: 24.09.2024
Клизма (устаревшее – клистир) – это медицинская процедура, заключающаяся во вливании различных растворов для лучшего всасывания непосредственно в прямую кишку при помощи одноименного инструмента. В зависимости от типа применяемого препарата можно выделить три типа манипуляций:
- лечебные клизмы, необходимые для очистки кишечника, улучшения стула и достижения тому подобных сугубо медицинских целей;
- питательные клизмы, предназначенные для быстрого введения в организм необходимого количества полезных веществ (глюкозы, например), лучше усваивающихся, непосредственно, через стенки кишечника;
- диагностические клизмы, представляющие собой вливание в прямую кишку специальных контрастных растворов, обладающих уникальными эффектами, значительно облегчающими дальнейшую работу рентгенолога.
В этой статье мы подробно поговорим о лечебных (иначе говоря – об обыкновенных очистительных) клизмах, которые можно ставить и в домашних условиях. Как самостоятельно сделать клизму?
Когда и кому можно ставить клизму?

Беременным женщинам клизму делают непосредственно перед родами.
Злоупотребление подобной процедурой может быть опасным для здоровья, поэтому проводят ее, обычно, по назначению лечащего врача:
- при длительной (от двух суток и более) задержке стула;
- в случае сильной интоксикации организма вредными химическими или наркотическими веществами; иногда – после приема недоброкачественной пищи;
- в гигиенических целях (беременным – непосредственно перед родами, и в прочих случаях – незадолго до хирургической операции);
- при запорах, сопровождающихся повышением температуры (особенно актуально в отношении грудничков);
- непосредственно перед обследованием у рентгенолога, эндоскописта или проктолога;
- перед началом длительного сеанса лечебного голодания.
Поставить такую клизму можно и самому, у себя дома. Достаточно лишь приобрести все необходимое для данной процедуры в ближайшей аптеке.
Что нужно приобрести?

Для правильного проведения такой процедуры, как клизма в домашних условиях необходимо будет приобрести:
Здесь стоит подробнее рассказать о том, что представляет собой кружка Эсмарха . На первый взгляд, это обыкновенный резиновый сосуд-резервуар (сегодня, прочем, встречаются и варианты, изготовленные из стекла или даже эмалированные).
Устройства могут отличаться по форме. Стандартная модель чаще всего напоминает двухлитровую грелку с горлышком с одной стороны и небольшим отверстием (около 1 см в диаметре) для шланга – с другой.
Как правило, кружки Эсмарха продаются уже в комплекте со специальными шлангами. Последние имеют длину от метра до полутора и снабжены специальным краником для регулировки скорости и объема подачи жидкости. Завершается шланг специальным аккуратным наконечником из пластмассы, стекла или эбонита. Полностью укомплектованное это изделие можно приобрести в любой аптеке.
Важно помнить: все детали кружки Эсмарха должны быть тщательно (и, желательно, – по отдельности друг от друга) вымыты и обработаны как до самой процедуры, так и после нее.
Как правильно подготовить место для будущей процедуры?
Подготовка к клизме — важный этап процедуры.
Прежде всего, необходимо найти удобный лежак или кушетку, на которой сможет расположиться больной. Место проведения процедуры заранее застилается практичной, легко моющейся клеенкой, один конец которой опускается в тазик, ведерко или любую другую емкость (это необходимо на тот случай, если пациент во время манипуляций с клизмой не сможет удерживать жидкость внутри себя).
Как приготовить лечебный раствор для клизмы?

Лечебные растворы для клизм готовятся на основе отваров трав.
Лечебные растворы для клизм готовятся на основе отваров трав (ромашки, шалфея, календулы и других), соды, а также молока, лимонного сока или даже чеснока.
От выбора активного компонента, в данном случае, будут зависеть лишь дополнительные свойства препарата. В целом же, любые растворы для клизм делаются по одним и тем же принципам:
- за основу для приготовления препарата может быть взята только очищенная кипяченая вода;
- для усиления эффекта от клизмы, можно добавить в нее измельченное мыло (строго – хозяйственное или детское); при этом, прежде чем начинать процедуру важно убедиться, что мыльная стружка полностью растворилась в воде, образовав пену;
- перед применением раствора, необходимо вычислить его температуру при помощи специального градусника, подходящего для работы с водой; препараты, нагретые до 40 градусов по Цельсию или выше необходимо остудить (иначе пациент может заработать ожог кишки).
Какой именно температуры должна быть вода для клизмы? Ответить на этот вопрос однозначно не возможно. Все зависит от поставленного врачом диагноза:
- при атонических запорах применяют холодные растворы (12-20 градусов по Цельсию);
- при спастических – теплые (около 38 градусов по Цельсию);
- для обычных очистительных клизм вода должна быть подогрета до средней температуры (25-35 градусов по Цельсию).
Как только раствор будет готов, следует немедленно начинать и саму процедуру.
Подробнее о том как ставить клизму, расскажет видеоматериал:
Как поставить клизму – пошаговая инструкция

Кружка Эсмарха — незаменимый помощник при клизме в домашних условиях.
В домашних условиях клизма ставится следующим образом:

Существует и еще один способ постановки клизмы в домашних условиях, именуемый методом Хегара . Его суть заключается в том, что при аналогичной подготовке места и инвентаря для проведения процедуры, манипуляции с наконечником шланга доставляют пациенту гораздо меньше дискомфорта, благодаря удобно выбранной позе.
Чтобы испробовать метод на практике, больному необходимо стоять на четвереньках пригнув голову и опираясь обеими согнутыми в локтях руками о лежак. Важна при этом и техника дыхания: каждый вдох пациента должен быть максимально глубоким (желательно, сделанным через рот – это позволяет уменьшить возможные болевые ощущения).


289453


Клизма при запоре кишечника
Клизма при запоре - как сделать, противопоказания, виды | Фитомуцил Норм
Клизма при запоре взрослых - эффективное средство лечения, сделать которую можно в домашних условиях. В статье - о том, как правильно ставить клизму при запоре кишечника и их видах (например - очистительная). Фитомуцил Норм
Фитомуцил Норм
Запор часто сопровождается болезненными ощущениями и чреват интоксикацией. Бороться с констипацией нужно, поэтому врачи нередко предлагают комплексный подход к лечению: соблюдение диеты, повышение уровня физической активности, прием слабительных или других лекарственных препаратов. При длительном запоре важно как можно скорее опорожнить кишечник. Сделать это поможет клизма.
Клизма — это медицинская процедура, состоящая во введении воды или жидких растворов в прямую кишку через задний проход. Выполнять ее может как сам пациент, так и медицинский работник или родственник — специальных знаний при проведении процедуры не требуется. Однако стоит понимать, что у такой манипуляции существуют определенные показания и противопоказания, техника выполнения и особенности проведения.
Применение клизмы при запоре
Клизма представляет собой один из самых доступных методов, применяемых и в стационаре, и в домашних условиях. Он позволяет получить быстрый эффект и опорожнить кишечник уже через 5–15 минут после введения раствора. Понимание того, как сделать клизму при запоре, позволяет моментально облегчить симптомы задержки стула: очистить толстый кишечник, простимулировать кишечную моторику, вывести газы.
У такого подхода существуют минусы, особенно если мы говорим не об однажды возникшем, а о хроническом запоре. Клизма не является методом лечения запоров и заболеваний пищеварительной системы, которые их вызывают. Многие люди, испробовавшие все способы избавления от запора, отмечают следующие недостатки клизмы:
дискомфорт — при промывании кишечника неизбежны неприятные ощущения;
невозможность использования клизмы многократно — категорически не рекомендуется применять клизму регулярно, поскольку это может привести к осложнениям;
наличие противопоказаний в виде геморроя, анальной трещины и других аноректальных заболеваний — частых спутников запоров;
риск развития привыкания — клизмирование может стать причиной развития синдрома ленивого кишечника и спровоцировать зависимость от манипуляций.

Постоянное применение клизмы не решает основной проблемы. Человек борется против симптома, но не направляет свое внимание на первоисточник проблемы — заболевание желудочно-кишечного тракта, специфику рациона или уровень физической активности. Поэтому усердствовать с проведением клизм не стоит, она может помочь только в особых случаях, когда требуется срочно опорожнить кишечник.
Показания
Клизма грушей показана при возникновении острого запора — в случаях, когда задержка стула случается редко и не является хронической. Кроме того, процедуру проводят с осторожностью, если у пациента наблюдается так называемый каловый завал.
Каловый завал — это состояние, при котором на определенном участке прямой кишки образуется скопление каловых масс. Комок постепенно уплотняется, при этом между ним и стенками кишки остаются щели, по ним жидкие каловые массы проходят и выводятся наружу. Человек считает, что у него развивается диарея, и может начать принимать препараты от поноса, а это усугубляет проблему.
При частичной непроходимости прямой кишки быстро нарастают симптомы интоксикации. Лечение калового завала проводится без слабительных препаратов. Впрочем, клизму тоже применяют с осторожностью: процедура поможет в случаях, когда наконечник клизмы свободно проникает выше камня и нет риска травмировать стенки прямой кишки.
Кроме запора, существуют и другие показания к очищению кишечника с помощью клизм:
предстоящий проктологический осмотр;
подготовка к рентгенологическому обследованию органов пищеварительной, мочевыводящей системы, органов малого таза;
подготовка к эндоскопическим вмешательствам;
подготовка к постановке лекарственной клизмы.
Иногда клизму назначают в послеоперационном периоде, когда собственный стул не наблюдается спустя определенное время после хирургического вмешательства. Обычно на вторые-третьи сутки.
Но при каком бы показании ни планировалось проведение клизмы, важно помнить, что эту процедуру необходимо проводить только с назначения врача. Ведь существует еще ряд серьезных противопоказаний, которые вы можете не распознать у себя.
Противопоказания к клизме
Но важно отличать частичную и полную непроходимость: в первом случае имеет место отхождение жидкого стула. Частичная закупорка завершается разрешением в виде жидких каловых масс с гнилостным запахом.
Полная кишечная непроходимость характеризуется острой болью, бледностью кожи, потливостью, тахикардией, часто присоединяются тошнота и рвота. Характерным признаком являются асимметричное вздутие живота. В некоторых случаях отличить длительный запор от кишечной непроходимости можно только с помощью УЗИ или рентгенографии. Поэтому при подозрении на такое состояние лучше проконсультироваться с врачом.
Существуют и другие противопоказания к клизме:
кровотечение из любого отдела желудочно-кишечного тракта, выделение крови из прямой кишки;
воспаление толстого кишечника;
реабилитационный период после проведения вмешательств в области прямой кишки, перианальной области, например, после удаления геморроидальных узлов;
геморрой, анальная трещина, проктит, проктосигмоидит;
Клизма стимулирует перистальтику кишечника и тонус матки, поэтому по возможности лучше отказаться от процедуры во время менструации, чтобы не усилить кровотечение. При беременности клизму делают только под наблюдением врача и при острой необходимости.

Как правильно сделать клизму
Как сделать клизму взрослому при запоре? Если вам назначил клизму врач, то важно знать, как правильно ее сделать. В первую очередь следует подготовиться. Потребуется кружка Эсмарха или резиновая груша с наконечником, клеенка или впитывающая стерильная пеленка, вазелиновое масло или детский крем, антисептик (например, раствор на основе хлоргексидина).
Лучше проводить процедуру в ванной комнате, если она подходит для этого. При этом важно, чтобы поверхность, на которую ляжет человек, была ровной и твердой. Нужно застелить поверхность клеенкой и приготовить раствор для клизмирования. О том, какой именно раствор лучше подойдет в конкретном случае, мы расскажем далее в статье.
Наконечник спринцовки или кружки Эсмарха нужно протереть антисептиком, нанести на наконечник вазелин или детский крем, в крайнем случае — растительное масло. Человек должен занять удобную позицию — лечь на любой бок или встать в коленно-локтевую позу, расслабиться.
Клизму вводят в задний проход на глубину 5−10 сантиметров. Позывы в туалет могут начаться сразу после начала введения раствора, и важно сдерживать их в течение определенного времени. Температура раствора может составлять от 10−21 до 39 °C в зависимости от показаний.
Этапы самостоятельной постановки клизмы представлены следующим образом:
собрать кружку Эсмарха по инструкции;
наполнить ее раствором;
спустить немного жидкости, чтобы спустить воздух;
обработать наконечник вазелиновым маслом или детским кремом;
лечь на левый бок, колени подтянуть к груди;
раздвинуть ягодицы, ввести наконечник в задний проход на глубину не более 10 см;
вынуть наконечник, повернуться на спину и подождать 15 минут.
После процедуры появятся сильные позывы к дефекации, важно сдерживать их только в первые несколько минут, а после обеспечить возможность провести в туалете столько времени, сколько потребуется. Дефекация может произойти несколько раз, поэтому спешить не нужно.

Избавьтесь от проблем с кишечником
Натуральный британский препарат не вызывает привыкания и действует сразу
Виды клизм при запорах
Правильная клизма при запоре должна проводиться с учетом общего состояния здоровья, ситуации, причин задержки стула. Характеристики используемого раствора могут быть разными в зависимости от вида клизмы.
Масляная
Рекомендуется при спастическом запоре, обезвоживании каловых масс. Например, в случаях, когда запор стал следствием скудного питьевого режима. В качестве раствора выступает оливковое, касторовое, вазелиновое или другое масло в чистом виде.
Масло нагревают в горячей воде до 38 °C, набирают в шприц Жане или спринцовку, вводят в задний проход. Позывы к опорожнению могут наступать не сразу, а только спустя несколько часов, поэтому зачастую целесообразнее применять слабительные с отсроченным, предсказуемым эффектом.

Гипертоническая
Гипертоническая клизма предусматривает применение воды с растворенной солью. Обычно достаточно 0,2−0,5 л чистой холодной воды. Теплая вода может всосаться в кишечник, тогда нужного эффекта не будет. Солевой раствор повышает осмотическое давление, стимулирует разжижение каловых масс, эффект наступает через 20−30 минут.
Очистительная
Очистительная клизма при запоре предусматривает термическое раздражение водой определенной температуры. Используется чистая теплая вода, которая механически стимулирует стенки кишечника, оказывает температурное воздействие, меняет консистенцию кала. Эффект наступает сразу после выполнения процедуры.
Лекарственная
Обычно такие клизмы показаны при воспалительных заболеваниях прямой или сигмовидной кишки. В некоторых случаях в качестве раствора используются лекарственные средства, в том числе отвары лекарственных трав. Иногда вводятся лекарства общего. системного действия. Назначить лекарственный препарат может только специалист. Важно делать такие клизмы строго в соответствии с врачебными рекомендациями.
Следует понимать, что клизма не является методом лечения запоров. Кроме того, в случае с алиментарными запорами она не оказывает никакого воздействия на причины. Хронический запор встречается у 15−25% взрослого населения развитых стран, и в большинстве случаев он связан с особенностями рациона и низкой двигательной активностью современного человека.
Именно поэтому первой рекомендацией гастроэнтеролога при запорах у пациента почти всегда выступает коррекция меню — пополнение рациона продуктами, богатыми пищевыми волокнами. Иногда требуется дополнительный прием добавок с клетчаткой.
Статья имеет ознакомительный характер. Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
Парфенов А. И. Стратегия и тактика лечения хронических запоров // Медицинский совет. — 2011. — №9−10. — С. 12−17.
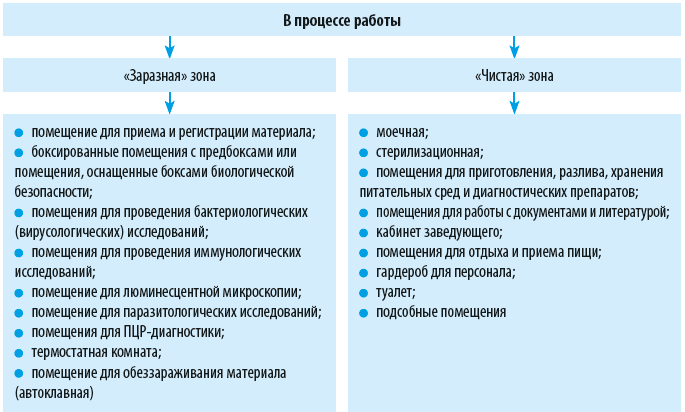
Диагностические лаборатории медицинских организаций, как правило, осуществляют работы с патогенными биологическими агентами (ПБА) III–IV групп патогенности. Чтобы обеспечить в лаборатории требования биологической безопасности, необходимо предусмотреть поточность технологических процессов, зонирование производственных помещений, своевременное проведение дезинфекционных мероприятий. Расскажем о том, как это сделать.
Зонирование лаборатории
Обратите внимание!
Выносить за пределы лаборатории оборудование, лабораторную или хозяйственную посуду, реактивы, инструменты и прочие объекты можно только после их дезинфекции и с разрешения руководителя лаборатории.
Требования к отделке помещений лаборатории
Поверхности пола, стен, потолка, мебели, оборудования и прочих объектов в помещениях лаборатории должны быть гладкими, устойчивыми к влажной уборке с применением моющих и дезинфицирующих средств. Для пола необходимо предусмотреть гидроизоляцию и антискользящее покрытие.
Если лаборатория располагается на первом этаже или в цоколе, то окна обязательно оснащают металлическими решетками, не нарушающими правил пожарной безопасности. Для защиты рабочих столов от попадания прямого солнечного света используют светозащитную пленку или жалюзи из материалов, устойчивых к воздействию дезсредств.
Доставка и прием биологического материала
На дно контейнера для транспортировки укладывают адсорбирующий материал (марлевую салфетку, ткань, вату).
Обратите внимание!
Не допускается доставка материала в хозяйственных сумках, чемоданах, портфелях и других предметах личного пользования.
Чтобы исключить контакт бланков-направлений с биологическим материалом, их вкладывают в отдельный полиэтиленовый пакет.
Важно!
Персонал лаборатории должен осуществлять прием и разбор биологического материала с использованием средств индивидуальной защиты: масок и резиновых перчаток.
Работа с патогенными биологическими агентами
Важно!
Запрещается пипетировать ртом и переливать жидкий инфекционный материал через край пробирки, покидать рабочее место во время манипуляций с ПБА, удалять необеззараженные сгустки крови из пробирок вытряхиванием, сливать жидкие отходы в канализацию без предварительного обеззараживания.
- центрифугирование ПБА и другие манипуляции, вследствие которых образуются аэрозоли;
- приготовление суспензий;
- работа с лиофилизированными ПБА;
- работа по ведению коллекционных штаммов;
- работа по идентификации и изучению выделенных штаммов микроорганизмов.
- серологические исследования и ПЦР-исследованияпо детекции в клиническом материале возбудителей парентеральных вирусных гепатитов В и С, ВИЧ-инфекции и других микроорганизмов II группы патогенности.
Во время работ двери боксов и предбоксов должны быть закрыты. До момента окончания работ выход из боксов не допускается.
Перед началом работ с использованием боксов биологической безопасности включают вентиляцию, проверяют исправность оборудования, наличие аварийного запаса дезинфицирующих средств. Манипуляции с ПБА должны выполняться ближе к задней стенке бокса на поддонах с салфетками, смоченными дезинфицирующим раствором.
После окончания работ с ПБА переднюю панель бокса биологической безопасности опускают, внутри бокса включают бактерицидные лампы.
Обратите внимание!
Боксы биологической безопасности должны проверяться на защитную эффективность:
после монтажа и подготовки к использованию;
после перемещения или ремонта;
не реже одного раза в год при наличии фильтров предварительной очистки воздуха от крупнодисперсных частиц;
не реже 2 раз в год при отсутствии фильтров предварительной очистки воздуха от крупнодисперсных частиц.
При проверке боксов должны контролироваться параметры эффективности работы фильтров очистки воздуха и скорость воздушного потока в рабочем проеме бокса.
Дезинфекционные мероприятия в лаборатории
При организации дезинфекционных мероприятий в лабораториях применяют физические и химические методы дезинфекции.
Для обеззараживания лабораторной посуды, защитной одежды персонала, бактериологических посевов, а также жидких отходов можно применять паровые стерилизаторы.
В воздушных стерилизаторах допускается обеззараживать лабораторную посуду из стекла, металлов или силикона, не загрязненную органическими веществами.
Обратите внимание!
Параметры паровой и воздушной стерилизации контролируют с помощью максимальных термометров, которые размещаются в контрольных точках. Количество контрольных точек зависит от объема камеры стерилизатора. Параметры паровой стерилизации дополнительно контролируются при помощи мановакуумметров.
Химический контроль термической стерилизации осуществляют при каждом цикле работы с использованием специальных тест-индикаторов, необходимое количество и точки расположения которых зависят от вида аппаратуры и объема стерилизационной камеры.
Контроль стерилизации с помощью бактериологических методов (биотестов) должен осуществляться не реже 2 раз в год, а также после ввода в эксплуатацию и ремонта аппаратуры. Биотесты, содержащие некоторое количество жизнеспособных микроорганизмов, обладающих высокой резистентностью, помещают в контрольные точки стерилизационной камеры. При качественно проведенном процессе стерилизации микроорганизмы погибают. Вид применяемых биотестов зависит от типа стерилизационного оборудования.
Химическими методами проводят обеззараживание различных поверхностей, медицинской мебели, оборудования, жидких отходов, спецодежды и других объектов.
К сведению
При выборе химических дезинфектантов предпочтение следует отдавать средствам с широким спектром антимикробной активности.
Объекты, загрязненные кровью, необходимо дезинфицировать растворами, обладающими активностью в отношении возбудителей парентеральных инфекций.
Рабочие растворы дезсредств готовят в специально отведенных помещениях или в вытяжном шкафу. Контейнеры (емкости) с растворами маркируют, указывая название дезсредства и его назначение, концентрацию раствора, дату приготовления и дату конечной реализации.
Дезсредства, применяемые для проведения текущих и генеральных уборок, должны обладать моющими свойствами. Текущую уборку проводят 2 раза в день. Обрабатывают полы, мебель, оборудование, подоконники, двери.
Генеральные уборки проводят не реже 1 раза в месяц, в боксированных помещениях — не реже 1 раза в неделю.
После влажной уборки включают бактерицидные облучатели. Их следует эксплуатировать в соответствии с действующими методическими документами и инструкциями по применению конкретного оборудования.
Обратите внимание!
Если в течение дня нужно экстренно обработать небольшие по площади или труднодоступные поверхности, следует использовать готовые к применению формы дезсредств, которые имеют небольшое время экспозиции и выпускаются в виде спреев или дезинфицирующих салфеток.
Медицинские изделия и посуду дезинфицируют способом полного погружения в рабочий раствор дезинфицирующего средства. Разъемные изделия обеззараживают в разобранном виде, каналы и полости изделий заполняют дезинфицирующим раствором.
Особенности обращения с отходами лабораторий
Лабораторную посуду с культурами микроорганизмов, как правило, обеззараживают в паровых стерилизаторах.
Важно!
Пробирки со сгустками крови обеззараживают с использованием дезинфицирующих растворов или с применением физических методов дезинфекции. Вытряхивать необеззараженные сгустки крови из пробирок запрещено.
При погружении в дезинфицирующий раствор пробирок со сгустками крови необходимо соблюдать осторожность. Пробирку берут анатомическим пинцетом так, чтобы одна его бранша вошла немного внутрь, и погружают ее в наклонном положении до полного заполнения раствором. При правильном погружении воздушные пузыри не образуются, пробирка опускается на дно.
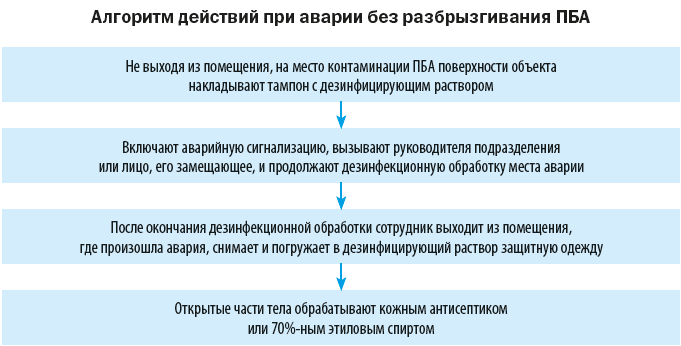
Техника безопасности и ликвидация аварийных ситуаций
Помещения лаборатории должны быть оборудованы пожарной сигнализацией и обеспечены средствами пожаротушения в соответствии с требованиями пожарной безопасности.
Сотрудники диагностических лабораторий должны быть обеспечены спецодеждой соответствующего размера: медицинскими халатами и костюмами, шапочками, медицинской обувью и средствами индивидуальной защиты, в том числе перчатками и масками, респираторами.
Для работы в боксированных помещениях используют отдельный халат, доходящий до нижней трети голени, и тапочки.
Рабочая одежда и обувь должны быть индивидуальными, храниться отдельно от личной одежды. Смена рабочей одежды проводится по мере загрязнения, но не реже 1 раза в неделю. Стирать спецодежду следует централизованно. Перед сдачей в стирку защитную одежду обеззараживают.
Важно!
На случай аварийных ситуаций, при которых создается угроза выделения ПБА в воздух рабочей зоны или есть риск заражения персонала, в лаборатории должен быть план ликвидации аварии и запас дезинфицирующих средств.
Объем мероприятий по ликвидации аварии зависит от характера выполняемой работы, вида и свойств ПБА, масштабов аварии.
Кроме того, в специально отведенном месте хранят аварийную аптечку, гидропульт, комплекты рабочей одежды для переодевания пострадавших и защитной одежды для сотрудников, ликвидирующих последствия аварии. Ответственным за комплектование аптечки и аварийной укладки является заведующий лабораторией.
Состав аварийной аптечки:
1. Спирт этиловый 70%-ный — 2 флакона по 100 мл.
2. Спиртовой раствор йода 5%-ный — 1 флакон.
3. Раствор борной кислоты 1%-ный — 1 флакон.
4. Нашатырный спирт — 1 флакон.
5. Бинт марлевый медицинский стерильный (5 м × 10 см) — 2 шт.
6. Лейкопластырь бактерицидный (не менее 1,9 см × 7,2 см) — 3 шт.
7. Салфетка марлевая медицинская стерильная (не менее 16 см × 14 см, № 10) — 1 уп.
8. Ножницы с закругленными браншами.
При аварии во время работы на центрифуге крышку медленно открывают только спустя 30–40 минут, чтобы сформировавшийся аэрозоль успел осесть. Центрифужные стаканы и разбитое стекло помещают в дезинфицирующий раствор, поверхность крышки, внутренние части центрифуги, ее наружную поверхность дезинфицируют (после отключения ее от электросети).
О каждом случае аварийной ситуации руководитель лаборатории обязан сообщить комиссии по контролю соблюдения требований биологической безопасности, а также руководителю медорганизации.
Не реже 1 раза в год в лаборатории должны проводиться тренировочные учения по ликвидации аварий.
Допуск персонала к работе с ПБА
Допуск персонала к работе с ПБА III–IV групп патогенности, а также допуск инженерно-технического персонала к обслуживанию лабораторного оборудования должен осуществляться на основании приказа главного врача. Приказ издается не реже одного раза в два года, корректируется по мере необходимости.
В лабораториях медорганизаций работу с ПБА могут выполнять специалисты не моложе 18 лет с высшим и средним медицинским или биологическим образованием, прошедшие необходимую профессиональную подготовку.
Лица, имеющие медицинские противопоказания к вакцинации, лечению специфическими препаратами, использованию средств индивидуальной защиты, к работам с ПБА не допускаются.
Не реже 1 раза в год медицинский персонал, работающий с ПБА, должен проходить инструктаж по соблюдению требований биологической безопасности. Инженерно-технический персонал, дезинфекторы и санитарки лаборатории также должны проходить вводные и периодические инструктажи по биологической безопасности.
При приеме на работу сотрудников лаборатории направляют на предварительный медицинский осмотр для выявления противопоказаний с учетом специфики трудовой деятельности[1].
Все сотрудники, которые привлекаются к работам с ПБА, должны быть привиты в соответствии с календарем профилактических прививок и календарем прививок по эпидемическим показаниям.
К работе с паровыми стерилизаторами (автоклавами) могут быть допущены лица, обученные, аттестованные и имеющие удостоверение на право обслуживания сосудов, работающих под давлением.
Организация работы комиссии по биологической безопасности
Для контроля за соблюдением мер биологической безопасности при работе с ПБА в медорганизации создается специальная комиссия. В ее состав, как правило, включают заведующего лабораторией, врача-эпидемиолога или его помощника, инженера по охране труда и других заинтересованных специалистов.
Задачи комиссии по биологической безопасности:
- организация и проведение постоянного контроля за соблюдением регламентированного порядка обеспечения биологической безопасности лаборатории;
- разработка комплекса мер по совершенствованию биологической безопасности;
- организация и проведение мероприятий, направленных на предупреждение аварийных ситуаций при работе с ПБА и ликвидацию их последствий;
- контроль за подготовленностью сотрудников к работе с ПБА и организация наблюдения за состоянием их здоровья.
Заседания комиссии проводятся не реже 2 раз в год. Решения комиссии доводятся до сведения руководителя медорганизации.
Эта информация поможет вам узнать, как ухаживать за дренажной системой Jackson-Pratt ® после выписки из больницы. Вам также будет полезен просмотр следующего видеоролика.
О дренажной системе Jackson-Pratt

Рисунок 1. Дренажная система Jackson-Pratt
Дренажная система Jackson-Pratt состоит из гибкой трубки, присоединенной к мягкому пластиковому сосуду с пробкой (см. рисунок 1). Конец дренажной трубки, который имеет плоскую форму и окрашен в белый цвет, вводится в тело через небольшое отверстие недалеко от хирургического разреза. Этот участок называется местом введения. Кетгут (шов) удерживает конец дренажа на месте. Остальная часть трубки выступает из вашего тела и прикреплена к сосуду.
Когда вы сжимаете (сдавливаете) сосуд с закрытой пробкой, создается равномерное слабое давление всасывания. Сосуд должен всегда находиться в сжатом состоянии, помимо того момента, когда вы опорожняете дренаж.
Длительность использования дренажной системы Jackson-Pratt зависит от проведенной вам операции и от количества жидкости, выделяемой через дренаж. Оно не одинаково для всех. У некоторых людей количество выделяемой через дренаж жидкости большое, у некоторых — нет. Систему Jackson-Pratt обычно снимают, когда количество выделяемой через дренаж жидкости составляет 30 мл или менее за 24 часа. Вы будете записывать количество выделяемой жидкости в журнал дренажа, он приводится в конце этого материала. Важно приносить журнал с собой на приемы к врачу для последующего наблюдения.
Уход за дренажной системой Jackson-Pratt
После выписки из больницы вы будете ухаживать за дренажной системой Jackson-Pratt следующим образом:
- очищайте трубку, сжимая ее, чтобы вывести сгустки;
- дважды в день опорожняйте дренажную систему и записывайте количество выделяемой через дренаж жидкости в журнал дренажной системы Jackson-Pratt, который приводится в конце этого материала;
- при наличии более 1 дренажной системы выполняйте измерения и ведите записи для каждой из них отдельно, не суммируйте показания;
Очистка трубки
Выполнение перечисленных ниже действий поможет очистить трубку от сгустков и возобновить поток через дренажную систему.
Очищайте трубку перед опорожнением системы и измерением количества выделяемой жидкости. Кроме того, выполните очистку трубки, если вы заметили подтекание жидкости вокруг места введения.
- Вымойте руки.
- Для этого намочите руки водой, намыльте их, мойте в течение минимум 20 секунд, затем сполосните. Вытрите руки полотенцем и закройте с помощью того же полотенца водопроводный кран.
- При использовании спиртосодержащего антисептика для рук нанесите его на всю поверхность кистей рук и втирайте до полного высыхания.
- Посмотрите на трубку в зеркало. Это поможет понять, где должны быть ваши руки.
- Зажмите трубку большим и указательным пальцами одной руки как можно ближе к участку ее введения в кожу. Продолжайте удерживать трубку таким образом в процессе ее очистки. Так вы убедитесь в том, что не потянете себя за кожу, вызывая болезненные ощущения.
- Большим и указательным пальцами другой руки сожмите трубку прямо под пальцами первой руки. Продолжая сжимать пальцы, проведите ими вниз по трубке, продвигая сгустки к сосуду. Чтобы пальцам было легче скользить по трубке, можно воспользоваться спиртовыми салфетками.
- Повторите действия 3 и 4 столько раз, сколько потребуется, чтобы обеспечить отток сгустков из трубки в сосуд. Если вы не можете удалить сгусток в сосуд или если количество выделяемой жидкости мало либо она отсутствует, сообщите об этом врачу или медсестре/медбрату.
Опорожнение дренажа
Опорожнять дренажную систему Jackson-Pratt нужно два раза в день — утром и вечером. При опорожнении дренажной системы Jackson-Pratt следуйте приведенным ниже инструкциям.
- мерный контейнер, который вам дала медсестра/дал медбрат;
- журнал дренажной системы Jackson-Pratt;
- ручка или карандаш.
- Подготовьте чистую рабочую поверхность. Можно использовать ванную комнату или другое помещение, где есть сухая незагроможденная поверхность.
- Подготовьте все необходимое. Вам потребуется:
- мерный контейнер, выданный вам медсестрой/медбратом;
- журнал дренажной системы Jackson-Pratt;
- Ручка или карандаш.
- Вымойте руки.
- Для этого намочите руки водой, намыльте их, мойте в течение минимум 20 секунд, затем сполосните. Вытрите руки полотенцем и закройте с помощью того же полотенца водопроводный кран.
- При использовании спиртосодержащего антисептика для рук нанесите его на всю поверхность кистей рук и втирайте до полного высыхания.
![Рисунок 2. Опорожнение сосуда]()
Рисунок 2. Опорожнение сосуда
- Если вы носите хирургический бюстгальтер, он будет снабжен пластиковой петлей или пришитой снизу липкой застежкой Velcro ® . Закрепите дренажный сосуд на бюстгальтере.
- Если вы носите повязку, закрепите дренажный сосуд на ней.
- Возможно, вам будет удобно носить дренажную систему в поясной сумке или в мешочке.
Уход за местом введения системы
Следите за появлением признаков инфекции
После опорожнения дренажной системы снова вымойте руки и осмотрите зону вокруг места введения дренажа на наличие следующих признаков:
- чувствительность;
- отек;
- выделение гноя.
- ощущение теплоты;
- более выраженное, чем обычно, покраснение. Иногда в месте введения дренажа образуется покраснение размером с десятицентовую монету. Это нормально.
Если у вас имеются какие-либо из этих признаков или симптомов или температура поднимается до 101 °F (38,3 °C) или выше, позвоните своему врачу. Это может означать наличие инфекции.
Если на место введения дренажа следует наложить бандаж, медицинский сотрудник сообщит вам об этом.
Поддерживайте чистоту кожи вокруг места введения дренажа
Поддерживайте чистоту и сухость места введения дренажа, промывая его водой с мылом, а затем бережно промакивая полотенцем.
Возможные проблемы при использовании дренажной системы
Ознакомившись с информацией о том, как ухаживать за дренажной системой Jackson-Pratt, вы сможете делать это самостоятельно. В первый раз медсестра/медбрат будет наблюдать за вашими действиями по опорожнению дренажной системы, чтобы убедиться в том, что вы все делаете правильно. Даже после того, как вы начнете ухаживать за системой самостоятельно, можно всегда обратиться за помощью. При возникновении проблем позвоните своему врачу.
Уход за кожей после снятия дренажной системы
Дренажная система снимается в кабинете врача. На место введения дренажа накладывается бандаж.
Важно держать место введения дренажа и соседние участки кожи чистыми и сухими. Это поможет предотвратить развитие инфекций и ускорит заживление кожи. Уход за кожей после снятия дренажной системы отличается в том случае, если вам была сделана реконструктивная операция.
Уход за кожей в случаях, если реконструктивная операция не проводилась
Если вы перенесли операцию без реконструкции, после снятия дренажной системы выполняйте следующие рекомендации.
- Снимите бандаж спустя 24 часа.
- После снятия бандажа можно принять душ, но не принимайте ванну и не погружайте рану в воду (например в ванне или бассейне), пока она полностью не затянется и не прекратится дренирование раны.
- Осторожно промойте участок мылом и сполосните теплой водой. Промокните полотенцем.
- Осмотрите участок, при необходимости используйте зеркало. Считается нормальным, если у вас наблюдается:
- небольшое покраснение;
- слабо выраженная припухлость;
- чувствительность;
- небольшое количество прозрачной или кровянистой жидкости на марлевом тампоне.
Уход за кожей в случаях, когда проводилась реконструктивная операция
Если вы перенесли операцию с реконструкцией, после снятия дренажной системы выполняйте следующие рекомендации.
Читайте также: