Дегенеративные болезни глазного яблока
Добавил пользователь Дмитрий К. Обновлено: 24.09.2024
Возрастная макулярная дегенерация (ВМД, макулодистрофия) – это наличие различных видов дистрофических изменений в макулярной области сетчатки. Возрастная макулодистрофия сетчатки – самая частая причина необратимой потери зрения у людей старше 50 лет. В клинической практике выделяют сухую и влажную формы ВМД.
- Сухая форма возрастной макулодистрофии или возрастная макулопатия (ВМ) может быть результатом выраженного процесса нормального старения организма, имеет доброкачественное течение, характеризуется наличием отдельных желтых пятен (друз) в макулярной зоне и участков гипопигментации сетчатки. Как правило, сухая форма ВМД значительно не снижает остроту зрения, не вызывает жалоб у Пациентов, не прогрессирует и не требует лечения. Однако требует динамического наблюдения специалистов, чтобы исключить переход во влажную форму.
- Влажная форма ВМД развивается при дальнейшем прогрессировании процесса дистрофии макулы. Увеличивается размер и количество друз, их слияние, появляется отслойка пигментного эпителия и нейроэпителия, развивается отек сетчатки, формируются очаги разрастания новообразованных сосудов, что приводит к формированию рубцовой ткани, кровоизлияниям и заканчивается необратимой потерей зрения.
Причины развития
- Возраст (средний возраст больных ВМД 55-80 лет, но, по наблюдениям последних лет, неуклонно растет число Пациентов среди лиц допенсионного возраста);
- Пол (женщины болеют ВМД в 2 раза чаще мужчин);
- Наследственность (если среди прямых родственников есть Пациенты с ВМД, то риск заболеть увеличивается в разы);
- Сердечно-сосудистые заболевания (артериальная гипертония, атеросклероз сосудов головного мозга);
- Сахарный диабет;
- Несбалансированное питание (избыточная масса тела, ожирение, высокий уровень холестерина в крови, дефицит витаминов и антиоксидантов);
- Курение (доказанный фактор риска развития ВМД);
- Продолжительное и интенсивное воздействие прямых лучей солнечного света, а также особенности профессиональной работы (например, работа с лазером или источниками ионизирующего излучения);
- Плохая экология;
- Перенесенные заболевания или травмы глаз.
Наследственная предрасположенность – одна из основных причин возникновения дегенерации сетчатки. Если кто-то из ваших близких родственников подвержен этому заболеванию, вам следует регулярно посещать врача-офтальмолога, чтобы контролировать риск возникновения и развития дистрофии сетчатки.
Симптомы возникновения ВМД
- Сначала теряется яркость и контрастность восприятия цветов и искажаются видимые линии, а также Пациенту не хватает освещенности, которой было достаточно раньше.
- На следующем этапе при чтении и письме текстов в привычных очках Пациент замечает выпадение отдельных букв или целых слов.
- Затем отмечается потеря остроты зрения на близком и на дальнем расстоянии.
- Позже, при развитии болезни, перед глазом появляется пятно, сначала полупрозрачное, после вовсе непрозрачное, резко ухудшающее зрение, лишающее Пациента возможности различать предметы, лица людей.
Возрастная макулодистрофия – это заболевание парного органа, поражение распространяется на оба глаза. Чаще всего на одном глазу дистрофия сетчатки проявляется и прогрессирует активнее. Проявление заболевания на парном глазу возможно не сразу, даже через 5-8 лет после установления диагноза ВМД. Если Пациент не проходит регулярные проверки у офтальмолога, сам он может не сразу заметить возникшие проблемы со зрением, так как дополнительную нагрузку берет на себя лучше видящий глаз.
Методы диагностики ВМД
На сегодняшний день диагностировать у Пациента дистрофию сетчатки возможно различными способами. Прежде всего, Пациент самостоятельно может заподозрить проблемы с сетчаткой при помощи Сетки Амслера (тест Амслера), когда линии рассматриваемой сетки становятся неровными. Наряду с традиционными – проверка остроты зрения и состояния глазного дна (офтальмоскопия), исследование поля зрения (периметрия), - существуют современные компьютеризированные методы. Такие как:
- Оптическая когерентная томография (ОКТ)
- Фотографирование глазного дна
- Флюоресцентная ангиография
- Электрофизиологические исследования
- Компьютерная ретинотомография
Именно когерентная томография является золотым стандартом диагностики заболеваний глазного дна и позволяет получать наиболее качественные изображения сетчатки глаза, распознавая мельчайшие и самые ранние изменения, сопровождающие возрастную макулодистрофию.
Самостоятельный контроль возрастной макулодистрофии
Следует немедленно обратиться к офтальмологу при появлении любой из перечисленных ниже жалоб:
- Снижении остроты зрения как вдаль, так и на близком расстоянии;
- Затруднениях, возникающих при чтении и письме в прежних очках;
- Необходимости большего освещения;
- Появлении перед глазом полупрозрачного фиксированного пятна;
- Искажении контуров предметов, их цвета и контрастности.
Развитие и последствия ВМД
Очки и ВМД
Современные методы лечения возрастной макулодистрофии
К сожалению, современная мировая медицина пока не может предложить действенный метод, позволяющий полностью излечиться от возрастной макулодистрофии сетчатки и восстановить зрение на 100%. Поэтому так важны ранняя диагностика и контроль за ВМД.
Для лечения больных с возрастной макулодистрофией применяются:
Все существующие глазные капли могут работать только на поверхности глаза и не способны достичь сетчатки, поэтому не являются медикаментозными препаратами для лечения ВМД.
Самое эффективное лечение дистрофии сетчатки глаза для вас сможет подобрать только врач-специалист, определив форму и стадию заболевания, с учетом индивидуальных противопоказаний и возможных сопутствующих болезней (таких как сахарный диабет, атеросклероз или гипертония). Самолечение при ВМД категорически противопоказано!
Диета при ВМД
Диета – важный и обязательный аспект для профилактики ранних стадий возрастной макулодистрофии сетчатки.
- Необходимо исключить из рациона продукты с повышенным содержанием холестерина.
- Наполнить ежедневный рацион витаминами, микроэлементами и антиоксидантами.
- Для сетчатки необходимы каротиноиды – лютеин и зеаксантин, которые содержатся в яичных желтках, шпинате, брокколи, болгарском перце, тыкве, томатах, моркови, бобах, капусте, грейпфруте, киви и т.д.
- Антиоксиданты для глаз содержат черника, красная смородина, косточки красного винограда.
- Витамин А (ретинол) входит в состав зрительного пигмента, он содержится в яйцах, молоке, печени морских рыб.
- Витамины группы В поддерживают нервную и иммунную системы, здоровый рост и размножение клеток в организме. Их источником являются дрожжи, творог, сыр, молоко, пророщенные зерна, бобовые.
- Витамин С оказывает общеукрепляющее действие на организм в целом и важен для профилактики ВМД. Им богаты белокочанная капуста, киви, красная смородина, цитрусовые, зеленый горошек, шпинат и т.д.
- Витамин Е усиливает действие антиоксидантов, улучшает кровообращение в области глаз. Его источником являются растительные масла, орехи, шпинат.
- Диета для профилактики и при ВМД рекомендует разнообразное и сбалансированное питание. Питаться нужно часто и дробно - 5-6 раз в день.
Лечение возрастной макулодистрофии в Глазной клинике доктора Беликовой.
В нашем офтальмологическом центре используются все современные методики, позволяющие купировать развитие заболевания и облегчить состояние Пациентов.
Комплексная терапия ВМД
Медикаментозная терапия сочетается с физиотерапевтическим лечением (магнитно- или лазеротерапией).
Период и продолжительность лечения определяет лечащий врач индивидуально в зависимости от клинической картины болезни. Курсы лечения могут назначаться каждые 4-8 месяцев.
- Интравитреальное (в полость глаза) введение стероидов;
- Фотодинамическая терапия (ФДТ);
- Лазерное лечение (лазерная коагуляция и транспупиллярная термотерапия - тепловое облучение сетчатки лазером через зрачок);
- Комбинация вышеуказанных методов.
Лечение возрастной макулодистрофии в Глазной клинике доктора Беликовой
Удаление неоваскулярных мембран под сетчаткой. Эта операция позволяет увеличить светочувствительность и уменьшить искажение линий.
ВМД и глаукома (заболевание зрительной системы, сопровождающееся повышением внутриглазного давления и атрофией зрительного нерва)
Да, к несчастью, возможно развитие у Пациента обоих заболеваний сразу и даже на одном глазу. Это особенно тяжелая ситуация, так как одновременно страдает и центральное, и периферическое зрение. Скорее всего, преобладать будет та болезнь, которая быстрее прогрессирует или развилась первой. Для лечения этих заболеваний в нашей клинике применяются различные методы, и курсы терапии могут проходить параллельно, независимо друг от друга.
ВМД и катаракта (помутнение хрусталика)
Оперировать катаракту стоит, даже если сопутствующим заболеванием является ВМД. Нельзя допускать развитие катаракты, которое ведет к серьезному ухудшению зрительных функций. Удаление катаракты приведет к восстановлению зрения до той степени, которая была до ее развития и позволит более точно диагностировать и лечить болезни сетчатки.
Пациентам с ВМД рекомендуется во время операции по удалению катаракты имплантировать искусственный хрусталик со специальным светофильтром для защиты от УФ-излучения, что максимально соответствует параметрам естественного хрусталика.
ВМД и сахарный диабет
Сахарный диабет является одним из факторов риска возникновения и развития ВМД. Это заболевание способно вызвать серьезную дегенерацию сетчатки, которая приведет к значительному ухудшению зрения и усугубит развитие ВМД.
Пациентам с сахарным диабетом необходимо выполнять предписания эндокринолога, следить за уровнем сахара крови, а также посещать офтальмолога не реже двух раз в год.
Возрастную макулодистрофию проще предотвратить или взять под контроль на самой ранней стадии, чем лечить в уже запущенном виде. Именно поэтому Пациентам в возрасте от 40 до 64 лет каждые 2-4 года необходимо проходить полное офтальмологическое обследование. В возрасте 65 лет и старше – каждые 1-2 года. При наличии нескольких факторов риска ВМД - не реже 2-х раз в год.
Если у вас есть пожилые родственники, позаботьтесь о здоровье их глаз и запишите на профилактический осмотр в нашу клинику. Если вы заметили, что ваше зрение стало ухудшаться, приходите вместе – за один визит мы проведем диагностику и дадим исчерпывающие рекомендации, а при необходимости назначим лечение.
Дистрофия роговицы — прогрессирующее офтальмологическое заболевание, суть которого заключается в повреждении внешнего слоя оболочки глаза. Даже при незначительных размерах патологического очага появляются проблемы со зрением: изображение в поле видимости становится мутным и нечетким. Особенность аномалии состоит в том, что она обнаруживается на обоих глазах, и в ряде случаев врачам не удается установить первопричину деструктивного процесса. Если вовремя не обратить внимание на болезнь и не начать лечение дистрофии роговицы, существует риск утраты зрения.
Классификация заболевания
Официальная классификация выделяет несколько разновидностей дистрофии роговицы в зависимости от особенностей ее возникновения и развития. По причинам появления заболевание делят на первичное и вторичное. Первичные формы дистрофии имеют генетические корни и относятся к категории наследуемых аномалий.
Важно! Несмотря на то, что предрасположенность к ухудшению прозрачности роговицы имеется с рождения, манифестация происходит в зрелом возрасте. Большая часть пациентов с таким диагнозом — люди старше 40 лет.
Вторичные дистрофические заболевания роговицы являются следствием перенесенного ранее офтальмологического недуга: инфекции, воспаления, травмы глазного яблока. Они также могут иметь ятрогенную природу, то есть развиваться после перенесенного хирургического вмешательства на глазах.
В зависимости от локализации патологического очага офтальмологи выделяют следующие виды дистрофии роговицы:
- Лентовидная. Имеет вторичное происхождение (иридоциклит, травма глаза, нарушение кровоснабжения и т. д.). Очаг находится на наружном слое роговицы и затрагивает мембрану роговицы. Он имеет форму ленты, начало которой располагается на периферии передней части глазного яблока у наружного или внутреннего уголка, и протягивается к центру. Особенность патологии — повышенное содержание солей в очаге дистрофии.
- Стромальная. Имеет генетическое происхождение, чаще диагностируется у мужчин. Очаги располагаются на периферии передней части глазного яблока. На оболочке видны точечные повреждения в стромальном слое роговицы.
- Эндотелиальная. Имеет генетическое или травматическое (в том числе послеоперационное) происхождение. Чаще диагностируется у женщин. Выражается формированием полостей, наполненных жидкостью, в эндотелии рогового слоя. В результате недостаточного деления клеток эндотелия происходит истончение оболочки глаза с образованием пузырьков на ее поверхности. Они могут прорываться, угрожая проникновением инфекций внутрь глаза.
- Краевая. Может быть первичной или вторичной. Отличается очень медленным развитием. Патологическое изменение локализовано по краю лимбы, из-за чего принимает форму серпа. При запущенной форме на очаге дистрофии возникают перфорации.
Независимо от формы и природы клиника дистрофической аномалии роговой оболочки всегда одинакова за небольшими исключениями.
Основные симптомы
- повышенная чувствительность к свету;
- слезотечение;
- ощущение инородного предмета в глазу;
- боли и рези;
- покраснение роговицы;
- видимая отечность роговицы;
- помутнение глаза (бельмо).
Описанные симптомы обнаруживаются в разных сочетаниях, а интенсивность зависит от индивидуальных особенностей и вида патологии. Так, наиболее тяжелой симптоматикой отличается эндотелиальная дистрофия роговицы, в то время как краевая клинически не проявляет себя до момента перфорации роговой оболочки.
Диагностика
По симптоматике дистрофия роговицы не отличается от других офтальмологических заболеваний. Внешне она похожа на конъюнктивит, кератит и прочие воспалительные процессы: они тоже сопровождаются физическим дискомфортом и снижением остроты зрения. Для более точной диагностики, помимо внешнего осмотра и сбора анамнеза, используются дополнительные методы:
- биомикроскопия — бесконтактный осмотр роговицы с использованием щелевой лампы с многократным увеличением;
- пахиметрия — инструментальное измерение толщины роговицы по всей поверхности передней части глазного яблока;
- визометрия — инструментальная оценка остроты зрения.
Этих методов бывает достаточно, чтобы подтвердить диагноз, установить вид патологии и определить степень ее развития.
Лечение дистрофии роговицы
Для лечения дистрофии роговицы используются консервативные и хирургические методы. В первом случае терапия направлена на замедление прогрессирования болезни, а во втором возможно полное устранение дистрофии роговицы.
Важно! Дистрофические изменения в оболочке глаза часто имеют необратимый характер, а причины появления дефектов не поддаются ликвидации. Поэтому даже радикальные способы лечения патологии могут дать временный результат.
Медикаментозное лечение
При неосложненном течении и отсутствии признаков стремительного прогрессирования патологию лечат с помощью лекарств местного и системного действия. К местным препаратам относятся:
Для уменьшения проявлений и более качественной защиты поверхности глаз от дополнительного травмирования и проникновения инфекций используются мягкие контактные линзы в сочетании с мазями и гелями.
Наряду с ними применяются препараты системного действия: инъекции экстракта алоэ, лидазы и стекловидного тела, витаминно-минеральные комплексы в форме таблеток и капель, отдельные виды витаминов внутримышечно.
Хирургическая операции
Кератопластика — радикальный способ, с помощью которого дистрофия роговицы устраняется полностью. В процессе операции врач послойно удаляет поврежденные участки роговой оболочки, а затем устанавливает на обработанные места донорский или искусственный материал.
Прогноз и возможные осложнения
Прогнозы при дистрофических изменениях роговицы зависят от того, как рано будет обнаружен дефект. Современная медицина располагает средствами для сохранения зрения при таком недуге, однако гарантий 100% избавления от него не существует, особенно если у болезни генетическая природа.
Наиболее распространённым методом диагностики состояния сетчатки на сегодняшний день является осмотр глазного дня. Он позволяет даже на ранних стадиях выявить патологию центральной части сетчатки, однако осмотр периферических зон нередко затруднён. Даже специальные препараты, расширяющие зрачок, не обеспечивают достаточный обзор крайних участков. К сожалению, именно там чаще всего начинается дистрофия, приводящая к разрывам и отслоению, причём эта тенденция имеет место как у людей со сниженной остротой зрения (близоруких и дальнозорких), так и у лиц, не имеющих проблем со зрением.
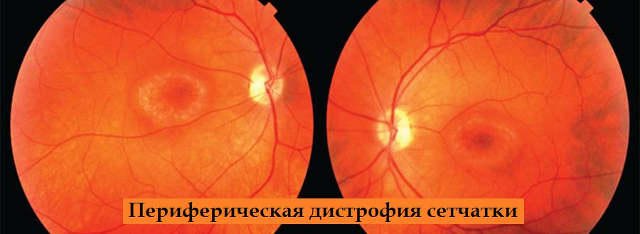
Причины
Дистрофия тканей может развиваться в любом возрасте, как у мужчин, так и у женщин. Причин, однозначно вызывающих нарушение трофика периферических зон сетчатки, не выявлено. Можно говорить лишь о негативных факторах, способных повысить вероятность развития этой патологии. Риск дистрофии сетчатки выше:
- при наличии близорукости любой степени;
- в случае отягощённой наследственности;
- при частых или хронических воспалительных заболеваниях глаз;
- после травм головы, лица и глаз;
- на фоне общих заболеваний (сахарного диабета, гипертонии, атеросклероза);
- как осложнение после отравлений и интоксикации инфекционного и вирусного генеза.
Начало дистрофических и дегенеративных процессов всегда связано с нарушением питания сетчатки. Сосудистая недостаточность, тромбы, замедленный метаболизм вызывают дефицит необходимых веществ и накопление продуктов распада в периферических зонах.
Опасны также резкие нагрузки. Отслоение и разрывы сетчатки могут иметь стремительное развитие на фоне:
- тяжёлых физических упражнений;
- подъёма тяжестей;
- естественного родоразрешения;
- под действием вибрации;
- при резком подъёме на высоту или погружении на глубину.
Фактор наличия близорукости тесно связан с риском развития дистрофических процессов. Это обусловлено увеличенной длиной глаза. Любые отклонения формы и размеров элементов зрительной системы от нормальных показателей могут препятствовать трофику и замедлять метаболизм. При близорукости растяжение оболочек глаза приводит к истончению и неоднородности тканей сетчатки.
ПРХД и ПВХРД – в чем разница?
Дистрофии периферических зон сетчатки условно делятся на две группы:
В первом случае патология охватывает только саму сетчатку и сосудистую оболочку. При ПВХРД трофические изменения затрагивают также и стекловидное тело.
Тяжесть и прогностическая опасность дистрофии сетчатки оценивается также по ряду других показателей. Различают следующие виды дистрофии периферических зон сетчатки:
Инееподобная дистрофия. Этот тип дистрофии чаще всего возникает как результат наследования. Дистрофические изменения периферических зон, как правило, симметричны на обоих глазах. Очаги истончения выглядят как крупные желтоватые снежинки или фрагменты узоров инея, выступающие над поверхностью сетчатки и локализованные около облитерированных утолщённых сосудов. Картину могут также дополнять участки повышенной пигментации. Инееподобная дистрофия развивается медленно и реже заканчивается разрывами и отслоением, чем другие виды патологий.
Кистевидная (мелкокистозная) дистрофия. Очаги истончения выглядят как мелкие, крупные и сливающиеся пятна ярко-красного цвета. Их расположение чаще всего – крайние периферические зоны. Этот тип дистрофии опасен, поскольку приводит к разрывам сетчатки при падении, вибрации или в результате тупых травм головы.
Ретиношизис. Этот тип патологии представляет собой порок развития сетчатки и, как правило, наследуется. Однако известны случаи и приобретённого ретиношизиса. К врождённым относятся кисты сетчатки и Х-хромосомный ювенильный ретиношизис. Во втором случае истончение сможет затрагивать не только периферию, но и центральные зоны, что существенно сказывается на остроте зрения и качестве жизни в целом. Приобретённый ретиношизис характерен для людей пожилого и старческого возраста, а также может быть следствием миопии высоких степеней.
При всех видах периферической дистрофии особый риск представляет патология, которая вышла за пределы сетчатки и затронула стекловидное тело. В этом случае спайки между двумя структурами вызывают напряжение и без того истончённых тканей сетчатки и при определённых неблагоприятных условиях приводят к отслоению и разрывам.
Диагностика
Для выявления патологии на периферии сетчатки применяются следующие диагностические методики:
- осмотр глазного дна с предварительным медикаментозным расширением зрачка;
- применение в ходе осмотра глазного дна трёхзеркальной линзы Гольдмана, позволяющей произвести осмотр самых крайних зон периферии;
- склерокомпрессия, позволяющая сместить периферические участки сетчатки в видимую зону.
Более прогрессивные методики основываются на применении новейшей цифровой техники. Современные офтальмологические аппараты позволяют зафиксировать цветное изображение сетчатки, выявить зоны дистрофии, отслоения и разрывов, оценить степень нарушений и площадь изменённых участков.
Лечение
Лечение при признаках дистрофии периферических зон сетчатки направлено на профилактику отслоения и восстановление питания тканей. Прогноз в большой степени зависит от своевременной медицинской помощи и наиболее благоприятен при принятии превентивных мер.
Лазерное лечение сочетает эффективность и безопасность. Сама процедура длится 10-20 минут под прикрытием местной капельной анестезии. Пациенту не требуется госпитализация, а период реабилитации вносит незначительные ограничения. Первые недели и месяцы после лечения следует избегать физических нагрузок, поднятия тяжестей, резких подъёмов на высоту или погружения под воду, действия вибрации.
Профилактика
Профилактика при уже выявленных проблемах кровоснабжения периферических зон сетчатки должна быть направлена на предотвращение дальнейшего развития патологии и снижение риска отслоения и разрывов.
Непременное условие для благоприятного прогноза – регулярное наблюдение и своевременное прохождение лечебных процедур (в том числе лазерной коагуляции). Пациенты группы риска должны посещать офтальмолога дважды в год.
Отдельно стоит отметить необходимость обследования глазного дна у беременных. Поскольку естественное родоразрешение несёт риск отслоения сетчатки, гинеколог дважды направляет беременную на осмотр глазного дна – в начале беременности и перед родами.
Профилактические меры, направленные на недопущение дистрофии, имеют особое значение для лиц, входящих в группу риска. Вероятность нарушений питания сетчатки выше при:
- высокой степени близорукости;
- отягощённой наследственности по данной патологии;
- сахарном диабете;
- артериальной гипертензии;
- атеросклерозе;
- васкулитах.
На фоне регулярных профилактических осмотров врач может порекомендовать прохождение курсов витаминотерапии, аппаратного и физио- лечения. Эти меры поддерживают эффективный метаболизм в тканях сетчатки и сохраняют её жизнеспособность.
Сетчатка ― элемент глазной системы, нацеленный на восприятие импульсов света. Несет ответственность за взаимодействие оптических функций с работой соответствующих центров головного мозга. Орган получает информацию извне и передает ее дальше для обработки и формирования визуальных образов.
Дистрофия сетчатки глаза возникает из-за нарушения сосудистых структур. Преимущественно болезнь проявляется у пожилых людей. Провоцирует постепенное ухудшение зрения. Поскольку при развитии заболевания страдают клетки-фоторецепторы, нарушаются функции восприятия цвета и дальнего видения. На ранних стадиях изменения не критичны, поэтому могут долго не обращать на себя внимания.
Причины болезни
Возрастная макулярная дегенерация, как еще называют дистрофию сетчатки, относится к хроническим заболеваниям с прогрессирующим течением. Медицинская статистика за последние 10 лет показала, что ВМД входит в первую тройку болезней, ответственных за снижение зрения и слепоту у пациентов, чей возраст превышает 50-55 лет.
Выделить единственную причину патологии сложно. Аномалию запускает ряд факторов, самыми распространенными из которых становятся:
Дополнительно среди факторов-провокаторов развития дистрофии сетчатки глаза специалисты указывают курение, сахарный диабет, плохое питание с недостатком витаминов и полезных веществ. Повлиять на здоровье могут плохая экология, травмы и операции на глазах.
Симптомы дистрофии сетчатки глаза: как выявить болезнь
Лица, имеющие предрасположенность к развитию заболевания, должны посещать офтальмолога 1-2 раза в год. Главная опасность аномалии заключается в том, что на первых стадиях она протекает бессимптомно. Однако со временем признаки нарушений начинают проявляться все заметнее.
Пациенту важно обращать внимание на следующие симптомы:
- Потеря яркости цветов в восприятии окружающего мира. Все меньше проявляется контрастность.
- Очертания предметов и контурные линии объектов теряют четкость. Пациенту хочется включить свет или добавить освещения, чтобы обрести особенности восприятия, которые были присущи ему раньше.
- Читая книгу или просматривая газету, человек обнаруживает, что не видит всех букв даже в очках, которые ранее делали зрение острым и четким. То же самое происходит с чтением текстов в интернете.
Постепенно все эти изменения приводят к потере качества зрения вблизи и на дальних расстояниях. Затем в зоне видимости словно возникает пятно, которое мешает смотреть. Сначала оно слегка мутное, пока еще прозрачное, потом разрастается и становится совсем темным. Со временем человек теряет возможность различать лица и видеть предметы окружающей обстановки.
Возрастная макулярная дегенерация распространяется на оба глаза, один из которых быстрее теряет способность к нормальному визуальному восприятию. Второй глаз может подвергнуться влиянию патологии через 4-7 лет. При обнаружении первых признаков аномалии надо тщательнее следить за своим здоровьем.
2 формы ВМД: сухая и мокрая
В медицине выделяют две формы дистрофии сетчатки глаза, которые требуют разного подхода в лечении:
- Сухая форма ВМД ― патология развивается в подавляющем большинстве случаев. Часто возникает как сопутствующий старости симптом, извещающий о возрастном изнашивании зрительной системы. Проявляется очень медленно, длительное время не привлекает к себе внимания. Сначала в слоях сетчатки образуются скопления друз или клеток, являющихся продуктом обменных процессов в организме. Они загораживают доступ света, провоцируя сбой пигментного обмена. Первые затруднения начинаются при чтении, уже в этот момент надо обращаться к врачу.
- Влажная форма ВМД ― эти нарушения развиваются, если не предприняты никакие меры по профилактике развития осложнений. Очаги друз разрастаются еще больше, сливаются между собой. В сетчатку врастают неполноценные сосуды, а через их стенки просачивается кровь. В результате сетчатка отекает, нарушается метаболизм в тканях. Предметное зрение серьезно падает. Ухудшения приобретают острую выраженность всего за несколько недель.
Методы диагностики дистрофии сетчатки глаз
Больше информации о клинической картине заболевания дает комплексный подход, который используют в своей работе специалисты клиники доктора Трубилина. Полная диагностика включает применение следующих методов:
- Исследование остроты зрения.
- Проведение замеров внутриглазного давления.
- Проверка глазного дна с расширенным зрачком.
- Бесконтактное обследование с помощью оптической когерентной томографии (ОКТ). Техника используется для выявления причин и последствий заболеваний сетчатки. Профильное оборудование позволяет врачу диагносту видеть мельчайшие срезы центрального участка исследуемого органа. На основании полученной информации проще оценить реальную остроту зрения. Скрининг проводится лазерным лучом или ИК-освещением. По окончании диагностической процедуры пациент получает двухмерное или трехмерное изображение глазного дна.
Современная техника позволяет находить самые ранние проявления болезни, что открывает хорошие перспективы в предотвращении прогрессирования нарушений. Пациентам предлагается использовать простейшие методы самодиагностики. Надо обращать внимание на следующие признаки:
- ухудшение качества зрения при попытках рассмотреть какой-либо предмет вдали или на близком расстоянии;
- снижение видимости при чтении или письме текстов, если для этого используются те же очки, которые применялись ранее;
- желание включить свет ярче, сделать освещение интенсивнее в помещении, где раньше при точно таких же условиях это не требовалось;
- появление ощущения, что перед одним из глаз возникает помеха, ухудшающая видимость, пятно имеет нечеткий контур и прозрачно на просвет, его невозможно убрать руками или промыть водой.
Насторожить должны любые изменения в восприятии окружающего пространства: искажение контуров, цветов, яркости. Эти признаки ― веское основание для обращения к офтальмологу. Пациентам рекомендуется также пользоваться сеткой Амслера в соответствии с рекомендациями лечащего врача. Такая диагностика проводится для каждого глаза отдельно.
Лечение дистрофии сетчатки глаза
Очки не решат проблему ВМД, не способны улучшить ситуацию даже самые качественные линзы. Свет, который проецируется на сетчатку, все равно искажает зрительный образ. В клинике доктора Трубилина используются самые действенные методики.
Лечение дистрофии сетчатки глаза ведется по двум основным направлениям:
- Интравитреальное внедрение лекарств, ингибирующих рост новых сосудов.
- Лазерная терапия с помощью фотодинамики и коагуляции.
Большое значение имеет грамотно оказанная медикаментозная помощь и правильно составленная диета. Пациентам назначаются витамины, минеральные добавки, антиоксидантные формулы, пептиды, биологические регуляторы, лекарства для снижения уровня холестерина в крови.
Постоянные исследования в этой области привели к созданию препаратов нового поколения, таких как Ранибизумаб (Луцентис) и Афлиберцепт (Эйлеа). Эти средства напрямую вводятся в глаз, подавляя патологическое разрастание сосудистых структур. Использование такой фармакологии стабилизирует ситуацию и благоприятно сказывается на качестве зрения. Полный курс составляет 2 года (по 5 уколов в год). Существенные изменения становятся заметными уже после первой инъекции. Также врачи оценивают возможность введения имплантата Дексаметазона.
Второе мнение врача бесплатно
Для пациентов с катарактой, глаукомой, рефракционных нарушениях, заболеваниях сетчатки.
Скидка 50% на первичную диагностику
В Клинике профессора Трубилина действует семейная программа лояльности для родственников и друзей наших пациентов.
Прогрессивные линзы от 15.500 руб за пару
Бесплатная консультация врача с диагностикой зрения и подбором прогрессивных линз при заказе очков.
Удаление катаракты от 35.000 руб
Замена хрусталика проводится через микроскопический прокол до 2 мм. Зрение восстанавливается в тот же день.
Читайте также: