Посев из носа гемофильная палочка
Добавил пользователь Владимир З. Обновлено: 18.09.2024
Возможно, это не вирус, а гемофильная палочка ‑ гемофилус инфлюенса. Так красиво называют возбудителя респираторных заболеваний, который поражает дыхательные пути и вызывает ряд тяжелых осложнений, включая поражение нервной системы.
Проблема состоит в том, что это заболевание плохо поддается лечению, поскольку возбудитель устойчив к антибиотикам. Поэтому без точной диагностики лечение часто оказывается безрезультатным.
Новое исследование ‑ выделение ДНК возбудителя методом ПЦР ‑ позволяет в кратчайшие сроки диагностировать такого виновника респираторных заболеваний и их осложнений, как Haemophilus influenza.
- Малыши в раннем возрасте, у которых еще не сформированы естественные иммунные механизмы защиты (дети до 2 лет).
- Ослабленные, часто болеющие дети, получавшие неоднократные курсы антибактериальных препаратов, страдающие частыми и/или хроническими инфекциями респираторных органов, перенесшие отит или инфекционный мононуклеоз.
- Дети до 6-летнего возраста, посещающие детские дошкольные учреждения.
- Взрослые с хроническими заболеваниями, ожирением, сахарным диабетом, пациенты, проходящие химио- и цитостатическую терапию; лица с синдромом Дауна.
- Пациенты с анемией, развившейся на фоне гиповитаминоза и пониженного иммунитета.
Особенно опасна гемофильная палочка для беременных женщин!
- Респираторного: возбудители инфекций дыхательных путей (вирусные и бактериальные).
- Возбудители бактериальных инфекций дыхательных путей (диагностический профиль).
Эти анализы уже в начале заболевания помогут врачу выбрать правильную тактику лечения, не допустив развития грозных осложнений.
Гемофильная палочка является грамотрицательной коккобацилой. Относится к острой инфекции, вызывающей поражение органов дыхания, центральной нервной системы.
В органах может способствовать развитию гнойных очагов. Второе название гемофильной палочки – инфлюэнца. Относится к типу условно-патогенной. В группу риска входят маленькие дети, пожилые люди, бездомные, все те, у кого снижена функция иммунной системы.
Этиология заболевания

Путь проникновения в организм в основном аэрозольный, может передаваться от матери плоду, от больных людей к здоровым.
Попадая в организм гемофильная палочка с током крови обычно выбирает самое слабое место и поражает его. Считается, что эту инфекцию носит в себе почти каждый человек, находится она в зеве. Свое воздействие на организм она начинает при благоприятных условиях, например, при переохлаждении организма.
- Ослабленный болезнями организм на фоне пониженного иммунитета;
- Злоупотребление мощными антибиотиками;
- Частые волнения, стрессы, недосыпания;
- Тяжелый изматывающий физический труд.
Во время злоупотребления антибиотиков гибнет естественная флора организма. Лишаясь ее защиты на первое место выходит гемофильная палочка и атакует организм.
Классификация
Капсульный вид инфекции, уклоняясь от иммунной системы и антибактериальных препаратов, в организме может существовать достаточно длительное время. На фоне этого фактора у детей плохо развивается иммунная система, а антитела вырабатываются в недостаточном количестве. Поэтому заболевать от такой инфекции можно по несколько раз подряд.
Симптоматика

- Частый чухой кашель, особенно в утреннее время;
- Боли в области грудной клетки;
- Повышение общей температуры тела;
- Слабость, сонливость, упадок сил.
При слабом иммунитете инфекция начинает размножаться. Может поразить центральную нервную систему, головной мозг, костную систему, легкие. При осложнении развивается сепсис.
У маленьких детей до 5 лет часто возникает гнойный менингит, имеющий гемофильную этиологию. И чем младше ребенок, тем тяжелее протекает заболевание, тем больше осложнений. Неврологические осложнения при этом составляют около 41%.
- Головные боли;
- Тошнота;
- Головокружение;
- Высокая температура;
- Рвота.
На первом году жизни из-за высокой температуры часто развивается судорожный синдром и бессознательное состояние.
Диагностика гемофильной инфекции

-
для определения возбудителя;
- бактериальный посев мокроты (при пневмонии), ликвора (при менингите); на специфические питательные среды;
- проводятся серологические тесты.
Лечение
Лечение зависит от локализации очага. Назначаются антибиотики, глюкокортикоиды, антисептики. Проводится симптоматическая терапия.
Осложнения
В случае активности инфекции может возникнуть септицемия, пневмония, менингит, перикардит, трахеит, эпиглоттит, асфиксия, и др.
Профилактика
Рекомендуется делать прививку от гемофильной палочки. Вакцинацию может назначить лечащий врач, учитывая индивидуальные показания. Желательно укреплять иммунитет, принимать свежие витамины, вести здоровый образ жизни.
Гемофильная инфекция – это группа бактериальных инфекций, вызываемых палочкой инфлюэнцы (Пфейффера). Наиболее часто поражаются органы дыхания, головной мозг, опорно-двигательная система; при генерализации возникает сепсис. Около трети переболевших остаются пожизненными инвалидами либо имеют стойкие нарушения работы ЦНС, суставов, ЛОР-органов. Диагностика гемофильной инфекции строится на обнаружении возбудителя (молекулярно-генетическое, бактериологическое исследование), растущего титра антител к патогену (ИФА). Лечение: этиотропная антибиотикотерапия, патогенетические меры, симптоматическая терапия.
МКБ-10
Общие сведения
Гемофильная инфекция (Хиб-инфекция) представляет собой патологический процесс, вызываемый условно-патогенными микроорганизмами. Возбудитель был открыт в 1892 г. немецким иммунологом Р. Пфейффером (палочка носит его фамилию). Инфекция распространена повсеместно, заболеваемость повышается в зимне-весенний период. До трети всех менингитов детского возраста вызывается гемофильной палочкой. Преимущественно страдают дети младше 5 лет, гендерных различий нет. По некоторым данным, до 40-70% детей, посещающих дошкольные учреждения, являются носителями бактерии.

Причины
Возбудитель инфекции – бактерия рода Haemophilus (вид Н. influenzae), наиболее часто поражения у человека вызывает палочка H. influenzae типа b. Микроорганизм является условно-патогенным представителем нормальной микрофлоры слизистых оболочек респираторного тракта человека. Источником инфекции могут быть здоровые носители, а также больные люди. Пути передачи – воздушно-капельный, у детей нередко сочетается с контактным (через общие игрушки, столовые приборы).
Факторы риска
Группу высокого риска составляют проживающие в домах престарелых, интернатах, лица после спленэктомии, новорожденные дети на искусственном вскармливании, ВИЧ-инфицированные, пациенты, длительно получающие системные глюкокортикостероиды, онкологические больные. Основные факторы риска:
- возраст: до 2-х лет и старше 60-ти;
- вредные зависимости: алкоголизм, наркомания;
- иммуносупрессия;
- недоношенность;
- пороки сердца;
- гипогаммаглобулинемия;
- неудовлетворительные санитарно-гигиенические условия.
Патогенез
Патогенез инфекции окончательно не изучен. При попадании внутрь организма человека бактерия длительно персистирует во входных воротах, находясь вне- и внутриклеточно. Колонизация может происходить типируемыми и нетипируемыми штаммами с динамической сменой микробного пейзажа. У серотипа b имеются протеазы, способные инактивировать секреторные иммуноглобулины слизистой. Белки оболочки-капсулы гемофильной палочки могут блокировать фагоцитоз.
При снижении резистентных свойств организма (сопутствующее вирусное поражение, стресс, переохлаждение) возникает активация размножения возбудителя и местное воспаление. Гемофильная палочка может пенентрировать слизистую, попадать в системный кровоток, распространяться по органам-мишеням (головной мозг, легкие, мягкие ткани). Бактерия способна размножаться в крови, формируя бактериемию с вторичными очагами, а затем септическое состояние.
Классификация
Гемофильная инфекция чаще представляет собой болезнь, связанную с переходом латентной патологии в манифестную после бессимптомной колонизации верхних дыхательных путей микроорганизмами. Хиб-инфекцию можно классифицировать по клиническим проявлениям:
- Инвазивная. Включает эпиглоттит, менингит, пневмонию, поражения костей, суставов, подкожно-жировой клетчатки. Более 85% случаев выявляется у детей младше 4-х лет.
- Неинвазивная. Часто вызывается нетипируемыми штаммами, протекает как рецидивирующий синусит, отит, конъюнктивит. Поражаются как дети, так и взрослые.
- Сепсис. Характерно бурное течение, высокая летальность, отсутствие вторичных очагов. Обычно заболевают младенцы в возрасте 6-12 месяцев, роженицы. Больные погибают от септического шока.
Симптомы гемофильной инфекции
Хиб-инфекция обладает коротким инкубационным периодом ‒ 2-4 дня. Симптомы разнятся в зависимости от поражаемого органа, но в типичных случаях начинаются остро с повышения температуры тела более 38,5°C, озноба, слабости. При воспалении надгортанника страдает способность к речи, глотанию, возникает слюнотечение, нехватка воздуха на вдохе. Дыхание становится шумным, кожа приобретает синюшный оттенок. Пациенты сидят, вытянув подбородок и подавшись вперед.
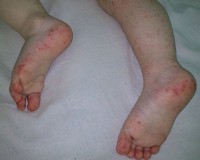
Для начала менингита характерны проявления, сходные с ОРВИ: кашель, насморк, лихорадка более 38°C. Затем возникают заторможенность, выраженные головные боли с рвотой на высоте болевого пика, ригидность затылочных мышц, светобоязнь. Появляются бред, галлюцинации, сонливость. Присоединение сепсиса манифестирует геморрагической сыпью на различных участках тела. На лице, шее возникают болезненные красные уплотнения (целлюлит, флегмона).
Симптомы пневмонии – насморк, сухой кашель, першение в горле. Через несколько суток возникает учащение кашлевых толчков, появление скудной мокроты, боли в грудной клетке при вдохе, лихорадка более 39°C. Пациенты отмечают нарастающую нехватку воздуха, бледность, а затем синюшность кожи, обильное потоотделение. Одышка поначалу заметна только при физической нагрузке, со временем появляется в покое. Нарастает слабость, требуется вынужденное положение.
Осложнения
Гемофильная инфекция имеет ряд осложнений, основным из которых является острая дыхательная недостаточность. Она развивается вследствие асфиксии либо из-за отека респираторной ткани. До 70% случаев пневмоний, вызванных гемофильной бактерией, у детей осложняются плевритом. Часто возникают абсцессы надгортанника. Опасным осложнением менингита является отек головного мозга.
Сепсис вызывает симптомы полиорганной недостаточности у 20% больных. Отдаленные последствия перенесенной гемофильной инфекции: хронические патологии ЛОР-органов (отиты, синуситы, глухота), слепота после менингита и эндофтальмита, остеомиелит. До 50% детей, переболевших гемофильным менингитом, получают группу инвалидности. Редкими осложнениями являются хронические перикардиты, артриты.
Диагностика
Диагностика гемофильной инфекции осуществляется врачами различных специальностей, чаще педиатрами, инфекционистами. Важен тщательный сбор эпидемиологического анамнеза, особенно вакцинальной истории ребенка либо взрослого. Основные лабораторно-инструментальные и клинические признаки болезни:
- Физикальные данные. Объективно выявляются симптомы ДН: одышка, изменение оттенка кожи, втягивание межреберных промежутков, вынужденное положение. На коже туловища и конечностей при сепсисе определяется геморрагическая сыпь. Неврологические проявления включают ригидность мышц затылка, положительный симптом Ласега, Кернига, Брудзинского. Гнойные поражения кожи выглядят гиперемированными, флюктуирующими, отекшими, резко болезненными.
- Ларингоскопия. Симптомы эпиглоттита требуют осмотра ЛОР-врача с проведением визуальной оценки состояния дыхательных путей. При непрямой ларингоскопии выявляется гиперемия зева, большое количество слюны, слизи. Надгортанник увеличен в размерах, багрово-синюшного оттенка, вход в гортань сужен из-за отека стенок.
- Лабораторные исследования. Определяется лейкоцитоз с резким сдвигом формулы влево, ускорение СОЭ. При сепсисе возникает анемия, тромбоцитопения, регистрируется рост активности печеночных трансаминаз, мочевины, креатинина, а также билирубина, Д-димера, гипоальбуминемия. В ОАМ – увеличение плотности, протеинурия, эритроцитурия. Ликворограмма характеризуется нейтрофильным плеоцитозом.
- Идентификация инфекционных агентов. Обнаружение бактерии производится путем микроскопии и посева на питательные среды смывов из носоглотки, зева, мокроты, ликвора, крови или гнойного отделяемого. Наиболее быстрым методом детекции инфекционной палочки является ПЦР. Серологическая диагностика (ИФА) проводится в парных сыворотках с интервалом не менее 14 дней, служит для ретроспективного подтверждения диагноза.
- Инструментальные методы. Необходимо проведение рентгена органов грудной клетки либо низкодозовой КТ легких. Рентгенография шеи в боковой проекции применяется при подозрении на эпиглоттит. В тяжелых случаях возможно выполнение оптиковолоконной ларингобронхоскопии. Рекомендуется УЗИ мягких тканей, брюшной полости. При симптомах менингита обязательна люмбальная пункция.
Дифференциальная диагностика
Дифференциальная диагностика проводится с гнойными менингитами и пневмониями иной этиологии (часто различия только лабораторные, определяются при выделении возбудителя). Эпиглоттит клинически сходен с паратонзиллярным, заглоточным абсцессами. Похожую клинику имеют инородные тела гортани, ожоги кислотами, щелочами, однако в этих случаях обычно известны подробности анамнеза. Может потребоваться исключение острого стенозирующего ларингита, истинного дифтерийного крупа.
Лечение гемофильной инфекции
Показания для госпитализации
Хиб-инфекция в форме эпиглоттита, флегмоны, поражения жировой клетчатки на лице или менингита – показание для экстренной госпитализации, нередко в отделение интенсивной терапии. Стационарное лечение рекомендовано проводить, исходя из тяжести состояния. Так, пневмония без дыхательной недостаточности может купироваться амбулаторно. Существуют эпидемические показания для госпитального прохождения терапии.
До 5-7 дня нормальной температуры тела при менингитах и воспалении надгортанника назначается строгий постельный режим, проводится профилактика пролежней, гипостатической пневмонии. Рекомендуется высокобелковая, витаминизированная диета, увеличение водной нагрузки (в отсутствие противопоказаний).
Консервативная терапия
Пациенты с гемофильной инфекцией обязательно должны получать антибактериальные средства, которые необходимо вводить с первых часов подтверждения диагноза. Лечение лучше начинать с инфузионного введения лекарств. Важно проводить санацию контактных лиц, поскольку у 70% ухаживающих за больными выявляются патогенные гемофильные палочки. Лечебная тактика включает:
- Этиотропное лечение. Назначаются антибиотики широкого спектра действия с учетом растущей антибиотикорезистентности. Препараты выбора: защищенные пенициллины, цефалоспорины, можно использовать макролиды, карбапенемы и фторхинолоны.
- Патогенетические средства. Проводится массивная инфузионная дезинтоксикация гидроксиэтилкрахмалами, кристаллоидами, введение растворов альбумина, свежезамороженной плазмы. Возможно назначение НПВС, реже глюкокортикостероидов.
- Симптоматическая терапия. Включает жаропонижающие, обезболивающие, седативные и другие препараты – муколитики, противокашлевые. Используются диуретики, оксигенотерапия, противосудорожные средства. Проводится коррекция кислотно-щелочного баланса, компенсирование хронических патологий.
Хирургическое лечение
Осуществляется в случае возникновения флегмон и абсцессов, особенно на лице. У половины больных с гнойными артритами плечевых и тазобедренных суставов возникает необходимость в лечебной артроскопии. Местное лечение после широкого иссечения гнойного очага состоит в промывании, применении антисептиков для повязок в растворимых, реже мазевых формах. Нередко для улучшения проходимости респираторного тракта осуществляется трахеостомия.
Прогноз и профилактика
Прогноз всегда серьезный и зависит от формы гемофильной инфекции. Летальность достигает 10-20%. Разработана специфическая профилактика. Вакцины разрешены к введению с 3-х месяцев жизни, по схеме 3-4,5-6 месяцев, ревакцинация проводится в 1,5 года. Применяются как в виде многокомпонентных (Пентаксим, Инфанрикс Гекса), так и монопрепаратов (АктХИБ, Хиберикс). После 5-ти лет вакцинация здоровым детям не проводится.
Неспецифическими мерами является санитарно-просветительская работа с населением, санация бактерионосителей в очагах, улучшение условий проживания. Важным звеном профилактики является изоляция больных и контактных лиц на дому или стационаре, карантинные мероприятия в детских учреждениях (до 10 дней). Экстренная антибиотикопрофилактика показана лицам из групп риска.
1. Антибиотикорезистентность Haemophilus influenzae в России: результаты многоцентрового проспективного исследования ПеГАС/ Сивая О.В., Козлов Р.С., Кречикова О.И.// Клиническая микробиология и антимикробная химиотерапия. – 2014. - № 1.
2. Клинико-иммунологическая характеристика менингита гемофильной этиологии/ Мазанкова Л.Н., Абдульхамид Н.М., Крючкова Г.В.// Российский вестник перинатологии и педиатрии. – 2010. - № 3.
3. Сепсис, вызванный H. Influenzae/ Россина А.Л., Чуелов С.Б., Корсунский А.А. и др.// Детские инфекции. – 2018. - Т. 17, № 2.
4. Применение пятикомпонентной вакцины АаКДС-ИПВ/Hib в рамках национального календаря профилактических прививок/ Михеева И.В., Акимова Ю.И., Михеева М.А.// Педиатрическая фармакология. - 2019. - Т.16, № 3.
Примечание. В данной подрубрике кодируются только острые бронхиты, вызванные Haemophilus influenzae (палочка инфлюэнцы, палочка Пфейффера-Афанасьева), которая может выступать возбудителем острого воспаления верхних дыхательных путей, отита, менингита у человека.
Этиология и патогенез
Источник и резервуар инфекции - только человек. Заболевание распространяется воздушно-капельным путем, но у маленьких детей может передаваться и контактным путем. Возбудитель локализуется на слизистой оболочке верхних дыхательных путей.
Эпидемиология
H.influenzae можно выделить из носоглотки 90% здоровых людей, при этом на более вирулентный тип b приходится около 5% всех выделенных штаммов. Здоровое (бессимптомное) носительство может продолжаться от нескольких дней до нескольких месяцев. Оно сохраняется даже при высоком титре специфических антител или при назначении высоких доз антибиотиков.
У детей авирулентные штаммы H.influenzae могут выделяться из носоглотки в 30-50% случаев. При этом носителями вирулентных штаммов являются от 1 до 33% детей. Наиболее часто заболевают дети в возрасте от 6 месяцев до 4 лет; реже болеют новорожденные, дети более старшего возраста и взрослые.
У взрослых гемофильная палочка вызывает острый гнойный трахеобронхит в 50% случаев (Лукьянов С.В., 2005).
Факторы и группы риска
1. Дети до 2-х лет.
2. Пожилые люди.
3. Дети, посещающие дошкольные учреждения (по данным одного из исследований, до 50% инвазивных форм можно отнести на счет посещения детских учреждений).
4. Лица с низким социально-экономическим статусом, при скученном проживании риск заболевания возрастает.
5. Лица с различными видами иммунодефицита.
6. Ослабленные, страдающие алкоголизмом.
7. Курящие.
8. Дети на грудном вскармливании. Данный фактор отчасти является гипотетическим, поскольку механизм воздействия на защиту от гемофильной инфекции до конце не выяснен. Здесь могут играть роль как питательные, так и иммунные факторы, находящиеся в грудном молоке. После иммунизации женщин полисахаридной вакциной на 36-39 неделях беременности было отмечено 20-кратное возрастание выделения специфических антител с грудным молоком в послеродовом периоде.
9. Представители неевропейских рас - достаточно спорный фактор риска, но, по данным исследований, отмечается более высокая заболеваемость среди детей неевропейских рас.
10. Лимфогранулематоз (болезнь Ходжкина), серповидно-клеточная анемия.
11. Лица, подвергшиеся спленэктомии Спленэктомия - хирургическая операция: удаление селезенки
.
Клиническая картина
Cимптомы, течение
Инкубационный период достоверно не выяснен, так как инфекция может манифестировать после бессимптомного носительства неопределенной длительности (вторичная гемофильная инфекция).
Клиника практически неотличима от клиники других острых бронхитов за исключением постепенного начала и развития гнойного острого бронхита. Возможны ассоциированные гемофильные поражения - отит, менингит, пневмония, артрит, целлюлит (при инфицировании штаммом Hib).
Диагностика
Анамнез. Учитываются эпидемиологическая обстановка, возрастная группа, курение, факты рецидивов бронхита, наличие или отсутствие вакцинации и сопутствующих поражений вероятной гемофильной этиологии у контактных лиц (конъюктивит, отит, синусит - для штаммов NTHi и менингита, артрита, пневмонии, эпиглоттита Эпиглоттит - воспаление слизистой оболочки надгортанника (подвижный хрящ в виде лепестка; играет роль клапана между трахеей и глоткой), которое может привести к резкому нарушению проходимости дыхательных путей
Подробно - для Hib).
Клиника. Как правило, катарально-гнойный рецидивирующий острый или хронический бронхит.
Рентгенологическое исследование может выявить склонность процесса к распространению (пневмония) или показать только признаки бронхита.
Лабораторная диагностика
Общий анализ крови демонстрирует неспецифические признаки общевоспалительной реакции. В тяжелых случаях могут отмечаться как тромбоцитоз, так и тромбоцитопения. Выраженные признаки воспаления, включая значительное при выделенном возбудителе, свидетельствуют о распространении инфекции. Значительное повышение СОЭ может быть признаком развития артрита.
Бактериоскопическое исследование мокроты, мазков из зева и носоглотки показывает небольшие, грамотрицательные, плеоморфные коккобациллы с большим количеством полиморфноядерных клеток. Это считается надежным диагностическим признаком факта носительства гемофильной палочки.
Исследование культуры является более надежным способом диагностики возбудителя. Реакция агглютинации культуры с определенным типом сыворотки позволяет провести серотипирование.
Б актериологические методы остаются важными и для обнаружения инфекции с целью установления биотипа бактерии (различают биотипы I - VIII, наиболее распространены биотипы I, II, III) и определения чувствительности к антибиотикам. Необходимость данных исследований обусловлена тем, что палочка приобретает устойчивость к антибиотикам (например, к ампициллину, эритромицину). При выделении Haemophilus influenzae типа B у детей, данный штамм в 44 % случаев оказывался устойчивым к ампициллину.
Серологические тесты выбора - латекс-агглютинация и реакция преципитации. Особенно важны они для диагностики в тех случаях, когда антимикробная терапия была начата до посева культуры.
Широкое носительство в верхних дыхательных путях данной палочки среди населения (может достигать 90% среди здоровых лиц) обуславливает тот факт, что ее выделение из носоглотки и проведение бактериологического посева не всегда имеет важное диагностическое значение. В связи с этим для диагностики (и дифференциальной диагностики) заболеваний, ассоциированных с гемофильной палочкой, ее выявление целесообразно проводить в крови, мокроте, плевральной и суставной жидкости, моче при помощи бактериологических методов и ПЦР -диагностики.
Дифференциальный диагноз
Осложнения
Лечение
Лечение представляет существенные сложности в связи с формированием устойчивости возбудителя к большинству антибиотиков.
Этиотропная терапия
В идеале должна осуществляться с учетом чувствительности выделенной культуры к антибиотикам. В силу очевидных причин это условие невозможно выполнить сразу же.
Для клинически предполагаемых NTHi (поражение только слизистых) и в случае нетяжелого течения:
1. Устойчивость к ампициллину и амоксициллину достигает 50%. Однако с учетом институциональных особенностей эти препараты могут быть использованы в качестве "стартовой" терапии вследствие относительной безопасности и низкой стоимости. Ампициллин вводят парентерально в суточной дозе 200-400 мг/кг/сутки - детям и 6 г/сутки - взрослым. Амоксициллин возможно назначать перорально в дозе 80-90 мг/кг/сутки. При неэффективности возможно использовать амоксициллин-клавуланат или цефалоспорины устойчивые к бета-лактамазам, продуцируемым бактерией.
2. При аллергии на пенициллин рекомендуются макролиды (кларитромицин, азитромицин), левомицетин, фторхинолы, бисептол.
Для клинически предполагаемого штамма Hib или тяжелого течения:
1. Парентеральное введение антибиотиков.
2. Комбинация двух антибитиков различных групп. Например, цефалоспорины+левомицетин.
Длительность курса составляет 10-14 дней.
Существуют отдельные работы, показывающие эффективность терапии нетяжелых форм короткими курсами (7 дней) макролидов или амоксиклава. Смена антибиотика в отсутствие клинического эффекта при эмпирической антибактериальной терапии не должна производиться ранее чем через 5 дней после ее начала. Рекомендуется проведение полного минимального курса в 10 дней с последующей клинической и лабораторной оценкой эффективности. Однако признаки распространения инфекции, утяжеление состояния пациента или появление лабораторных данных о резистентности штамма диктуют немедленную смену антибиотика и/или применение комбинации антибиотиков.
Патогенетическая терапия:
- бронхолитики;
- муколитики;
- оксигенация;
- респираторная поддержка при необходимости;
- ингаляции солевых растворов.
Симптоматическая терапия: противокашлевые.
Прогноз
При остром бронхите, вызванном гемофильной палочкой, имеется риск формирования хронического бронхита.
Госпитализация
Профилактика
С 2011 года прививка против Hib стала обязательна в РФ и РК.
Здоровым носителям Hib и лицам из группы риска (дети в возрасте до 2 лет и пр.), контактирующим с больными гемофильной инфекцией, в течение первой недели после регистрации первого случая заболевания рекомендуется принимать рифампицин внутрь в дозе 10-20 мг/кг/сутки (максимум 600 мг/сутки) однократно в течение 4 дней.
Читайте также:

