Можно ли после селедки есть арбуз
Добавил пользователь Дмитрий К. Обновлено: 19.09.2024
Габриела, здравствуйте !
Скоро будет 2 недели как Вы перенесли операцию! Я Вам отправляю нужную для этого срока диету !
Диета в первый месяц (2-4 недели после операции)
Первый месяц после операции особо важен для восстановления нормальной работы пищеварительного тракта пациента и улучшения общего самочувствия. Именно этот отрезок времени является ключевым для нормализации пищеварительных функций организма. Поэтому на его протяжении необходимо тщательно соблюдать рекомендации, предписанные врачом. Таковые включают не только требования к организации питания, но и комплекс мер по обеспечению надлежащей физической нагрузки, медикаментозной терапии и уходу за ранами.
После проведения лапароскопической холецистэктомии соблюдение диеты обычно необходимо на протяжении 1 месяца. Затем по согласованию с гастроэнтерологом могут быть сделаны послабления в диете, расширен спектр употребляемых продуктов, сняты ограничения в питании.
При открытой полостной холецистэктомии период жестких ограничений в питании продолжительнее, чем при холецистэктомии. Независимо от типа проведенной операции на протяжении первого месяца рекомендуется исключить из питания:
жареную пищу
жирные продукты
острую и пряную пищу
копчености
алкоголь.
Через месяц после удаления желчного
Также в этот период рекомендовано полностью отказаться от табакокурения, так как оно замедляет послеоперационное восстановление организма. Блюда должны быть немного теплыми, необходимо избегать холодной или горячей пищи. Требуется регулярное питание 4–6 раз в день, еду желательно принимать примерно в одно и то же время. Введение новых продуктов в рацион необходимо осуществлять постепенно, внимательно прислушиваться к реакции организма и при необходимости консультироваться у гастроэнтеролога.
Со второй недели при отсутствии осложнений применяют диету 5а. Это разновидность диеты 5, характеризующаяся пониженным химическим и механическим воздействием на пищеварительный тракт, это делает ее предпочтительной после холецистэктомии. Это диета является весьма щадящей — все продукты варят или готовят на пару. Меню диеты 5а основано на отварных рыбе и мясе, котлетах на пару, белковых омлетах, овощных супах, паровых пудингах с творогом, пюре из картошки, киселе из фруктов, измельченных кашах на молоке, тушеных овощах.
В случае плохого перенесения диеты 5а (вздутие живота, поносы, боли в подреберье) может быть назначена диета 5щ, характеризующаяся еще большей деликатностью в отношении пищеварительной системы.
Первый завтрак: полпорции манной каши на молоке, чай, 110 г парового омлета из белков яиц.
Второй завтрак: шиповниковый отвар, 100 г свежего пресного творога.
Обед: 100 г парового суфле из отварного мяса, полпорции протертого супа с овощами и овсянкой, 100 г желе из фруктов, 100 г пюре из моркови.
Полдник: 100 г запеченых яблок.
Ужин: полпорции пюре из картофеля, вареная рыба, чай.
Завершающая еда: кисель или кефир.
Общая суточная доза: 200 г белого хлеба, 30 г сахара.
В питании не должны присутствовать острые приправы, запрещены любые копченые и острые продукты. Еда принимается в теплом виде, необходимо избегать холодных и горячих блюд.
Диета через один месяц после операции
Людям, прошедшим через холецистэктомию, рекомендовано придерживаться основного варианта диеты 5 в течение 1-1,5 лет после операции. После этого возможно послабление, например переход на диету номер 15, однако требуется индивидуальный подход и консультация гастроэнтеролога. Под особым контролем необходимо держать употребление сладостей, животных жиров, яиц, молока.
В случае возникновения сбоев в работе пищеварительной системы требуется пересмотр рациона с помощью лечащего врача. В отдельных случаях возможен возврат на диету 5, 5а или 5щ. Для улучшения процессов пищеварения лечащий врач может порекомендовать использование ферментных препаратов, например мезим-форте или фестала.
Существует ряд правил, которых следует придерживаться на протяжении всей жизни людям, перенесшим холецистэктомию:
Список разрешенных продуктов:
блюда на пару
тушеные овощи и овощные пюре
котлеты и фрикадельки на пару
отварное постное мясо (курица, индейка, кролик, нежирная говядина)
вареная колбаса
рыба
супы из овощей
нежирные щи
салаты из овощей и фруктов
винегрет
цельное молоко
кисломолочные продукты
соки
растительные жиры
немного сливочного масла.
Список запрещенных продуктов:
жирные виды птицы (гусь, утка)
баранина, свинина, другие жирные виды мяса
острые приправы
алкоголь
какао
маринады
копченая, жареная и соленая пища
сдоба
сладости
подслащенные газированные напитки.
Рецепты
Предлагаем несколько рецептов, которые можно употреблять по прошествии 2 месяцев с момента проведения холецистэктомии.
Супы: различные супы из овощей, круп, макаронных изделий на овощном отваре или молочные, фруктовые супы Блюда из мяса и птицы: изделия из нежирной говядины, птицы в отварном виде или запеченные после отваривания, куском или рубленые. Сосиски молочные
Блюда из рыбы: различные нежирные сорта рыбы (треска, судак, навага, щука, сазан, серебристый хек) в отварном или паровом виде
Овощи: различные виды овощей и зелени, некислая квашеная капуста, консервированный зеленый горошек, спелые томаты
Блюда из муки, крупы, бобовых и макаронных изделий: рассыпчатые полувязкие каши, пудинги, запеканки, особенно рекомендуются блюда из овсянки, гречневой каши
Яйца: не более одного в день в виде добавления в блюда, белковый омлет
Фрукты, ягоды, сладкие блюда: различные фрукты и ягоды кроме очень кислых, фруктовые консервы, компоты, кисели, лимон (с чаем), сахар, варенье, мед
Молоко, молочные продукты: молоко с чаем, сгущенное, сухое, творог обезжиренный, сметана в небольшом количестве, сыры неострые (голландский, и др.). Особенно рекомендуются творог и творожные изделия Жиры: масло сливочное, растительное масло (до 50 г в день)
Закуски: вымоченная сельдь, паюсная икра, салаты и винегреты, заливная рыба
Напитки: чай и некрепкий кофе с молоком, некислые фруктово-ягодные соки, томатный сок, отвар шиповника
Необходимо исключить
Все алкогольные напитки, свежие хлебобулочные изделия, изделия из сдобного теста (торты, блины, оладьи, жареные пирожки и т.д.), супы на мясных, рыбных, грибных бульонах, жирные сорта говядины, баранины, свинины, гуся, утку, жирные сорта рыбы (севрюга, осетрина, белуга, сом), грибы, шпинат, щавель, редис, редьку, лук зеленый, маринованные овощи, консервы, копчености, икру, мороженое, изделия с кремом, шоколад, бобовые, горчицу, перец, хрен, черный кофе, какао, холодные напитки, кулинарные жиры, сало, клюкву, кислые фрукты и ягоды, яйца вкрутую и жареные.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.


262627


Диета номер три по Певзнеру при запорах
Диета номер 3 по Певзнеру — лечебный стол при запорах. Фитомуцил Норм
Диета 3 при запорах. Недельное меню лечебной диеты (стол номер три) - о рационе и диетическом режиме питания при запорах, медицинские показания и перечень того, что можно и нельзя есть – в статье. Фитомуцил Норм.
Фитомуцил Норм
Нарушения работы ЖКТ возникают по разным причинам. Толстокишечный стаз может быть спровоцирован неправильным питанием, малоподвижным образом жизни, лекарственной терапией, патологией органов пищеварения и другими факторами. Запор нередко возникает на фоне беременности, после родов и оперативных вмешательств.
При хронических проблемах с дефекацией требуется полное медицинское обследование. После выяснения причин, вызывающих запоры, назначается лечение. Терапия может включать прием медикаментов и специальную диету.
Чаще всего при запорах врачи рекомендуют третий диетический стол. Диета номер 3 назначается пациентам, у которых нет заболеваний ЖКТ, или же заболевания находятся в стадии ремиссии. Лечебный рацион был разработан гастроэнтерологом Мануилом Певзнером. Диета помогает предотвратить заболевания толстой и прямой кишки и другие осложнения, возникающие из-за хронических запоров, а также улучшить качество жизни.

Влияние диеты на кишечник
Правильное питание помогает поддерживать нормальный внутренний баланс кишечника. Диета номер 3 при запорах направлена на улучшение и стимуляцию основных функций кишечной микрофлоры, таких как:
- синтезирование аминокислот и витаминов K и C, а также витаминов группы B;
- местная иммунная защита организма;
- ферментативная переработка пищевых волокон;
- нейтрализация действия токсинов;
- поддержание секреторной активности ЖКТ.
Диета под номером три восстанавливает функциональную активность кишечника, нормализует обменные процессы, улучшает моторику и секрецию кишечных желез. Диетический рацион препятствует брожению и образованию газов, способствует выведению токсических соединений, а также нормализует обмен жидкости. Лечебный стол обеспечивает нормальное пищеварение и своевременное опорожнение кишечника.

Избавьтесь от проблем с кишечником
Натуральный британский препарат не вызывает привыкания и действует сразу
Принципы диетического питания
Чтобы нормализовать работу кишечника и предотвратить появление запоров, нужно придерживаться правил рационального питания:
- Соблюдать питьевой режим. Пить не менее двух литров чистой воды в сутки. Употреблять воду утром натощак, а также перед каждым приемом пищи. Жидкость способствует размягчению каловых масс и улучшает процесс прохождения пищевого комка по кишечнику.
- Питаться дробно. Принимать пищу часто: от 4 до 6 раз в сутки, небольшими порциями. Дробное питание облегчает процесс переваривания пищи и не нагружает ЖКТ.
- Употреблять больше клетчатки. Пищевые волокна воздействуют на рецепторы кишечника и усиливают перистальтику. Это способствует лучшему продвижению фекалий по кишечнику и облегчает процесс дефекации.
- Отказаться от вредных продуктов. Исключение из рациона фастфуда и еды, содержащей консерванты, благотворно сказывается на состоянии кишечника при запорах.
В основу стола номер 3 входят продукты с послабляющим действием. Они усиливают перистальтику, ускоряют выведение кала. Диетический стол исключает употребление продуктов, которые способствуют активизации процессов гниения. К ним относятся, например, жареные блюда, а также пища с высокой концентрацией эфирных масел.
Особенности диеты №3 при запорах
Диетическое меню на неделю составлено с учетом соблюдения баланса белков и углеводов в рационе. При этом наблюдается увеличение нормы жиров за счет включения растительных масел. Диета подразумевает употребление 100–120 г жира, 85–100 г белка, 450–500 г углеводов.
Стол №3 не предусматривает обязательного измельчения, перетирания пищи. Допускается употребление отварных и запеченных блюд, а также газированной минеральной воды в умеренном количестве. Можно готовить каши на молоке, разбавленном водой в соотношении 1:1.
Напитки и продукты, температура которых ниже 15 °C, усиливают перистальтику, сокращают выработку желудочного сока. Поэтому при запорах рекомендуется пить охлажденные напитки. Перед завтраком желательно выпивать стакан холодной воды, а на ночь — компот или кефир. Кроме того, чтобы смягчить стул, полезно принимать натощак 1–2 ложки нерафинированного растительного масла. Масло обволакивает кишечник и улучшает продвижение каловых масс.
Соблюдать диету можно длительное время. При таком режиме питания нормализуется частота и консистенция стула. Эта диета показана при запорах, вызванных несбалансированным питанием и малоподвижным образом жизни.
Запрещенные продукты
- мучные изделия из дрожжевого и слоеного теста;
- рыба и мясо жирных сортов, крепкие мясные бульоны;
- редька, хрен, чеснок и другие острые овощи;
- пряные соусы, горчица, острый перец;
- крепкий чай, кофе и другие напитки с кофеином;
- консервированные продукты, жареные яйца;
- бобовые, грибы (допускаются грибные бульоны);
- бананы, кизил, черника, орехи;
- напитки с дубильными веществами: кисели, какао, напитки из айвы, черемухи и черники.
Не рекомендуются цельное молоко, копчености, жареная и маринованная пища. Также нужно исключить алкогольные напитки, шоколад, макаронные изделия, бобовые. К запрещенным продуктам относятся рис, манная крупа, сладости с кремом, маргарин. Не нужно употреблять в пищу сложные для переваривания блюда: картофельное пюре, консервы, сваренные вкрутую яйца, слизистые супы.

Разрешенные продукты
Диета №3 при запорах нацелена на увеличение доли продуктов, усиливающих моторику толстого кишечника, а именно:
- содержащих органические кислоты в большом количестве: квашеная капуста, цитрусовые, морсы из кислых ягод и фруктов, кисломолочные напитки;
- с высоким содержанием растительной клетчатки: сухофрукты, отруби, крупы, хлеб грубого помола, овощи в сыром виде (шпинат, капуста, редис, морковь и др.);
- холодных первых блюд и десертов: окрошка, свекольник, мороженое;
- жилистого мяса нежирных сортов: телятина, кролик, индейка, говядина;
- нежирной рыбы: хек, треска, а также любые морепродукты;
- компотов, некрепкого чая, цикория, отвара шиповника, натуральных соков.
Диета предусматривает включение в рацион продуктов с послабляющим действием, а также стимулирующих кишечную моторику, таких как мед, виноград, яблоки сладких сортов, персики, тыква, финики. Смягчению каловых масс способствует употребление в пищу продуктов, которые набухают в пищеварительном тракте и облегчают процесс опорожнения кишечника.
Пищевые волокна, входящие в состав круп, овощей и фруктов, не перевариваются. Они абсорбируют токсины и другие вредные вещества, активизируют перистальтику. Органические кислоты сдерживают рост патогенной микрофлоры, усиливают сократимость кишечной мускулатуры и нормализуют стул.
Диета №3 предусматривает употребление свеклы, огурцов, помидоров, кабачков, цветной капусты, брокколи. При запорах допускается добавление в рацион зеленого горошка и белокочанной капусты. В пятидневное или семидневное меню желательно включить свежий творог, сметану, а также кисломолочные напитки: простоквашу, кумыс, ряженку или питьевой йогурт.
При проблемах с дефекацией нужно есть больше ягод и плодов, содержащих растительную клетчатку и сахар. Например, нектарины, абрикосы, сливы, дыни, арбузы. Разрешено есть неострые сыры, омлет, сливки. Из сладостей лучше выбирать зефир, мармелад, желе, пастилу.
В пищу можно и нужно добавлять петрушку, укроп, кинзу и другую зелень. Еду необходимо готовить на растительном или сливочном масле. Стол №3 достаточно разнообразен.

Диета №3: примерное меню на неделю
Понедельник
Завтрак: омлет на пару, фруктовый салат, отвар шиповника.
Обед: постный борщ со ржаными сухариками.
Полдник: яблочный сок, галетное печенье.
Ужин: отварная гречка с куриной грудкой, салат с помидорами и зеленью.
Перекус: чернослив, натуральный йогурт.
Вторник
Завтрак: творожная запеканка, цикорий со сливками.
Обед: свекольный суп, рыба на пару, тушеные овощи, чай.
Полдник: чай с зефиром, яблоко.
Ужин: запеканка с мясом и цветной капустой.
Перекус: стакан простокваши.
Среда
Завтрак: два отварных яйца,
Обед: вегетарианские щи со сметаной, отварная говядина, свекольный салат.
Полдник: салат из морской капусты, некрепкий чай.
Ужин: винегрет, запеченная треска с овощами.
Перекус: виноград, пастила.
Четверг
Завтрак: тыквенная запеканка, бисквит, чай.
Обед: суп-пюре из цветной капусты, компот из сухофруктов.
Полдник: творожный пудинг с изюмом.
Ужин: фаршированный говядиной кабачок, салат из моркови.
Перекус: морковный напиток с медом, чернослив.
Пятница
Завтрак: овсяная каша на воде, постное печенье, цикорий со сливками.
Обед: ботвинья, отварная курица с гречкой, томатный сок.
Полдник: сок, ржаной сухарик.
Ужин: котлеты из кролика, салат из томатов и зелени.
Перекус: овсяное печенье, вишни.
Суббота
Завтрак: оладьи из кабачков, зеленый чай.
Обед: суп на грибном бульоне, сухари.
Полдник: свежие фрукты.
Ужин: овощная запеканка, отварная телятина, салат из капусты.
Перекус: курага, мармелад, ряженка.
Воскресенье
Завтрак: пшеничная каша, компот.
Обед: окрошка, салат из свеклы и моркови, сок.
Полдник: салат из капусты и моркови.
Ужин: гречка с мясным гуляшом, свекольный паштет с маслом.
Перекус: курага, яблочный сок, обезжиренный йогурт.
Общие рекомендации
При проблемах с пищеварением, запорах, метеоризме и появлении других неприятных симптомов необходимо обязательно проконсультироваться с врачом.
Чтобы нормализовать пищеварение и стул, важно есть часто, небольшими порциями, а также пить достаточное количество воды. Положительно влияют на кишечную перистальтику и физические упражнения. Для поддержания нормального самочувствия нужно больше ходить пешком, делать простые упражнения. Тем, кто много времени проводит сидя, рекомендуется делать разминку каждый час. Также полезны прогулки на свежем воздухе, подъемы по лестнице и плавание.
Питание влияет на все ключевые показатели здоровья, в том числе на кровяное давление. Повышать или понижать его можно, питаясь определенным образом. Если у человека гипотония, ему нужно есть больше продуктов, повышающих давление. О том, как поменять рацион и пищевые привычки, чтобы улучшить самочувствие, читайте в нашей статье.
Какое кровяное давление считается нормальным?
Результат измерения давления — две цифры. Первая — систолическое давление (в момент, когда сердце сжалось и выталкивает кровь в артерии). Вторая цифра — диастолическое давление (является минимальным, соответствует моменту, когда сердце расслаблено). Абсолютной нормой считают значение 120/80 мм рт. ст., но для каждого человека нормальным будет свое значение. Индивидуальная норма зависит от многих факторов, например, от веса и возраста. Также на результатах измерений может сказаться стресс, недавнее употребление кофе или жидкости в большом количестве, переутомление, физические нагрузки, другие факторы (рис. 1).
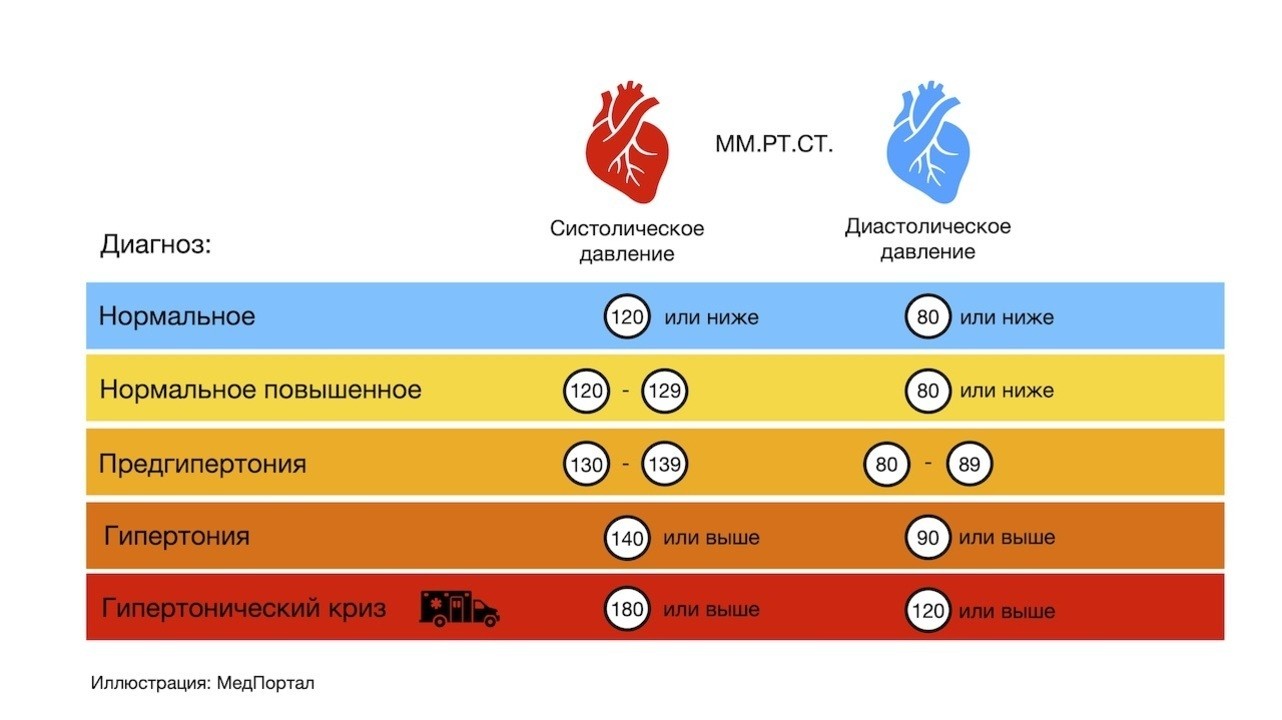
Рисунок 1. Какое давление считается повышенным. Источник: МедПортал
Пониженным давление считается при значениях ниже 90/60 мм рт. ст., повышенным – если значения поднимаются выше 140/90 мм рт. ст. Эти состояния проявляются по-разному.
При гипотонии (низком артериальном давлении) могут возникать следующие симптомы:
- головокружение;
- тошнота;
- потеря сознания;
- слабость, усталость;
- снижение концентрации;
- ухудшение зрения (все становится блеклым, нечетким).
У гипертонии (высокого артериального давления) могут быть следующие проявления:
- головные боли, боли за грудиной, в области сердца;
- одышка (особенно при физических нагрузках);
- головокружение;
- кровотечения из носа;
- тошнота, рвота.
Важно! И при гипертонии, и при гипотонии симптомов долгое время может не быть. Поэтому лучше периодически контролировать кровяное давление, измеряя его тонометром.
Как продукты влияют на кровяное давление?
На кровяное давление влияет и состав рациона, и пищевые привычки человека, включая то, как часто он ест, насколько большими являются порции, много ли он пьет жидкости. Здоровое, сбалансированное питание является одним из условий сохранения здоровья сердечно-сосудистой системы, нормальной работы сердца и оптимальных показателей крови. Все это прямо связано со значениями кровяного давления.
Какие продукты повышают давление?
Существует ряд продуктов питания, увеличивающих тонус стенок сосудов, объем жидкости (и перекачиваемой крови), а также компенсирующих дефицит витаминов, связанный с гипотонией.
Кровяное давление повышается при употреблении следующих продуктов:
- Соль, добавки, приправы, содержащие натрий: задерживают жидкость, увеличивая ее объем в организме, увеличивают объем перекачиваемой крови. Потребление соли не должно быть слишком большим даже при гипотонии. ВОЗ рекомендует употреблять не больше 5 г соли ежедневно (1 чайная ложка).
- Продукты, содержащие кофеин: кофе, зеленый чай, какао, крепкий сладкий чай тонизируют, увеличивают частоту сердцебиения.
- Калорийные блюда. Выпечка, мясные продукты, сыр, сладкое, молочные продукты с высокой жирностью провоцируют повышение сахара в крови, из-за чего растет и давление. Гипотоникам важно есть достаточно питательные продукты, но при этом нужно следить за тем, чтобы они не были чрезмерно калорийными, не содержали слишком много углеводов или насыщенных жиров.
- Продукты, содержащие витамины C, B12, E. При дефиците этих витаминов развивается анемия, которую связывают с появлением гипотонии. Нормализуя их потребление, можно уменьшить ее проявления. Много витамина C содержат цитрусовые, петрушка, красный болгарский перец. Витамин B12 содержится в яйцах, мясных, молочных продуктах. Растительное масло, авокадо, орехи содержат много витамина E.
Важно! Повышать кровяное давление могут некоторые запрещенные для гипертоников продукты: жирная, жареная, слишком острая еда, но использовать ее, чтобы справляться с гипотонией, не рекомендуется. Такая еда повышает уровень холестерина в крови, плохо влияет на состояние органов пищеварения, может вызывать дополнительные проблемы со здоровьем.
Продукты, которые резко повышают давление
Из-за гипотонии человек может плохо себя чувствовать, и важно знать, что съесть, чтобы быстро поднять кровяное давление. Улучшить самочувствие помогут:
- черный кофе;
- крепкий черный чай;
- горький шоколад;
- соленые продукты (это может быть соленый сыр, маринованные овощи, соленая рыба);
- чернослив, курага или другие сухофрукты;
- гранатовый сок;
- мед.
Использовать эти продукты стоит только при условии, если точно известно, что плохое самочувствие вызвано гипотонией. Убедиться в этом можно, измерив артериальное давление. Если связанные с гипотонией симптомы появляются часто, нужно проконсультироваться с врачом (терапевтом или кардиологом) и следовать его рекомендациям.
Какие продукты повышают давление при беременности?
В первой половине беременности на фоне гормональных изменений кровяное давление может понижаться из-за снижения тонуса стенок кровеносных сосудов. Это нормально, но при появлении симптомов, связанных с гипотонией, нужно сообщить об этом лечащему врачу. Показатели кровяного давления должны нормализоваться после родов. Если во время беременности оно становится пониженным, нужно убедиться в том, что это не вызвано анемией (для этого сдают анализ крови).
Чтобы повысить кровяное давление во время беременности, можно использовать только некоторые продукты: шоколад, чай, гранатовый сок. Даже их нежелательно употреблять в большом количестве, чтобы давление не становилось слишком высоким. Это может быть опасным. Также нежелательно увеличивать употребление воды или кофе (может создавать дополнительную нагрузку на почки), острой, жирной, соленой или слишком калорийной пищи. Лучше проконсультироваться с лечащим врачом, получить от него рекомендации по питанию с учетом общего состояния здоровья, срока беременности, особенностей ее течения.
Какие продукты нельзя употреблять при повышенном давлении?
Некоторые продукты могут не только нормализовать кровяное давление, но и чрезмерно повышать его. Употребление этих продуктов может быть опасным, если у человека уже есть артериальная гипертензия. В этом случае соблюдают специальную диету, исключая или ограничивая употребление следующих продуктов:
- соль, приправы, пищевые добавки, содержащие натрий;
- крепкий чай, кофе, содержащий кофеин;
- жирные, жареные, острые продукты;
- соленья и консервированные продукты;
- копчености;
- выпечку, сладости;
- фастфуд;
- сладкие газированные напитки;
- готовые соусы, приправы, усилители вкуса, другие добавки, в которых может содержаться натрий;
- замороженные полуфабрикаты: пицца, пельмени и другие подобные блюда (могут содержать много сахара, натрия, насыщенных жиров для сохранения вкуса);
- алкоголь.
Чтобы исключить чрезмерную нагрузку на сердце и появление эссенциальной гипертонии, нужно придерживаться здорового, сбалансированного питания так же, как и при профилактике гипотонии. И гипертоникам, и гипотоникам одинаково полезны свежие овощи, орехи, зелень, фрукты, цельнозерновые продукты, нежирное мясо, птица и рыба. Если кровяное давление повышено, нужно есть больше продуктов с содержанием калия, магния, кальция. Особенно полезны бананы, фасоль, шпинат, семечки подсолнечника.
Общие рекомендации по питанию гипотоника
При гипотонии важно корректировать и рацион, и режим питания. Существует несколько пищевых привычек, которые способствуют повышению кровяного давления:
- Есть чаще, но небольшим порциями. Это обеспечит постоянное поступление энергии и высокий тонус.
- Пить больше воды. При обезвоживании уменьшается объем циркулирующей крови, и давление падает. Если человек пьет достаточно воды, объем крови будет больше, а давление выше. Дополнительно увеличивать объем выпиваемой жидкости нужно в жаркую погоду и при физических нагрузках.
- Не пропускать приемы пищи. Такие пропуски могут провоцировать переедание, из-за которого давление будет падать.
- Сократить употребление алкоголя. Он вызывает обезвоживание и может усиливать проявления гипотонии.
Чтобы улучшить самочувствие при гипотонии, нужно изменить рацион следующим образом:
- Получать достаточно соли с пищей. Гипотоникам можно есть блюда с добавлением морской или поваренной соли, а также консервированные овощи, сыры, соленую рыбу. Это поможет задерживать жидкость в организме и увеличивать объем циркулирующей крови, чтобы повысить кровяное давление. При этом общее потребление соли не должно превышать 5 г в сутки.
- Пить напитки с кофеином. Лучше, если это будет натуральный кофе, черный или зеленый чай. Содержащийся в них кофеин вызывает учащение пульса, и давление повышается. Этот эффект является временным. Им не стоит злоупотреблять: если человек пьет много кофе или чая, это может плохо влиять на здоровье сердца. Кроме того, со временем может развиваться толерантность к кофеину, и он уже не будет оказывать тонизирующего действия.
- Получать больше витамина B9 и B12 с продуктами. Гипотония может быть связана с анемией, вызванной дефицитом витаминов группы B. Гипотоникам нужно есть больше продуктов, содержащих витамин B12 (рыбы, курицы, яиц, нежирных молочных продуктов) и B9 (брокколи, спаржа, чечевица и нут, печень).
- Контролировать потребление углеводов. Если в рационе много продуктов с содержанием углеводов, это может плохо влиять на состояние сердца, вызывать анемию. Кроме того, такие продукты быстро перевариваются, после чего давление резко падает. Чтобы уменьшить проявления анемии, нужен сбалансированный рацион. Он не должен быть перегружен продуктами с содержанием легкоусвояемых углеводов (сладкое, мучное, сладкие овощи, фрукты и сухофрукты, продукты и напитки с добавлением сахара).
Помимо питания, важны здоровые привычки, такие, как здоровый сон и занятия физкультурой (рис. 2).

Рисунок 2. Общие рекомендации для гипотоников. Источник: МедПортал
Список продуктов, которые можно есть при гипотонии
Гипотоникам можно есть почти любые продукты, но при этом важно, чтобы рацион оставался сбалансированным. В меню можно включать:
- свежие овощи и салаты из них с добавлением соли (но общее употребление соли лучше ограничивать, контролировать, чтобы она не провоцировала отеки);
- отваренные или запеченные овощи;
- крупы;
- фрукты, сухофрукты в ограниченном количестве;
- мясо, птицу, рыбу (лучше нежирные, чтобы уровень холестерина в крови не повышался);
- сыры, молочные, кисломолочные продукты;
- хлеб, выпечку, сладкое (в ограниченном количестве);
- шоколад;
- кофе и другие напитки с содержанием кофеина;
- яйца;
- специи, острые приправы (включая имбирь, перец).
При составлении рациона могут действовать дополнительные ограничения, не связанные с высоким или низким кровяным давлением. Чтобы учесть их все, лучше составлять меню вместе с лечащим терапевтом или диетологом.
Заключение
Правильное питание помогает сохранять сердце здоровым, защищает от появления анемии, ожирения и других проблем со здоровьем, также связанных с гипертонией или гипотонией. Корректируя рацион и вырабатывая полезные пищевые привычки, можно улучшать свое самочувствие, даже если кровяное давление уже является высоким или низким. Важно контролировать его уровень и соблюдать рекомендации лечащего врача и по питанию, и по образу жизни в целом.
Читайте также:

