Корень подсолнечника при мочекаменной болезни
Добавил пользователь Евгений Кузнецов Обновлено: 19.09.2024

Диета при камнях в почках – результативный метод лечения заболевания, который позволяет улучшить самочувствие пациента и снизить вероятность рецидива. Конкременты (камни) в почках образуются в первую очередь из-за нарушения процесса обмена веществ. Диетического питания надо придерживаться не только во время обострения заболевания, но и в периоды ремиссии. Оно приостанавливает процесс образования камней, налаживает минеральный обмен и кислотный баланс мочи.
- Питание при камнях в почках: основные принципы
- Продукты, вызывающие камни в почках
- Диета при оксалатных камнях в почках
- Диета при фосфатных камнях
- Диета при уратах
- Диета при коралловидных камнях в почках
- Диета при смешанных камнях в почках
Питание при камнях в почках: основные принципы
Базисное лечебное питание при камнях в почках направлено на общем оздоровлении организма, профилактике возникновения новых конкрементов, нормализации метаболического процесса, снижении нагрузки на почки. Особенности диетотерапии зависят от разновидности камней, но некоторые принципы питания можно назвать общими:
- Обильное питье. Если человек страдает от симптомов мочекаменной болезни (МКБ), ему надо употреблять не менее 2,5 – 3 литров воды на протяжении суток.
- Дробное питание. Есть желательно небольшими порциями и достаточно часто – 4 — 6 раз в сутки. Последний прием пищи должен быть не менее, чем за 2 – 3 часа до сна.
- Отказ от некоторых видов продуктов. Нежелательно употреблять копченые и жареные блюда. Оптимально, чтобы пища готовилась путем варки, тушения, запекания.
- Ограничение количества соли до 5 г в сутки.
- Разгрузочные дни. Периоды облегченного питания необходимы для того, чтобы организм очистился, а метаболизм активизировался. В разгрузочные дни желательно употреблять кефир, яблоки, нежирный творог.
Продукты, вызывающие камни в почках
Наиболее вредные продукты при камнях в почках – те, которые произведены промышленным путем и насыщены консервантами, искусственными добавками. Высокую опасность представляют собой алкогольные и газированные напитки: они содержат большое количество фосфорной кислоты, которая способствует развитию хронических почечных заболеваний и появлению камней.
Другие продукты, избыточное употребление которых может причинить вред:
- Красное мясо, которое содержит большое количество животного белка, способствующего увеличению кальция в моче.
- Шпинат и щавель – источники оксалатной щавелевой кислоты, нарушающей процесс выведения солей из организма и стимулирующей камнеобразование.
- Соленая пища, задерживающая жидкость в организме и провоцирующая отложение солей.
Также надо с осторожностью подходить к употреблению яиц, аджики, икры, которые содержат большое количество кальция.
В зависимости от выбранного Вами объема представления лекарственных средств (ЛС) и групп лекарственных препаратов, на которые преимущественно позиционирована Ваша аптека - рецептурного отпуска или безрецептурного отпуска, - Вы можете составить аптечный ассортимент ЛС, применяемых для лечения мочекаменной болезни. Рациональное формирование аптечного ассортимента важно не только для развития бизнеса, но и позволит качественно изменить уровень обслуживания посетителей аптеки, повышая престиж Вашего предприятия. Данные, представленные авторами, могут быть использованы в работе провизоров-консультантов для рекомендации наиболее рационального применения ЛС при различных видах мочекаменной болезни, поскольку для лечения именно этого распространенного заболевания применяется широкий ассортимент ЛС, отпускаемых в аптеке без рецепта.
![]()
Мочекаменная болезнь или уролитиаз (греч. uron моча + lithos камень) - хроническое заболевание, характеризующееся нарушением обменных процессов в организме, изменениями в почках и мочевых путях с образованием в них мочевых камней. Основными причинами возникновения этой патологии является нарушение метаболизма щавелевой кислоты, пуринового или фосфорно-кальциевого обмена, инфекция почек и мочевых путей, врожденные или приобретенные анатомические дефекты, опухоли мочевых путей, приводящие к нарушению мочевыделения и т.д. Распространению мочекаменной болезни способствуют условия жизни: гиподинамия, ведущая к нарушению фосфорно-кальциевого обмена; изменение характера питания в сторону увеличения доли белка в пище, высокого потребления пуринов, входящих в состав баранины, свинины, соевых и других подобных продуктов. К возникновению данного недуга предрасполагают также такие факторы, как возраст, пол, раса, климатические, географические и жилищные условия, профессия и наследуемые генетические особенности.
Возникновение первых симптомов уролитиаза, как правило, приходится на самый работоспособный возраст в диапазоне от 20 до 50 лет. Наблюдается некоторое преобладание женщин, что связано с более высокой частотой развития инфекционных заболеваний мочевыводящих путей, которые являются предрасполагающими факторами к образованию камня, часто коралловидного, который может достигать огромных размеров.
Для детей и стариков характерно образование камней мочевого пузыря, а у лиц среднего возраста - камни почек и мочеточников. Несколько чаще камни локализуются в правой почке. При наличии камней в полостях почки наступает атрофия мозгового слоя почечной паренхимы. Особенно это опасно при наличии таких камней в обеих почках (двусторонние поражения почек составляют примерно 1/5 всех случаев мочекаменной болезни). Самой распространенной формой уролитиаза является почечнокаменная болезнь.
Субъективными признаками мочекаменной болезни являются, несомненно, боли - тупые, ноющие, постоянные, периодически острые, обусловленные почечной коликой. Возможно длительно бессимптомное течение болезни, особенно при коралловидных камнях, и первые признаки болезни у них можно выявить только на основании данных анализа мочи. Почечные колики могут быть первым ее проявлением и встречаются у 2/3 больных, чаще всего при подвижных камнях небольших размеров, особенно в мочеточниках. Боль в пояснице появляется внезапно, бывает очень интенсивной, смещается по ходу мочеточников в паховую область. На высоте приступа может возникнуть тошнота, рвота, задержка стула, ложные позывы к мочеиспусканию. При почечной колике отмечается слабость, сердцебиение, жажда, сухость во рту, повышение температуры, озноб. В моче - лейкоциты, эритроциты, белок, в крови повышается количество лейкоцитов.
Клиническая картина уролитиаза у пожилых больных менее выражена: почечная колика встречается в 3 раза реже, чем у лиц молодого возраста, а почти в 30% процентах наблюдается течение заболевания без болевого синдрома, вследствие снижения тонуса мочевых путей.
Лечение уролитиаза можно проводить консервативно или оперативно в зависимости от выявленных этиологических факторов, нарушения обменных процессов, состояния уродинамики, функции почек, рН мочи и осложнений. Прогноз зависит от того, насколько полно удается выявить и устранить этиологические факторы камнеобразования, а также от наличия осложнений и эффективности оперативного и консервативного лечения.
В консервативной терапии выделяют следующие направления:
1) выявление и коррекция метаболических нарушений;
2) противовоспалительная терапия;
3) воздействие на органную гемодинамику;
Больному, предрасположенному к мочекаменной болезни, рекомендуют совершать прогулки, желательно на свежем воздухе, что улучшает кровообращение и уродинамику. Необходимо придерживаться рациональной диеты, так как только правильное питание способствует восстановлению обмена веществ.
Для правильного выбора лечения необходимо установить природу камней. По химическому составу основные типы камней можно разделить на кальцийсодержащие (оксалат кальция, фосфаты кальция, смешанные - 70%), инфекционные камни (струвитные, фосфатно-аммониево-магниевые -15-20%), камни из мочевой кислоты - 5-10%. Камни, занимающие всю почечную лоханку, называются коралловидными. В 65-75 % случаев встречаются кальциевые камни, в 15-18 % - смешанные, содержащие фосфат магния, аммония и кальция, в 5-15 % - уратные. Соотношение камней различного химического состава у больных неодинаково и зависит от климатогеографической зоны, условий окружающей среды, содержания солей в питьевой воде и пищевых продуктах, характера питания и возраста. В пожилом возрасте чаще выявляются уратные и фосфатные камни, в молодом - оксалатные.
При каком типе камня возможно его растворение?
Камни, состоящие только из мочевой кислоты (ураты), почти всегда могут быть растворены при пероральной ощелачивающей терапии цитратными смесями (уралит У, блемарен, солуран, магурлит и т.д.) или раствором калия бикарбоната. Растворы должны быть свежеприготовленными, применяют по 10 мл 3 раза в день. Терапия цитратными смесями в течение 2-3 месяцев нередко приводит к полному растворению подобных камней, но проводить её следует при удовлетворительной функции почек, уродинамике и отсутствии пиелонефрита. Дозировка цитратных препаратов индивидуальна и регулируется в процессе лечения в зависимости от рН мочи (необходимо поддерживать рН 6,2-6,9). Резкая алкализация мочи ведет к выпадению солей фосфатов, которые, обволакивая ураты, затрудняют их растворение.
Консервативное лечение больных с уратными камнями и уратурией также направлено на ограничение потребления продуктов, содержащих пурины (какао, кофе, шоколад, печень, мясо) - доля белков в пище должна составлять не более 1 г на 1 кг веса больного. Исключение из рациона мяса, рыбы, растительных жиров, способствующих окислению мочи, обосновано тем, что у этой группы больных количество цитратов в моче уменьшено, что вызывает кристаллизацию мочевой кислоты. В то же время рекомендуют увеличить объем потребляемой жидкости до 2-2,5 л в день.
Принципы лечения цистиновых камней, такие же, как и при уратных.
При оксалатных камнях необходимо ограничить введение в организм щавелевой кислоты. Диета заключается в исключении потребления продуктов, содержащих щавелевую и лимонную кислоту (салат, шпинат, щавель, картофель, молоко, перец, ревень, бобовые, крыжовник, смородина, земляника, цитрусовые и т.д.). Помимо ограничения продуктов с повышенным содержанием щавелевокислых солей, назначают соли магния по 150 мг 2-3 раза в день. Соли магния "связывают" щавелевокислые соли в кишечнике и уменьшают их содержание в моче.
У больных с гиперурикозурией улучшение может наступить при назначении диеты с ограничением пуринов. Однако только коррекции диеты может оказаться недостаточно. Для уменьшения синтеза мочевой кислоты применяется аллопуринол по 0,1 г 2-3 раза в день. Терапию следует проводить под контролем уровня мочевой кислоты сыворотки крови. Доказана его способность уменьшать частоту рецидивов и камней, состоящих из оксалата кальция.
При фосфатурии и фосфатных камнях моча имеет щелочную реакцию. Рекомендуют ограничивать содержание в пище кальция (молочные продукты, картофель, яйца), исключают продукты и лекарственные средства, ощелачивающие мочу (лимоны, щелочи). Показаны продукты, способствующие окислению мочи. Это мясо, рыба, жиры, растительные масла, сливочное масло. Для изменения щелочной реакции мочи в сторону кислой назначают лекарственные препараты: хлорид аммония, метионин по 0,5 г 3-4 раза в сутки, кислоты аскорбиновая, борная, бензойная по 0,2 г 2-3 раза в день.
Перенасыщенный раствор мочи является основой камнеобразования. Поэтому больным при щавелевокислых и мочекислых камнях повышают диурез. При фосфатурии усиливать диурез не рекомендуется, так как повышается рН мочи (алкалоз), что способствует образованию фосфатных и карбонатных камней. Наиболее часто применяющимся и, вероятно, лучше всего изученным препаратом является гидрохлортиазид, который в таких случаях наиболее эффективен.
У больных со смешанными и меняющими химический состав мочевыми солями питание должно быть разнообразным, но с ограничением продуктов, способствующих образованию камней.
При наличии камней, имеющих тенденцию к самостоятельному отхождению, применяют препараты, содержащие терпены (цистенал, артемизол, энатин, ависан и др.). Эти препараты обладают бактериостатическим, спазмолитическим и седативным действием. Вызывая гиперемию почки, улучшают почечное кровообращение и повышают диурез; кроме того, они снимают спазм гладкой мускулатуры лоханок и мочеточников. Одновременно эти препараты усиливают перистальтику, способствуя отхождению камней. В то же время чистые терпены оказывают бактериостатическое действие на микробную флору. В нашей стране получил широкое применение комплексный чехословацкий препарат цистенал. Цистенал и артемизол назначают по 4-5 капель на сахаре за 30-60 мин до еды 3 раза в день (при почечной колике - по 20 капель).
Энатин - содержит в 1 капсуле мяты перечной 0,17 г, масла терпенового очищенного 0,0341 г, масла аирного 0, 25 г, масла оливкового 0,9205 г, серы очищенной 0,0034 г. Назначают по 1 г в капсулах 3-4 раза в день.
Олиметин - по своему составу и действию близок к энатину. Выпускается по 0,5 г в капсулах. Принимаются оба препарата по 1 капсуле 3-5 раз в день в течение 7-15 дней.
Спазмоцистенал состоит из эфирных масел, алкалоидов, белладонны. При почечной колике назначается по 20 капель однократно, в межприступный период - по 3-5 капель на сахар 3 раза в день.
Роватинекс - состоит из эфирных и масляных веществ (пинена, камфена, чистого терпена, фенхола, рубиа - глюкозида и др.); назначается так же, как и цистенал.
Канефрон следует принимать в течение 4 нед по 50 капель или по 2 таблетки 3 раза в день, что приводит к улучшению общего состояния, усиленному отхождениию кристаллов мочевых солей с улучшением цвета мочи, а также нормализации показателей общего анализа мочи, мочевой кислоты, фосфорно-кальциевого обмена, мочевины, креатинина.
Цистон - комбинированный препарат растительного происхождения, регулирующий кристалло-коллоидный баланс мочи. Препарат способствует выведению мелких конкрементов, а также мочевой кислоты, оказывает диуретический и противомикробный эффект. Показан при мочекаменной болезни и калькулезном пиелонефрите. Назначается по 2 таблетки 2-3 раза в сутки.
Ниерон (ФРГ) содержит настойку амми зубной (2 мл), настойку марены красильной (2 мл), стальника полевого (1 мл), календулы (1 мл), оксалиловой кислоты (1 мл). Ниерон улучшает кровоснабжение почек, снимает спазм гладкой мускулатуры, лизирует слизь и белковый матрикс, усиливает перистальтику мочевых путей, повышает диурез и оказывает бактериостатическое действие. Выпускается во флаконах по 10-20 мл. Назначается по 30 капель 3 раза в день после еды в течение 1-2 мес. Благотворное действие значительно увеличивается, если ниерон принимается в сочетании с ниероновым чаем (Nieron-Tea). На стакан берут две чайные ложки чая и заливают кипятком. Настой необходимо выпить не позже, чем через 5 мин. Наиболее целесообразно его применять после оперативного удаления камня как противовоспалительное и противорецидивное средство.
Уралит (ФРГ). Содержит настойки марены красильной (0,55 г), заманихи (0,6 г), цветка арники (0,1 г), фосфорнокислой магнезии (0,222 г), ландыша (0,025 г). Выпускается в таблетках. Принимается по 2 таблетки 3-4 раза в день.
Нефролит (ФРГ). Содержит экстракт марены красильной (0,065 г), экстракта ландыша, келлина (0,005 г), салициламида (0,0775 г), сульфаминобензойной кислоты (0,0125 г), глюкуроновой кислоты (0,005 г), калия гиалуроновой кислоты (0,00025 г). Выпускается в таблетках по 200 и 600 шт. в упаковке. Принимается по 2 таблетки 3 раза в день после еды в течение 1-2 мес.
Экстракт марены красильной сухой, обладая диуретическим и спазмолитическим свойствами, окисляет мочу; применяют по 2-3 таблетки на полстакана теплой воды 3 раза в сутки. С целью окисления мочи можно назначить соляную (хлористоводородную) кислоту по 10-15 капель на полстакана воды 3-4 раза в день во время еды, хлорид аммония по 0,5 г 5-6 раз в день.
Приступ почечной колики можно купировать тепловой процедурой (ванна, грелка) в сочетании со спазмолитиками (дротаверин и т.п.). Назначение атропина, платифиллина, метацина, папаверина, арпенала, спазмолитина (дифацила), галидора, но-шпы, антигистаминных средств димедрола, пипольфена и прочих препаратов следует проводить в определенных сочетаниях, усиливающих спазмолитический эффект. При отсутствии эффекта производят инъекции болеутоляющих средств и спазмолитических препаратов (5 мл метамизола натрия внутримышечно или внутривенно, 0,1% раствор атропина по 1 мл с 1 мл 1-2% раствора омнопона или промедола подкожно, 0,2% раствор платифиллина по 1 мл подкожно, папаверина гидрохлорид по 0,02 г 2-3 раза в день внутрь).
Одним из лучших препаратов для купирования почечных колик в настоящее время следует признать баралгин. Наилучший эффект этот препарат оказывает при введении внутривенно 5 мл, причем инъекцию при необходимости можно повторить. Применение его возможно и по 1-2 таблетки 3-4 раза в день в сочетании с другими препаратами. Рационально назначать баралгин с ависаном - по 0,05 г (1 таблетке) или ношпой по 0,04 г (1 таблетке). Подобным эффектом обладает и спазмалгон (назначается по 1-2 таблетке 2-3 раза в день). При почечной колике назначают спадолзин по 1 свече в задний проход 1-4 раза в день. Применяются триган, спазган, максиган.
Таблица 1. Препараты рецептурного отпуска, применяемые для лечения мочекаменной болезни (МКБ). Список А
Не многие из нас знают, что подсолнух – это растение, которое даёт нам не только продукты питания, но и обладает выдающимися лечебными свойствами. Так, из корня подсолнуха можно приготовить лекарство для избавления от сильных болей в области почек, вызванных образованием камней. О чудодейственных свойствах этого растения знали давно, но в последнее время его незаслуженно забыли, всё чаще используя для борьбы с камнями в почках лазерное дробление. Но для тех, кто страдает мочекаменной болезнью, подсолнух – настоящая находка, поскольку лекарство из него способно не только избавить человека от песка и камней в этом органе, но и оказать профилактическое воздействие.
Полезные вещества
![корень подсолнуха от камней в почках рецепт]()
В составе растения есть около 20 жизненно важных для человека макро и микроэлементов
В составе растения есть около 20 жизненно важных для человека макро и микроэлементов, инулин, дубильные вещества, а также алкалоиды щелочного происхождения. Именно последние из указанных веществ оказывают разрушительное действие на почечные камни. Это вещество разрушает плотную структуру камня и позволяет его вывести из органа без использования хирургического вмешательства.
В корне растения также в большом количестве присутствуют соли калия. Эти вещества способствуют ускорению выведения из человеческого организма остаточных компонентов камней.
Если перечислить все полезные вещества, содержащиеся в корне подсолнуха, то особую пользу для человека представляют следующие:
- фосфор;
- дубильные вещества;
- кальций;
- пектины;
- кремний;
- полисахариды;
- марганец;
- калий;
- железо.
Помимо корней и семечек растения, полезными свойствами обладают и его листья, которые нередко используются для лечения различных невралгий. Также лекарственные средства готовят из цветов растения. Настойка из соцветий помогает при гриппе и малярии.
Сам корень выглядит так – это довольно плотное образование с тёмной коркой и маленьким каналом в центральной части. После очищения от кожуры корень будет белым. Лечебными свойствами обладает только корень, собранный осенью в период потемнения стебля и шляпки растения. При этом корень тоже немного подсыхает и становится довольно лёгким.
Целебные свойства
![корни подсолнуха от камней в почках рецепт]()
Ещё в древние времена целители и знахари отваром из корней подсолнуха лечили много разных заболеваний
Ещё в древние времена целители и знахари отваром из корней подсолнуха лечили много разных заболеваний. Среди них можно назвать такие болезни:
- Остеохондроз.
- Цистит.
- Отвар применяли для нормализации давления.
- Лекарство помогает выводить соли из мочевыделительной системы.
- Для дробления камней в желчном пузыре и почках.
- Настой очищает организм от холестерина.
- Для лечения болей в сердце и головных болей.
- Отвар используется для очищения организма от шлаков.
Что касается камней в почках, то они имеют разную природу происхождения. Не все виды таких камней поддаются лечению с помощью корня подсолнуха. Поэтому перед выбором этого лекарственного растения нужно пройти обследование в больнице, чтобы определить происхождение образований в почках.
Так, лечению с помощью корней подсолнуха поддаются камни, которые образовались в кислой среде, а именно:
- оксалаты;
- ураты;
- мочекислый аммоний;
- трипельфосфатные камни.
Внимание: цистиновые, фосфатные, ксатиновые, холестериновые, карбонатные и белковые камни не поддаются лечению с помощью корня подсолнуха. То есть это растение не подходит для лечения образований, сформировавшихся в щелочной среде.
Рецепты
![корни подсолнечника при камнях в почках]()
Если вы хотите использовать корень подсолнуха от камней в почках, рецепт из этой статьи поможет вам приготовить лекарственное средство самостоятельно
Если вы хотите использовать корень подсолнуха от камней в почках, рецепт из этой статьи поможет вам приготовить лекарственное средство самостоятельно. Есть несколько рецептов эффективных лекарственных средств из корней этого растения.
Корень можно приобрести в аптеке или в интернете. Но можно заготовить самостоятельно. Для этого его нужно промыть и просушить. После этого кожуру очищают. Далее при помощи острого ножа корень нужно порезать на небольшие куски. Их можно измельчить в мясорубке или блендере.
- Нужно взять один стакан тщательно просушенных и измельчённых корней растения и залить их 3 л обычной питьевой воды.
- Далее смесь необходимо закипятить и проварить при слабом кипении 5 мин. При этом жидкость нужно постоянно помешивать.
- После остывания средство нужно процедить и поставить в холодильник.
- С лечебной целью отвар пьют по 1 литру в сутки. Суточную дозу нужно разбить на несколько приёмов и пить независимо от употребления пищи. Общая продолжительность курса лечения не менее 1 месяца. Причём желательно не прерывать курс. Первый результат вы можете заметить уже через пару недель.
Внимание: в процессе лечения отваром из корня подсолнуха из рациона нужно полностью исключить алкогольные напитки, солёную, острую, сладкую, жареную пищу. Также стоит придерживаться вегетарианской диеты.
Отваренный измельчённый корень можно использовать ещё пару раз для приготовления лечебного средства, поэтому его не нужно сразу выбрасывать, а стоит положить в банку и хранить в холодильнике до следующего приготовления. Причём в следующий раз продолжительность кипения увеличивают в два раза.
Важно: не нужно брать для приготовления лекарства прокисшее или заплесневевшее сырьё. Его придётся выбросить.
- 300 г подготовленных корней подсолнуха заливают 5 литрами воды и варят на слабом огне около 10 минут.
- После остывания отвар процеживают и доводят его количество до 4,5 л.
- Выпивать нужно каждый день по 1,5 л. Суточную дозу делят на три приёма по 500 мл. Половину этого объёма выпивают до еды, а вторую половину – после.
Курс лечения в этом случае составляет не менее 25-36 дней (обычно 2 месяца). Курс также не рекомендуется прерывать. Если через первые три недели не наблюдается положительного результата, то курс можно продлить ещё на полторы недели. После этого необходимо сделать перерыв в лечении на полгода. Если вы получили хороший результат, то раз в полгода нужно проходить профилактический шестидневный курс.
Рецепт № 3 (трёхдневный):
Побочные эффекты
![корень подсолнуха от камней в почках рецепт и противопоказания]()
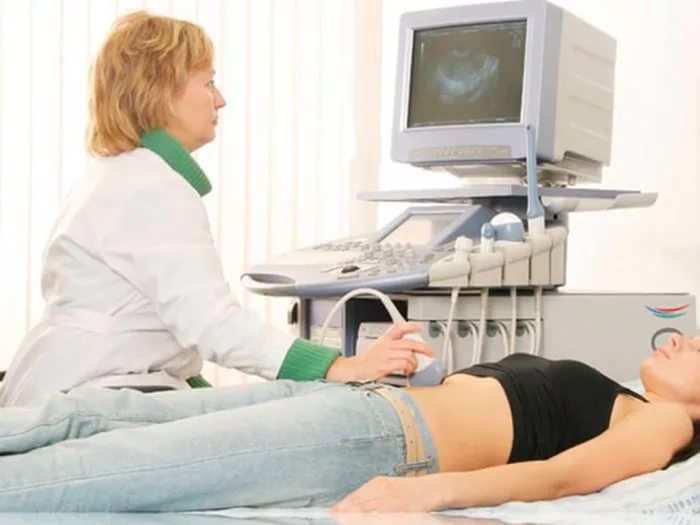
Проследить динамику лечения и его эффективность можно с помощью УЗИ (ультразвукового исследования) почек
Проследить динамику лечения и его эффективность можно с помощью УЗИ (ультразвукового исследования) почек. Многие люди, лечившие мочекаменную болезнь корнем подсолнечника, замечали, что в начале приёма у них наблюдалось незначительное повышение АД. Это не опасно, просто нужно в первое время немного уменьшить дозировку лекарства, а после привыкания организма дозу нужно снова вернуть к указанной в рецепте.
Совет: людям, склонным к повышенному АД, стоит начинать лечение с меньшей дозы лекарства. Например, три литра отвара можно равномерно распределить на пять дней лечения.
О том, что организм начал активно избавляться от слоевых отложений, скажут небольшие покалывания и жжение в области суставов и рёбер. Это хороший признак, указывающий на эффективность лечения. Соли будут выходить с мочой в виде беловатых хлопьев и песка. Также может измениться оттенок мочи. Вместо привычного светло-соломенного цвета она может приобрести оттенок ржавчины. Этого также не стоит пугаться, и отменять лечение не нужно.
Противопоказания
![корень подсолнуха от камней в почках рецепт]()
Во время беременности лучше не прибегать к подобной терапии
Обычно данное лекарственное средство хорошо переносится людьми, но всё же некоторым из них врачи рекомендуют воздержаться от его использования. При следующих заболевания и состояниях не стоит применять корень этого растения:
- Во время беременности лучше не прибегать к подобной терапии. Только в случае крайней необходимости можно попробовать пройти курс лечения.
- Также от данного средства лучше отказаться гипертоникам. Если же они всё-таки решили использовать корень подсолнуха, то им лучше обратиться к врачу, чтобы тот разработал индивидуальный курс лечения.
Поскольку в корне растения содержатся соли калия, они могут приводить к быстрому обезвоживанию организма. Именно поэтому во время лечения очень важно пить достаточно жидкости и контролировать её количество. Также по этой причине не рекомендуется проходить слишком длительные курсы и повышать дозировку. После каждого месячного курса обязательно делается перерыв на 6 месяцев.
Правильная заготовка сырья
![корни подсолнуха от камней в почках рецепт]()
Лучше использовать сырьё, заготовленное собственными руками
Лучше использовать сырьё, заготовленное собственными руками. Так вы будете уверены в его качестве, свежести и безвредности. Выкапывать корень этого растения можно в конце августа и сентябре. Семена должны полностью вызреть и быть срезанными вместе со шляпками.
Далее растение нужно хорошо просушить. Для этого его тщательно очищают от мелких корешков и земли и расщепляют вдоль на несколько длинных полосок. Каждая полоска должна быть не толще 0,5 см. Корень растения нужно сушить на чердаке или под навесом в хорошо проветриваемом месте. При этом прямые солнечные лучи не должны на него попадать.
Важно: не рекомендуется использовать быструю сушку в печи, духовке или овоще сушке, поскольку от нагрева все целебные соединения улетучиваются.
Судить о готовности сырья можно по звуку, который оно издаёт при переламывании. Звонкий хруст говорит о том, что корень достаточно просох. Далее корешки нужно измельчить на кусочки по паре сантиметров в длину и разложить по полотняным или бумажным пакетам. Для хранения можно использовать и стеклянную тару. Подготовленное сырьё можно хранить не более трёх лет.
![Диетотерапия при оксалурии]()
Оксалурия или оксалатно-кальциевая кристаллурия, или гипероксалурия - это такое состояние организма, при котором происходит повышенное выделение с мочой солей щавелевой кислоты - оксалатов.
Причины возникновения оксалурии разделяют на две основные группы: первичную и вторичную.
Первичная оксалурия - это наследственно обусловленная недостаточность ферментов, вследствие чего в организме вырабатывается повышенное количество оксалатов (солей щавелевой кислоты).
Вторичная оксалурия сопровождает другие нарушения в организме и может возникать при:
- заболеваниях почек (гломерулонефрит, пиелонефрит и других);
- заболеваниях желудочно-кишечного тракта (неспецифический язвенный колит, болезнь Крона, колиты, оперативное лечение кишечника, кишечные дисбиозы);
- комбинации неблагоприятных экологических факторов и особенностей питания (высокое содержание оксалатов в продуктах питания, низкое содержание магния в еде, недостаточность витамина А и Д, недостаточность витамина В6, недостаточность ультрафиолетового излучения);
- обменных заболеваниях (сахарный диабет, желчекаменная болезнь).
В первую очередь диетотерапия при оксалурии направлена на ограничение продуктов, содержащих большое количество натуральных оксалатов.
Наибольшее количество щавелевой кислоты содержится в следующих продуктах: какао и шоколад, ревень, щавель, укроп, инжир, цитрусовые, свекла, селера, шпинат, петрушка, портулак, а также бульоны (экстрактивные вещества) и желатин. Также содержат щавелевую кислоту морковь, свекла, лук, брюссельская капуста, зеленая фасоль, цикорий.
Мало содержится щавелевой кислоты в тыкве, баклажанах, батате, брокколи, горохе, кукурузе, зерновых, капусте белокочанной, картофеле, малине, огурцах, ежевике, помидорах, сладком перце, спарже, чернике, зеленом луке, молочные продукты, мясо, хлеб.
Не содержат щавелевую кислоту грибы, арбузы, дыни, абрикосы, яблоки.
В норме оксалаты, которые содержатся в продуктах питания, связываются в кишечнике с кальцием и образуют оксалаты кальция, и в таком виде выводятся с калом. При разных заболеваниях органов пищеварения количество кальция в просвете кишечника уменьшается, а желчные кислоты, находящиеся в кишечнике, усиливают обратное всасывание оксалатов через слизистую кишечника. Поэтому, при оксалурии, возникшей из-за заболеваний желудочно-кишечного тракта, необходимо понижать желчевыделение, для этого снижают количество жиров в рационе (желчь выделяется при приеме жирной пищи, чем меньше в рационе жиров, тем меньше будет выделяться желчь). А вот кальций ограничивать не следует - кальций, поступая в кишечник, будет связываться со щавелевой кислотой и выводить ее из организма через кишечник, минуя почки. Много кальция содержится в твердых и мягких сырах, сухих сливках, сардинах, кунжуте и маке, базилике, миндальных орехах и фисташках.
Необходимо уменьшить количество кухонной соли и соленых продуктов, т.к. натрий усиливает выделение кальция почками.
При оксалатурии ограничивается количество витамина С, поскольку аскорбиновая кислота в организме человека превращается в щавелевую кислоту. Наибольшее количество аскорбиновой кислоты содержится в таких продуктах: болгарский перец, шиповник, черная смородина, квашеная капуста, цитрусовые.
Необходимо увеличить поступление в организм магния. Магний при нормальных условиях связывает около 40% оксалатов мочи, конкурируя с кальцием. При обогащении рациона магнием будет образовываться меньше оксалатов кальция, а больше оксалатов магния. Для этого в рацион необходимо включать кедровые орехи, кешью, миндаль, горчицу, фисташки, арахис, морскую капусту, фундук, грецкий орех, тыквенные семечки, семечки подсолнуха, кунжут, семена льна, сухофрукты, пшеничные отруби, овсяную кашу, пшено, гречку, арбузы.
Рекомендовано увеличить в рационе количество витаминов А и Е, выполняющих функцию мембраностабилизаторов (улучшают состояние и функции клеточных мембран почек) и антиоксидантов (веществ, предотвращающих свободнорадикльные процессы в тканях и органах).
Витамина А большое количество содержится в печени трески, печени свиной и говяжьей, яичных желтках, сливочном масле, сливках и цельном молоке, моркови, тыкве, облепихе.
Витамин Е в наибольших количествах содержится в растительных маслах: кукурузном, подсолнечном, соевом, зародышей пшеницы, грецких орехах и миндале.
К продуктам, содержащим найбольшее количество витамина В6 (пиридоксина) относится: облепиха, грецкий орех, тунец, скумбрия, говяжья печень, лесной орех, сардины, хрен, чеснок, кедровые орехи, пшено, проросшее зерно пшеницы, яичный желток.
Пиридоксин имеет мочегонное свойство, регулирует обмен веществ, принимает участие в обмене магния в организме.
Необходимо соблюдать и "водный режим". Если пить воды мало, то моча становится концентрированной и соли могут формировать оксалатные камни в почках, а чем больше водички мы будем поглощать, тем больше мочи будет выделяться и с ней будет выводиться больше солей. Если нет противопоказаний (гипертоническая болезнь, хроническая почечная недостаточность), то, в среднем, следует употреблять 30 мл жидкости на 1 кг веса. Так если взять среднестатистического человека с весом 70 кг, то ему необходимо употреблять жидкости около 2 литров в день, причем в основном это чистая вода, не крепкий чай или отвары трав, фруктов. Соки, кофе с молоком, какао сюда уже не относятся.
Можно дополнительно использовать продукты питания, ощелачивающие мочу. К ним относятся тыквенный, огуречный, кабачковый сок (фреш), отвар листьев липы, арбуз.
Можно добавлять к рациону мочегонные травяные чаи в небольших количествах. Такими свойствами обладают корень имбиря, листья березы, мелисса и мята, цветки черной бузины, вербена - эти растения имеют свойство повышать растворимость оксалатов в моче, тем самым улучшают их выведение. Этими свойствами также обладают плоды клюквы и брусники.
Из минеральных вод подойдут гидрокарбонатные натуральные воды слабой и средней минерализации, а также воды с большим содержанием магния, такие как "Нафтуся", "Донат магний", "Трускавецкая", "Есентуки" №4, 7, 20, "Боржоми".
Примерное однодневное меню при оксалурии:
Завтрак: Блинчики с творогом, медом, миндальными орехами, ежевикой и со сметаной. Кофе с молоком.
2-й завтрак: Йогурт. Цельнозерновое печенье.
Обед: Тыквенный суп-пюре. Рыба запеченная. Рис. Салат из помидор, огурцов и базилика + 1 ложка оливкового масла. Имбирный чай.
Полдник: Яблоко.
Ужин: Запеченная индейка. Овощное рагу (кабачки, картофель, баклажаны, томаты). Чай из мелиссы и мяты. В течении дня - отвар липы, минеральная вода "Трускавецкая".
Читайте также: