Как влияет тератозооспермия на плод
Добавил пользователь Владимир З. Обновлено: 19.09.2024
При нарушении сперматогенеза ухудшаются различные показатели сперматозоидов. Состояние, при котором нарушается морфология половых клеток, называется тератозооспермией.
- Что такое тератозооспермия
- Причины тератозооспермии
- Симптомы тератозооспермии
- Диагностика тератозооспермии
- Лечение тератозооспермии
- Профилактика тератозооспермии
- Вопрос-ответ
Что такое тератозооспермия?
Одна из форм бесплодия у мужчин, которая характеризуется наличием в семенной жидкости большого количества анормальных спермиев, получила название тератозооспермия . При стандартной оценке в образце семенной жидкости здоровых спермиев должно быть не менее 50% (если качество спермы анализируют по методу Крюгера, то этот показатель должен быть не ниже 13%).
Если количество здоровых сперматозоидов в оцениваемом образце эякулята меньше этих цифр и имеется большое количество спермиев с аномалиями строения, то можно говорить о том, что это тератозооспермия. Особая сложность патологии заключается в том, что специфические симптомы тератозооспермии отсутствуют .
Причины тератозооспермии
Основные причины тератозооспермии:
- воспалительные и инфекционные заболевания простаты, яичек и их придатков;
- неблагоприятное воздействие факторов окружающей среды (радиация, токсины, плохое качество питьевой воды, самостоятельный и необоснованный прием некоторых медикаментов, высокие температуры и ряд других);
- генетические заболевания половых органов;
- хронический стресс ;
- вредные привычки (злоупотребление алкоголем, табакокурение);
- гормональные расстройства ;
- неправильный образ жизни — недостаточное поступление в организм питательных веществ, неправильное питание, прием средств, обладающих анаболическими свойствами, короткий сон ненадлежащего качества, дефицит витаминов, макро- и микроэлементов, чрезмерные физические нагрузки, постоянные психоэмоциональные стрессы, резкое и внезапное похудение;
- патология мужских половых органов — варикозное расширение вен семенного канатика, доброкачественные и злокачественные опухоли, аутоиммунные процессы;
- крипторхизм — патологическое состояние, при котором одно или оба яичка не опускаются в мошонку, а остаются в брюшной полости или паховом канале. Нормальное развитие сперматозоидов в таком случае невозможно.
То есть, причины тератозооспермии могут быть как внешнего происхождения, так и эндогенные или внутренние. Большинство из них можно устранить, но есть и такие, на которые, к сожалению, повлиять невозможно.

Причины необратимой тератозооспермии

Причины обратимой тератозооспермии
Симптомы тератозооспермии
При воспалительных процессах это боль в области яичек и промежности, проблемы с эрекцией, жалобы со стороны мочевыделительной системы — учащенное мочеиспускание, частое желание помочиться ночью, зуд и жжение в уретре . При варикоцеле в месте проекции семенного канатика появляются расширенные и извилистые вены. Из-за застоя крови развивается болезненность и отек мягких тканей. Аутоиммунное воспаление по внешним признакам похоже на воспалительный процесс инфекционной природы.
Доброкачественные и злокачественные опухоли проявляются специфической клинической картиной. Как результат — в яичниках вырабатываются неполноценные половые клетки, неспособные оплодотворить яйцеклетку.
Диагностика тератозооспермии
Основными этапами диагностики тератозооспермии являются:
- осмотр и обследование пациента урологом-андрологом;
- спермограмма;
- анализ крови на гормоны.
На первичной консультации у андролога врач детально расспросит больного о присутствующих жалобах. Доктор будет обращать внимание на нюансы, которые пациенту могут показаться несущественными. Тем не менее нужно постараться вспомнить максимум информации и предоставить ее врачу. Кроме непосредственных жалоб, андролог попытается выяснить, какими заболеваниями в детстве болел мужчина , как проходило лечение, были ли осложнения, расспросит о возможных инфекциях, передающихся половым путем, об эректильной функции.
Во время осмотра андролог оценит состояние внешних половых органов, пропальпирует предстательную железу. Уже после осмотра врач сможет поставить предварительный диагноз. Для инструментальной диагностики тератозооспермии необходимо сделать спермограмму. Это относительно простой лабораторный тест, демонстрирующий состояние сперматозоидов. С его помощью можно оценить фертильность мужчины и выявить некоторые заболевания половой сферы.
При подготовке к проведению спермограммы важно следовать рекомендациям доктора (на время отказаться от половых контактов, посещения саун и бань и ряд других), в противном случае результаты анализа могут оказаться недостоверными. В большинстве случаев для качественной подготовки достаточно 3–4 дня, допустимый минимум — 48 часов.
Если воздерживаться от половой жизни слишком долго или же находиться под воздействием высоких температур, употреблять алкоголь менее, чем за двое суток до анализа, результаты обследования будут недостоверны. Некоторые врачи даже рекомендуют временно выключить подогрев автомобильного кресла. Сбор спермы происходит непосредственно в лаборатории клиники, где проходит диагностика тератозооспермии, в специально отведенном помещении. Семенную жидкость собирают в стерильный контейнер, не прикасаясь половыми органами к его стенкам. Очень важно собрать весь эякулят, поскольку его объем также имеет важное значение.
После лабораторного исследования пациент получает заключение, в котором детально описаны все свойства спермы. Так как тератозооспермия — это патология строения мужских половых клеток, особо ценными для врача являются результаты морфологии по Крюгеру. Нормальным считается сперматозоид, который имеет симметричную головку правильной круглоовальной формы. Акросома — резервуар с ферментами для растворения внешней оболочки яйцеклетки, должна находиться впереди ядра и покрывать его наполовину, приблизительно как шапка. Хвост примерно в 10 раз длиннее головки, ровный и прямой.
Все сперматозоиды с обнаруженными отклонениями можно разделить на такие группы:
- мужские половые клетки с патологиями головки (слишком крупная или мелкая головка, неправильная акросома);
- сперматозоиды с неправильной шейкой;
- неподвижные сперматозоиды или сперматозоиды со сниженной подвижностью, которые не способны передвигаться прямо и поступательно;
- сперматозоиды с несколькими аномалиями.
Кроме того, в ходе исследования врач определит, среднее количество аномалий в расчете на один сперматозоид, и на один патологически измененный сперматозоид . Определение концентрации гормонов в плазме крови необходимо для определения истинной причины нарушения. Полученные показатели учитываются при составлении индивидуального лечебного плана.
![]()
Аномалии шейки сперматозоида
![]()
Аномалии головки сперматозоида
![]()
Аномалии хвоста сперматозоида

С каждым днем растет количество семейных пар, у которых не получается зачать ребенка. Этому явлению способствует множество различных факторов, как внешних (экология, вредные условия на производстве, стрессы, снижение материального обеспечения и т. д.), так и внутренних (патологические нарушения в организме мужчины и женщины, планирующих ребенка). Все чаще диагностируют мужское бесплодие. Одной из его причин является тератозооспермия – состояние, при котором количество патологических форм сперматозоидов в эякуляте (сперма, выделенная за одно семяизвержение) превышает 50%.
С каждым днем растет количество семейных пар, у которых не получается зачать ребенка. Этому явлению способствует множество различных факторов, как внешних (экология, вредные условия на производстве, стрессы, снижение материального обеспечения и т. д.), так и внутренних (патологические нарушения в организме мужчины и женщины, планирующих ребенка). Все чаще диагностируют мужское бесплодие. Одной из его причин является тератозооспермия – состояние, при котором количество патологических форм сперматозоидов в эякуляте (сперма, выделенная за одно семяизвержение) превышает 50%.
Нормальная спермограмма
Спермограммой называется анализ эякулята (жидкости выделяемой при семяизвержении) с целью определения основных его характеристик. Анализ позволяет выявить наличие воспалительных заболеваний половой системы мужчины или мужского бесплодия. Одного анализа спермограммы не всегда достаточно для определения причины заболевания, но он является самым простым и доступным методом, который позволяет обнаружить проблему.
Спермограмма определяет число сперматозоидов, их строение, процент юных форм сперматозоидов, число лейкоцитов или других клеток, которые могут присутствовать в эякуляте. Помимо количества и процентного соотношения клеток, обязательным является определение общих характеристик спермы: объем, внешний вид, цвет, вязкость, период разжижения и рН.
В дополнение к вышеперечисленным характеристикам, при необходимости, определяют биохимический состав: количество фруктозы, альфа-глюкозидазы, цинка, L-карнитина.
Согласно нормативам Всемирной Организации Здравоохранения, которые были опубликованы в 2010 году, нормой спермограммы является:
• Общий объем эякулята – от 1,5 мл и выше
• Общее число сперматозоидов – от 39 млн. и выше
• В одном миллилитре концентрация сперматозоидов 15 млн. и выше
• Подвижность сперматозоидов общая от 40% и выше
• Сперматозоиды с прогрессивным движением от 32% и выше
• Жизнеспособные организмы от 58% и выше
• Морфологически нормальные формы от 4% и выше.
Подготовка к сдаче анализа эякулята на спермограмму
Очень важную роль для получения правильных результатов спермограммы играет соблюдение некоторых правил:
1. Диета. В течение недели до сдачи спермограммы рекомендуют исключить из рациона жареные, жирные продукты и кофе. Ведь их употребление может снижать нормальную активность сперматозоидов и общее количество спермы в эякуляте. Также необходимо позаботиться о приеме достаточного количества витаминизированных продуктов (фрукты, овощи, зелень, молочные продукты, мясо и рыба).
2. Воздержание от половых контактов. За два дня до сдачи спермограммы рекомендуется исключить половые контакты, но следует обратить внимание, что срок воздержания не должен превышать одну неделю. При длительном отсутствии половых контактов в эякуляте накапливается большое количество неподвижных и старых форм сперматозоидов, которые уже потеряли способность к оплодотворению.
3. Отказ от приема алкоголя. Специалисты рекомендуют за неделю до сдачи спермограммы отказаться от приема алкоголя либо наркотических препаратов, т. к. это ведет к изменению строения половых клеток и значительно снижает их активность. Следовательно, результаты спермограммы будут занижены.
4. Воспалительные заболевания половой системы у мужчин являются противопоказанием к сдаче спермограммы, т. к. результаты будут ошибочными. Это означает, что необходимо вначале пройти курс лечения, а затем, в случае выздоровления, сдавать спермограмму. Рекомендуемый срок, когда можно сдавать спермограмму после выздоровления, составляет 7 дней, ведь за это время из организма мужчины полностью выводятся лекарственные препараты и восстанавливается нормальная работа половой системы.
5. При наличии простудных или других респираторных инфекций, которые сопровождались значительным подъемом температуры, проводят лечение, только через 7-10 дней сдают спермограмму. Это связано с тем, что при повышении температуры тела мужчины более 37°С нарушается процесс созревания сперматозоидов и состояние семенной жидкости. Нормальная температура для созревания сперматозоидов составляет 34,6-35,6°С.
6. Необходимо исключить посещение сауны или бани перед сдачей анализа.
7. Следует исключить значительные физические нагрузки на организм, потому что они приводят к накоплению молочной кислоты в мышцах и тканях, что может влиять на результаты спермограммы.
8. Рекомендуется избегать стрессов накануне сдачи анализа, ведь они нарушают гормональный баланс всего организма.
9. Отменить сеанс массажа простаты перед сдачей спермограммы в том случае, если он назначен пациенту.
10. Непосредственно в день сдачи анализа пациент должен быть хорошо отдохнувшим, ведь нужна нормальная эрекция.
Процедура сбора эякулята может быть проведена как в больничных, так и в домашних условиях. Последний вариант более приемлем, но специалисты рекомендуют первый. Это связано с тем, что при проведении процедуры в домашних условиях снижается достоверность результатов. Также стоит обратить внимание, что семяизвержение должно произойти вследствие мастурбации, ведь при использовании методики прерывания полового акта в эякуляте могут обнаруживаться секреты из женских половых органов, что искажает результат.
Тератозооспермия в спермограмме
В тех случаях, когда в спермограмме обнаружено более 50% патологических форм сперматозоидов, говорят о тератозооспермии. Зависимо от того, какая часть сперматозоида повреждена (изменена), выделяют несколько её форм:
• Изменения со стороны головки сперматозоида: слишком маленькая или большая, наличие двух и более головок у одного спермаотозоида, измененная форма головки, нарушения в его хроматине или акросоме.
• Изменения со стороны хвоста сперматозоида: два и более в одном сперматозоиде, слишком короткие либо закрученные.
• Изменения со стороны шейки сперматозоида: неправильное ее прикрепление, утолщение либо истончение средней ее части, тупой угол шейки.
Тератозооспермия: точный показатель патологии
Для более точного определения числа патологических форм сперматозоидов в эякуляте используют показатель ИТЗ - индекс тератозооспермии. Рассчитывают этот индекс путем деления общего числа дефектов сперматозоидов на количество всех паталогических форм в эякуляте. ИТЗ будет равен единице в том случае, когда один сперматозоид будет иметь только один дефект. Следовательно, ИТЗ составляет 2.0 или 3.0, когда сперматозоид имеет две или три патологии в своем строении.
В клинике ЭКО г. Владимир можно сдать спермограмму, определить ИТЗ и провести процедуру ЭКО.
Причины, по которым возникает тератозооспермия
Выделяют несколько ведущих этиологических факторов, из-за которых возникает тератозооспермия у мужчин. К ним относятся:
Тератозооспермия и возможность наступления беременности
С целью определения вероятности забеременеть при наличии тератозооспермии у мужчины необходимо несколько раз провести спермограмму. Чем выше процент сперматозоидов с патологическими изменениями, тем меньше вероятность зачатия.
Очень важно выявить причину, вследствие которой возникла тератозооспермия, и пройти курс лечения.
В некоторых случаях при тяжелых формах тератозооспермии необходимо проводить экстракорпоральное оплодотворение (ЭКО).
Тератозооспермия: лечение
Особенности и эффективность лечения напрямую зависят от факторов, повлекших ее возникновение. В том случае, когда тератозооспермия возникла из-за воспалительного заболевания половых органов, лечение начинают с устранения воспалительных процессов. Если же причиной проблемы послужили нервные стрессы, воздействие внешних факторов, то проводят мероприятия по их максимальному уменьшению и через некоторое время повторяют анализы.
Независимо от причины, вследствие которой возникла тератозооспермия, всем пациентам назначают лекарственные препараты, которые улучшают выработку спермы. К ним относятся: селен, цинк, фолиевая кислота, верона, спермактин, трибестан и т. д.
Прогностически неблагоприятными в лечении мужского бесплодия, в том числе тератозооспермии, являются запущенные случаи болезней мужских половых органов, приводящие к атрофии тканей яичек, или серьезные травмы.
Мужское бесплодие может возникать по разным причинам. К их числу относится тератозооспермия. Что такое тератозооспермия у мужчин, какие причины ее вызывают, как лечить это заболевание?

Что значит тератозооспермия у мужчин?
Так называют патологию, при которой больше 50% сперматозоидов имеют неправильное строение, из-за чего не могут нормально двигаться или оплодотворить яйцеклетку, что приводит к проблемам с зачатием. Изменения в строении возникают при нарушении процессов сперматогенеза (формирования и созревания сперматозоидов).
Как ставят диагноз тератозооспермия?
Диагноз ставится после получения данных спермограммы. Лаборант визуально исследует эякулят, который не подвергали обработке специальными составами, и подсчитывает, сколько сперматозоидов из ста имеют неправильное строение. Так как сложно проанализировать строение не обработанного спецпрепаратами сперматозоида, этот метод не считают точным. Поэтому если выясняется, что аномальное строение характерно более чем для 50% сперматозоидов, то их обездвиживают и проводят дополнительный анализ.
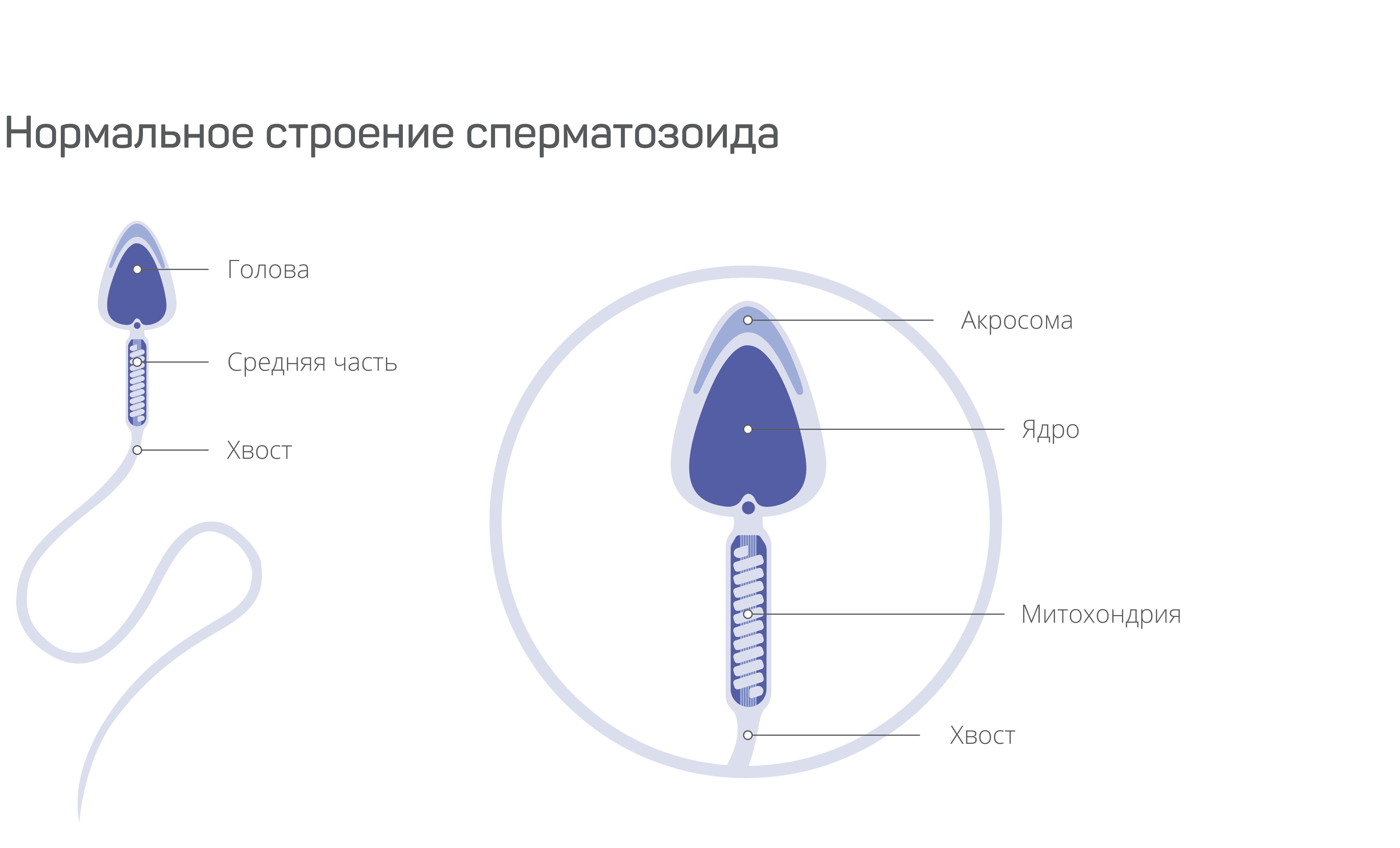
Характеристики нормальных сперматозоидов
У сперматозоида с правильным строением головка должна быть круглой или овальной, длина и ширина соотносятся друг с другом в пропорции от 2:1 до 4:3.
Выделяют три элемента строения сперматозоида:
- Акросома. Это маленький мембранный пузырек, который содержит ферменты, разрушают оболочку яйцеклетки, то есть необходимы для процесса оплодотворения. Пузырек располагается впереди ядра, занимая ориентировочно его половину.
- Шейка. Она должна быть в полтора раза длиннее головки.
- Хвост. У сперматозоидов с правильным строением он ровный, прямой. Соотношение длины головки к длине хвоста – от 1:9 до 1:10.
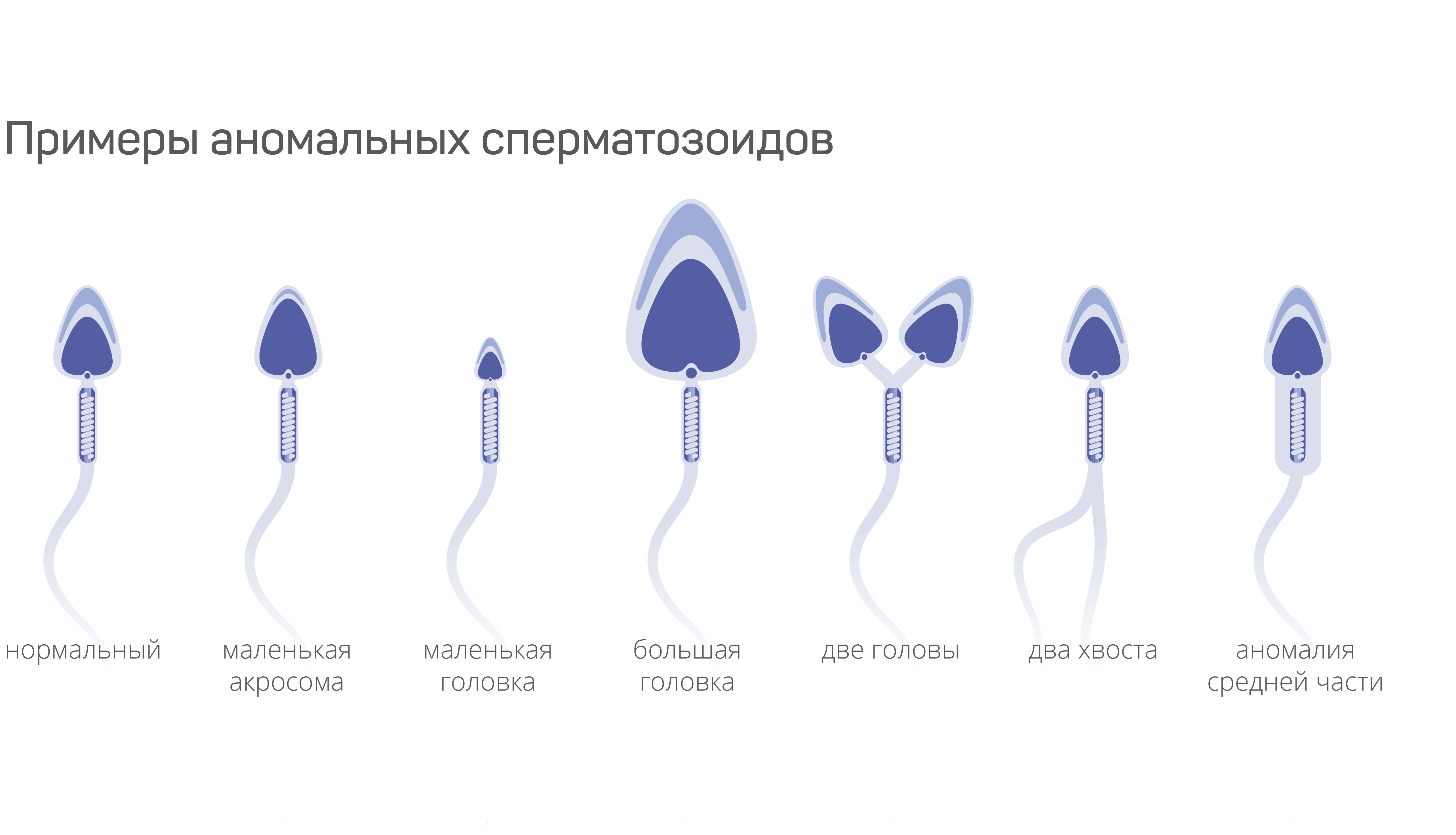
Виды сперматозоидов с аномалиями строения
Сперматозоиды можно разделить по типу отклонений от нормы. Самые распространенные аномалии:
- Головки. При микроцефалии головка сперматозоида слишком маленькая, а при макроцефалии – напротив, непропорционально большая. Кроме того, патологии могут наблюдаться в акросоме.
- Шейки или жгутиков.
- Хвоста. Если хвост имеет дефекты строения, то сперматозоид не может нормально перемещаться: одни клетки не способны двигаться линейно, другие вообще не могут двигаться.
Встречаются и полианомальные сперматозоиды, которые сочетают несколько патологий.
Определить тип нарушения строения крайне важно, поскольку на основании полученной информации ставится диагноз тератозооспермия. Специалисты учитывают следующие показатели:
- Количество сперматозоидов с неправильным строением.
- Среднее количество аномалий на один сперматозоид, или Sperm Deformity Index (SDI).
- Количество нарушений на один сперматозоид с аномальной морфологией. Это Teratozoospermia Index (TZI).
Сперму считают аномальной при условии, если значение TZI превышает 1,6. В случае, когда отмечаются высокие показатели SDI (от 1,6), скорее всего, у мужчины возникнут проблемы даже со вспомогательными репродуктивными технологиями (например, ЭКО).
Причины тератозооспермии
Факторы, провоцирующие развитие этой проблемы, полностью не изучены. Большинство исследователей сходится во мнении, что причиной тератозооспермии являются инфекции и воспаления мочеполовой системы. Также на появление сперматозоидов с неправильным строением могут влиять следующие факторы:
- Злоупотребление спиртными напитками.
- Курение.
- Постоянный перегрев паховой области.
- Прием антибиотиков, обезболивающих, седативных и иных сильнодействующих лекарственных средств.
- Воздействие повышенных доз радиации.
- Проживание в экологически неблагоприятных условиях.
Не стоит исключать и генетику.
В группу риска также попадают мужчины, которые имеют лишний вес и питаются неправильно, с переизбытком углеводной пищи. Они не получают из пищи нужное количество белка, аминокислот, витаминов и минералов, которые требуются для полноценного роста и созревания сперматозоидов.
Лечение тератозооспермии у мужчин
Главное, что следует сделать, – это выявить провоцирующий фактор и устранить его.
Одновременно с этим следует обеспечить оптимальные условия для правильного формирования и созревания сперматозоидов. Очень важно включить в рацион источники полноценного белка. Для того чтобы в организм регулярно поступали все необходимые вещества для нормального сперматогенеза, следует принимать специальные комплексы, в составе которых есть L-карнитин, витамин B9 (фолиевая кислота), витамин E, цинк и селен. Так, хорошо зарекомендовал себя препарат Сперотон (подробная информация о продукте здесь), который увеличивает количество сперматозоидов с нормальным строением.
Кроме того, мужчинам, живущим в больших городах или рядом с промышленными предприятиями, важно защитить созревающие сперматозоиды от негативных факторов окружающей среды. В этом помогут антиоксиданты – витамин C, ликопин, а также коэнзим Q10. Они содержатся в комплексе Синергин (детальная информация представлена здесь).
Конечно, мужчин с диагнозом тератозооспермия волнует вопрос, лечится ли это заболевание. Это состояние хорошо поддается коррекции. При правильном подходе за 3–6 месяцев количество нормальных сперматозоидов можно вернуть в рамки нормальных значений, что позволит мужчине стать отцом.
Тератозооспермия — это патология, при которой нарушается процесс образования и созревания сперматозоидов, способных к оплодотворению яйцеклетки.
В данной ситуации в сперме наблюдается более 50% сперматозоидов с нарушением строения, в результате чего они становятся не способными к слиянию с яйцеклеткой.
То есть такие сперматозоиды либо вообще неспособны добраться до яйцеклетки и оплодотворить её, либо в результате формируется нежизнеспособный эмбрион и происходит выкидыш на ранних сроках.
ВАЖНО! Информация из статьи не может быть использована для самодиагностики и самолечения! Назначить необходимые обследования, установить диагноз и составить план лечения может только врач на консультации!
Диагностика тератозооспермии
Тератозооспермия выявляется, когда пара долго и безуспешно пытается забеременеть. Врач-репродуктолог назначает мужчине два теста:
-
— лабораторное исследование спермы, которое показывает, в том числе, степень её густоты и слипания, вязкость, цвет, объем и прочие характеристики.
- MAR-тест — выявляет количество активных сперматозоидов, которые могут оплодотворить яйцеклетку.
Возможны следующие результаты спермограммы:
- Нормозооспермия — нормальный эякулят;
- Олигозооспермия — концентрация сперматозоидов в сперме ниже нормы;
- Астенозооспермия — сперматозоиды имеют подвижность ниже нормы;
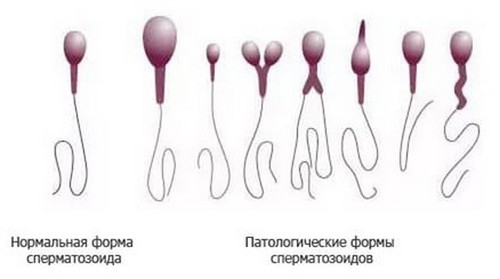
- Тератозооспермия — более половины сперматозоидов имеют неправильную морфологию (структуру), повреждены;
- Олигоастенотератозооспермия — нарушение концентрации, подвижности и морфологии одновременно
- Азооспермия — в эякуляте нет сперматозоидов;
- Аспермия — нет эякулята.
Виды тератозооспермии
- Неправильное строение головки, несколько головок.
- Шейка неправильной толщины (слишком толстая или тонкая), что нарушает подвижность.
- Хвост неправильной формы (тонкий, толстый, скрученный, неровный) — что также нарушает подвижность сперматозоида.
Причины возникновения тератозооспермии
Медицина пока не установила точно, что именно вызывает тератозооспермию. Известны лишь некоторые факторы, которые увеличивают ее вероятность:
- Мочеполовые инфекции, особенно герпес;
- Заболевания-провокаторы: простатит, варикоцеле, эпидидимит, орхит;
- Гормональные нарушения, в том числе прием гормонов для наращивания мышечной массы;
- Малоподвижный образ жизни, алкоголь, курение, наркотики;
- Воздействие химиотерапевтических препаратов и другие факторы.
Иногда тератозооспермию считают идиопатической, так как причину установить не удается.
Лечение тератозооспермии и прогноз беременности
Если причина тератозооспермии установлена, врач может назначить лечение патологии, которая ее вызвала.
Прогноз возможности самостоятельной беременности от этого мужчины будет зависеть от степени и вида нарушения формирования спермы и от успешности лечения.
Стоит ли пробовать забеременеть самостоятельно без лечения?
Нет. Если поврежденный сперматозоид все-таки оплодотворит яйцеклетку, велика вероятность выкидыша на раннем сроке.
В редких случаях возможно рождение ребенка с серьезными патологиями. Особенно это касается сперматозоидов с неправильной головкой.
Поэтому в случае тератозооспермии, если патологию, которая к ней привела, не удается устранить, врач порекомендует паре выбрать методы ЭКО и ИКСИ.
Обследование супружеской пары, обратившейся с бесплодием, начинают с обследования мужа (либо параллельно, обоих). Объясняется это достаточно просто: во-первых, встречаемость мужского бесплодия совпадает с частотой женского, а, во-вторых, обследование мужчины зиждется на самом главном анализе – спермограмме, которая проводится за пару часов. Собственно, спермограмма дает основные параметры состояния репродуктивной функции мужчины. В большинстве случаев, при выраженном снижении показателей спермограммы, решение проблемы – в проведении ЭКО, и это сводит объем обследования женщины к минимуму.
На данный момент врачи-репродуктологи и андрологи пользуются нормами, установленными ВОЗ в 2010 году. Эти нормы определяют минимальные значения основных показателей, при которых зачатие в естественных условиях возможно.
Признаки тератозооспермии
В зависимости от того, какие показатели спермограммы отклонены от нормы: количество сперматозоидов, их подвижность или строение (морфология) – различают следующие виды нарушения сперматогенеза:
– аспермия (полное отсутствие сперматозоидов в эякуляте)
– олигоспермия (сниженное количество сперматозоидов в эякуляте; может быть разной степени).
– астеноспермия (сниженное количество подвижных сперматозоидов в эякуляте; разной степени)
– некроспермия (отсутствие живых сперматозоидов в эякуляте).
– тератозооспермия (разной степени).
Возможно сочетание различных видов нарушения сперматогенеза, например, олигоастенотератозооспермия: нарушение количества, подвижности и морфологии сперматозоидов. Иногда указывают степень: олиго-1, астено-3, терато-2-зооспермия.
Тератозооспермия – наиболее частый вид отклонений в спермограмме; наиболее сложная ситуация – если диагностирована олигоастенотератозооспермия, так как количество сперматозоидов может не позволить провести инсеминацию даже при накоплении замороженной спермы.

Оценка морфологии сперматозоидов ведется под микроскопом с увеличением до 400 раз; критерии нормы также описаны в рекомендации ВОЗ от 2010 года. Для оценки фертильности спермы описание видов нарушений морфологии спермиев не так важно: большей частью это интересует андролога при решении вопроса о необходимости лекарственной терапии перед зачатием.
Тератозооспермия может никак не проявлять себя клинически – мужчина может не знать об этом нарушении до первой сдачи спермограммы. Однако, чаще этому нарушению предшествуют заболевания мужской половой сферы: именно они приводят к этим нарушениям.
Диагностика тератозооспермии
К андрологу мужчина попадает уже со спермограммой. Изучив анамнез, и осмотрев пациента, андролог вырабатывает план обследования.
Спермограмма – часто назначается повторно: получение одного неблагоприятного результата недостаточно для того, чтобы делать выводы. Необходимо подробно изучить физиологические и биохимические свойства спермы, уточняется количество и качество сперматозоидов, их фертильность (способность оплодотворить яйцеклетку). Сперму для исследования получают путем мастурбации, перед сдачей материала следует воздержаться от половых контактов на протяжении 3-5 дней, не принимать крепкое спиртное, сообщить врачу о применении сильнодействующих лекарств (если таковые приходится принимать).
MAR-тест – метод изучения процентного соотношения сперматозоидов, покрытых антиспермальными антителами. В некоторых случаях в мужском организме происходит выработка специфических антител, которые атакуют собственные сперматозоиды, принимая их за чужеродные тела. Этот процесс имеет аутоиммунный характер, в результате оплодотворение яйцеклетки очень затруднительно. МАР-тест проводится одновременно со спермограммой.
УЗИ органов малого таза и мошонки – важный пункт обследования. Данный метод помогает врачу выявить возможную патологию развития репродуктивных органов и определить локализацию изменений (что важно, например, перед хирургическим лечением).
Кроме сдачи основных анализов могут потребоваться дополнительные:
- Определение уровня гормонов. Забор крови на гормоны производится утром натощак, в момент их максимальной выработки. На выделение гормонов влияет психоэмоциональный фактор, поэтому накануне рекомендуют избегать стрессов и переутомлений. Определяют уровень
2. Фолликулостимулирующего гормона (ФСГ).
3. Лютеинизирующего гормона (ЛГ)
Анализ крови. Для исследования берется кровь из вены натощак, изучаются клинические и биохимические показатели.
Анализ мочи после эякуляции. Сдается моча, собранная после эякуляции для выявления возможных примесей спермы.
Допплерография сосудов – метод изучения сосудистого кровотока в половом члене и мошонке с помощью ультразвукового аппарата. Частой причиной проблем с оплодотворением являются непроходимость сосудов. Исследование проводится во время эрекции, вызванной искусственным путем.
Дополнительные анализы помогают андрологу в определении целесообразности назначения лечения - возможности восстановления нормальных показателей спермограммы. Если таковые имеются, проводится курс лечения, если нет – совместно с репродуктологом решается вопрос в пользу применения вспомогательных репродуктивных технологий (ВРТ) – инсеминации или ЭКО/ИКСИ.
Вероятность беременности при тератозооспермии
Согласно современным представлениям, для наступления беременности необходимо, чтобы не менее 150-300 тысяч фертильных сперматозоидов достигли маточной трубы, где и произойдет встреча с яйцеклеткой. Для того, чтобы такое количество попало в трубу, считается, что исходное количество фертильных сперматозоидов в порции должно составлять не менее 500 тысяч; по опыту нашей клиники инсеминация при количестве менее 700 тысяч малоэффективна. Естественное зачатие с меньшим количеством невозможно, поэтому при выявлении бесплодия с умеренной тератозооспермией делают инсеминацию, ориентируясь на количество фертильных сперматозоидов в конкретной порции.
В тех случаях, когда из одной порции получение требуемого количества сперматозоидов невозможно, сперму предлагают накапливать: мужчина несколько раз сдает материал, который обрабатывают и замораживают с тем, чтобы при достижении нужного количества разморозить и провести внутриматочную инсеминацию. В таком случае необходимо проведение теста на криотолерантность спермы – он показывает, как сперматозоиды переносят замораживание/размораживание.
Вероятность забеременеть при тератозооспермии естественным путем зависит от количества фертильных сперматозоидов – чаще всего это единичные случаи; при применении инсеминации – порядка 15-25%. Главный вопрос: сколько раз стоит пробовать забеременеть с помощью инсеминации при тератозооспермии? Общепринято проводить не более 3-4-х попыток. Несмотря на относительную дешевизну процедуры инсеминации, при ее неэффективности теряется драгоценное время, а неудачи заметно влияют на восприятие ситуации супругами, нередко убеждая их в безвыходности создавшегося положения. Неудачи инсеминации должны вовремя подтолкнуть к решению в пользу ЭКО: эффективность его выше, а одна стимуляция обеспечивает несколько переносов, увеличивая шансы на беременность в одном протоколе.


Аншина Маргарита Бениаминовна
Скидка 50% на первичный прием репродуктолога
Заполнив анкету для будущих родителей, вы сэкономите время врача на первичном приеме, поэтому он будет для вас стоить 50% от обычной цены.
Читайте также:

