Как влияет низкое давление на плод при беременности
Добавил пользователь Алексей Ф. Обновлено: 19.09.2024
Вынашивание малыша ? это тяжёлый, но достаточно приятный процесс ожидания появления на свет любимой крохи. Когда вы пребываете в интересном положении, ваш организм подвергается колоссальным перестройкам, которые могут отразиться на здоровье будущей мамы. Случается, что медики или вы сами фиксируете повышенное артериальное давление при беременности. Опасно? Или, быть может, не стоит бить панику, ведь это вполне нормальный процесс? В данном вопросе мы как раз и разберёмся в нашей статье.
Гипертония при беременности: нормы и отклонения
Каждая женщина должна знать своё обычное артериальное давление (АД). У кого-то оно может быть ниже показателя в 120/80, у кого-то чуть выше.
Посещая своего ведущего гинеколога, вам каждый раз измеряют давление. Разумеется, подобные манипуляции совершаются неспроста, - чрезмерно высокое давление способно сигнализировать о неблагоприятном состоянии пациенты и плода.
Норма АД во время беременности варьируется в пределах 100/60-140/90. Увеличение этого показателя на 15% демонстрирует следующую картину:
- кровеносные сосуды сужаются
- происходит чрезмерная нагрузка на сердечную мышцу
- плод перестаёт расти из-за нехватки кислорода
- может развиться плацентарная недостаточность
- зафиксированы случаи отслойки плаценты на ранних сроках.
Причины повышенного давления у будущих мам
Гипертония во время беременности может наступить из-за влияния различных факторов. Среди самых распространённых причин медики выделяют:
- генетическую предрасположенность
- нервные потрясения
- злоупотребление алкоголем и курением в период вынашивания малыша
- дисфункцию надпочечников и щитовидной железы, а также сахарный диабет
- неправильное питание
- ожирение.
Конечно же, для фиксации увеличения давления можно воспользоваться тонометром, который с точностью определит показатель вашего АД. Если же такого нет под рукой, выявить гипертонию можно по появлению шума в ушах, плохому самочувствию, возникновению ?энергетических мушек? перед глазами и покрытия лица красными пятнами.
О чём сигнализирует высокое АД в 1-м и 3-м триместре?
Если на ранних сроках давление переходит отметку в 140/90, а такое повышение наблюдается регулярно, то можно говорить о наличие гипертензии, связанной с течением самой беременности и сбоями в работе эндокринной системы.
Частое повышенное артериальное давление в 3-м триместре может свидетельствовать о гестозе, ухудшающем кровоток и работу отдельных органов. В группу риска гинекологи включают женщин, у которых зафиксированы инфекции, имеется интоксикация организма и наблюдались нервные расстройства.
Негативные проявления повышенного АД:
- сердечная аритмия
- постоянные отёки
- проблемы со зрением
- постоянная слабость
- отслойка плаценты
- отторжение плода женским организмом (к высокому АД добавляется повышенный белок в моче и чрезмерная прибавка в весе).
Как лечить?
Существуют такие способы понизить давление:
- приём таблеток (внимательно читайте инструкцию или проконсультируйтесь с ведущим гинекологом, - Папазол, Эгилок, Допегит и прочие)
- избегание стрессов (к примеру, можно заняться йогой для беременных)
- народная медицина (отвары на основе шиповника, семян укропа, приём тыквы с мёдом)
- приготовление и употребление витаминных коктейлей (свекольного, гранатового, морковного, тыквенного и клюквенного фреша)
- исключение из пищи острого, солёного и сладкого, а также кофе и шоколада
- подложка под ноги вали, когда отдыхаете лёжа
Таким образом, устранить высокое давление не составит особого труда. Нужно только обязательно пройти обследование и проконсультироваться со своим лечащим врачом.
Развитие малыша в период беременности зависит не только от наследственных факторов и исходного состояния здоровья будущих родителей. Один из важнейших аспектов, влияющих на формирование и здоровье плода - это образ жизни, который ведет будущая мама во время беременности. Поэтому важно понимать, что именно может навредить крохе в период его внутриутробного развития.
Курение
Женщина, курящая во время беременности, вредит не только своему здоровью, но и здоровью малыша. Эта вредная привычка ухудшает течение беременности, способствует развитию разных осложнений, отрицательно влияет на рост и развитие плода и даже на здоровье малыша после рождения.
Клинически доказан высокий (до 83%) процент развития болезней дыхательных путей у детей, чьи мамы продолжали курить во время беременности. Среди таких заболеваний - трахеиты, бронхиты, пневмонии, бронхиальная астма и др. Эти малыши входят в группу риска по заражению туберкулезом.
Другой нередкой проблемой со здоровьем для детей курящих мам становится патология сердечно-сосудистой системы. Известно, что курение во время беременности может вызывать формирование различных пороков сердца и сосудов у плода. Никотин вызывает сужение сосудов, которое у хронических курильщиков становится постоянным. В первую очередь это отражается на кровообращении в самых мелких сосудиках (например, пальцев рук и ног). Из таких маленьких сосудов состоит и плацента, по которой от мамы к малышу доставляются питательные вещества и кислород. У курильщиц хронически снижен плацентарный кровоток из-за действия никотина. В связи с этим плод у такой женщины хуже растет и развивается. И как результат - рождение ребенка со сниженным весом. Такие детки часто при рождении не соответствуют сроку беременности, бывают ослабленными, более подверженными инфекционным заболеваниям. Они дольше проходят период адаптации после родов, хуже переносят вакцинацию (часто получают временный отвод от прививок). Малыши после родов теряют в весе больше, чем положено, хуже набирают его, не могут долго находиться у груди (ведь сосание для новорожденного - труд, требующий усилий).
Алкоголь
Спиртное, оказавшись у нас в организме, подвергается различным физическим и химическим процессам. Спирт всасывается в кровь через слизистую оболочку кишечника и попадает в общую систему кровотока. В результате его переработки образуются продукты полураспада алкоголя, которые являются токсичными для человека. Именно с действием этих веществ связанно отравление, именуемое в народе похмельем. Поскольку связь между мамой и плодом осуществляется через кровоток, токсичные продукты полураспада алкоголя, циркулирующие в материнском кровотоке, могут попадать в кровеносную систему малыша. Представьте себе, какой вред могут нанести эти токсины крохотному человечку с неокрепшим иммунитетом, если даже взрослый и сильный человек так страдает от похмельного синдрома!
Употребление алкоголя способствует повышению артериального давления (АД). Поэтому для женщин, склонных к периодическому или систематическому подъему АД, алкоголь опасен вдвойне. Систематическая гипертензия (повышенное артериальное давление крови) приводит к ухудшению кровообращения в плаценте - важнейшем органе, обеспечивающем связь между матерью и плодом. Снижение плацентарного кровотока вызывает нарушение роста и развития плода (СЗРП - синдром задержки развития плода). Это тяжелые и крайне нежелательные осложнения беременности, зачастую требующие длительного стационарного лечения.
Другим следствием подъема АД в результате приема алкоголя может стать повышение тонуса матки, что является основной причиной угрозы прерывания беременности на любом сроке. Поскольку в данном случае гипертонус матки сочетается с повышением давления в плацентарных сосудах, в результате может произойти преждевременная отслойка плаценты. Это осложнение требует экстренной медицинской помощи и угрожает жизни матери и плода.
Переедание
Многие думают, что беременность - замечательный повод побаловать себя чем-нибудь вкусненьким: лишние килограммы в этот период естественны и вреда не принесут. Это в корне неправильное рассуждение. Лишние килограммы в прямом смысле вредят здоровью, причем не только мамы, но и малыша, порой ставя под угрозу сам факт беременности. Переедание приводит к нарушению обмена веществ и образованию избыточного веса, повышая из без того высокую в этот период нагрузку на сердечно-сосудистую систему. На фоне патологической прибавки массы тела у будущей мамы всегда повышается давление, нарастает тонус матки, снижается плацентарный кровоток. В результате таких изменений плод испытывает недостаток питания и кислорода - развивается фетоплацентарная недостаточность, нередко приводящая к острому кислородному голоданию плода. Беременные со значительной прибавкой веса (15 кг и более) входят в группу риска по развитию позднего токсикоза (гестоза), характеризующегося нарушением функции почек, повышением артериального давления, отеками и появлением в моче белка. Без своевременного лечения это осложнение может привести к преждевременной отслойке плаценты, инфарктам и инсультам, развитию эклампсии (судорожного синдрома), маточного кровотечения. К сожалению, эти опасные осложнения, ставящие под угрозу жизнь матери и ребенка, в подавляющем большинстве случаев (82%!) развиваются у беременных с патологической прибавкой веса на фоне переедания.
Гиподинамия
Излишние физические нагрузки
Тесная одежда
Проблема тесной одежды в том, что она стягивает ткани и нарушает в них кровообращение. При общем ухудшении кровотока неминуемо снижается кровообращение на уровне матки. Это, в свою очередь, приводит к ухудшению питания и развитию гипоксии плода.
Помимо этого, тесная одежда ограничивает рост матки, а для полноценного роста и развития малышу совершенно необходимо определенное жизненное пространство. Двигаясь в околоплодных водах, эмбрион усиливает свое кровообращение, приобретает новые навыки, реализует рефлексы. Наконец, ограничение размеров матки приводит к замедлению роста плода. Недостаточное жизненное пространство и количество плодных вод могут спровоцировать аномалии его развития: образование сращений органов между собой и со стенками матки, искривление скелета и др.
Бытовая химия
Во время беременности нельзя контактировать с красками, лаками, ацетоном и средствами бытовой химии. Эти вещества токсичны. Для будущей мамы химические вещества особенно опасны: они обладают тератогенным эффектом, то есть оказывают повреждающее влияние на плод. Испарения от обычных средств бытовой химии, которые используют для уборки помещения или ремонта, могут спровоцировать различные нарушения развития плода. Поэтому от личного участия в ремонте или домашней уборке с использованием таких средств будущей маме надо твердо отказаться на весь период беременности.
Никакого самолечения
Беременность — большой стресс для организма женщины, поэтому в период беременности необходимо внимательно следить за своим здоровьем и стараться делать всё необходимое, чтобы беременность протекала в благоприятных для матери и будущего малыша условиях. Нужно отказаться от вредных привычек, вести здоровый образ жизни, дышать свежим воздухом, хорошо питаться и избегать стрессовых ситуаций.
Но важно следить не только за внешними факторами, которые могут влиять на организм, но и за внутренними процессами, которые в нём протекают. В частности, обязательно нужно контролировать артериальное давление и не допускать его скачков. Высокое давление может поставить под угрозу жизнь будущего ребёнка.
Каким должно быть давление при беременности
Однозначно ответить на этот вопрос сложно, ведь у людей “рабочее” давление может существенно отличаться. Есть средние диапазоны признанной нормы, но есть и индивидуальные особенности. В качестве ориентира можно считать нормой давление в диапазоне от 120/80 до 140/90. У людей со стабильно пониженным давлением диагностируют “гипотонию”, а у людей с давлением выше максимального значения нормы — “артериальную гипертонию” (АГ). Лекарственная терапия и использование немедикаментозных средств помогают нормализовать давление и вывести его в “нормальный” диапазон. Способствуют этому физическая активность, регулярные прогулки, правильное питание, отсутствие стрессов и т.д.
Дополнительной лекарственной нагрузки на женский организм в период беременности врачи стараются избегать, поэтому спокойно относятся к понижению артериального давления до нижних границ диапазона и даже ниже (90/60). Нестабильное давление считается нормальным, поскольку женский организм во время беременности серьёзно перестраивается, однако контролировать давление всё же необходимо.
Если давление у беременной женщины заметно повысилось по сравнению с её обычным давлением или наблюдаются скачки с высоким уровнем нижнего давления, то врач с большой долей вероятности диагностирует “гипертонию”. Этот диагноз предусматривает дополнительное лечение, но лучше начать его раньше, нежели запустить ситуацию, поэтому врачи рекомендуют измерять давление ежедневно, а не только во время плановых врачебных осмотров. Можно даже вести “дневник” и записывать результаты измерений, чтобы видеть динамику.
Чем опасно высокое давление для беременной женщины
Высокое давление может привести к тяжёлым последствиям для организма мамы и малыша. В первую очередь на повышенное давление реагируют сердце и сосуды, артериальная гипертония препятствует полноценному кровоснабжению плаценты (преэклампсия), в результате чего могут возникать нарушения в развитии плода. Ребёнок может родиться с целым “букетом” заболеваний.
Женщина при этом может чувствовать непроходящие головные боли и боли в животе, тошноту и рвотные позывы, у неё может упасть зрение, могут появиться проблемы с дыханием, резко увеличиться вес. Иногда преэклампсия может протекать бессимптомно, но последствия будут такими же серьёзными, поэтому важно не доверять исключительно собственным чувствам и ощущениям, а контролировать давление и делать анализы крови и мочи, чтобы вовремя обратиться за дородовой помощью.
Преэклампсия в ряде случаев может сопровождаться дополнительными осложнениями. Самым страшным из них является эклампсия, которая нарушает кровообращение мозга у женщины. Эклампсия может стать причиной внезапного сильного припадка, который сопровождается судорогами и может закончиться комой и выкидышем, а иногда и смертью матери.
На что может указывать артериальная гипертония
Повышенное давление не всегда бывает самостоятельной проблемой, иногда оно лишь симптом другого заболевания, или состояния, например, гестоза. Гестоз — это осложнение беременности, иногда его ещё называют “поздним токсикозом”. Симптомом гестоза является не только высокое давление, но и отёки, а также повышенный уровень протеина в моче. Гестоз может привести к отказу почек или других жизненно важных органов.
Высокое давление может указать и на фетоплацентарную недостаточность, т.е. препятствовать поступлению кислорода к плоду. “Кислородное голодание” может стать причиной остановки развития и гибели будущего ребёнка. Кроме того, высокое давление может спровоцировать преждевременную отслойку плаценты.
Признаки высокого давления
Надежнее всего контролировать давление путём его регулярных замеров, но иногда давление может подскочить неожиданно, а тонометра может не оказаться под рукой. Насторожить могут и косвенные симптомы высокого давления, а особенно их сочетания:
- головокружение и головная боль;
- шум в ушах;
- “мушки” перед глазами;
- тошнота и рвота;
- сильная отёчность;
- появление красных пятен на коже после лёгкой физической нагрузки или стресса.
При появлении этих симптомов, необходимо измерить давление и, по возможности, отдохнуть. В период беременности состояние женщины не стабильно, но игнорировать симптомы повышенного давления или другие нетипичные симптомы тоже опасно. Лучше обратиться за консультацией к врачу и не пропускать плановые посещения врача.
Причины высокого давления при беременности
Если у женщины ранее была диагностирована гипертония, то не стоит удивляться высокому давлению в период беременности. Наоборот, необходимо ещё более тщательно контролировать изменения состояния и соблюдать рекомендации врача. Если женщина до беременности регулярно принимала лекарства, то их, вероятно, придётся изменить. По крайней мере, необходимо будет убедиться, что препараты не будут вредить будущему малышу. Обычно препараты для беременных подбираются отдельно и индивидуально.
Причинами высокого давления могут быть стрессы, избыточный вес, сахарный диабет, курение и различные заболевания. Не последнюю роль играет и наследственность. Предрасположенность к высокому давлению может проявиться не сразу, если же она есть, то ещё на этапе планирования беременности стоит позаботиться о том, чтобы провоцирующих артериальную гипертонию факторов было как можно меньше.
Как бороться с высоким давлением
Снижать давление помогают специальные препараты, но их беременной женщине может назначить только врач. Самолечение в этом вопросе может быть очень опасным. Лекарства назначаются по результатам комплексного обследования. С БАДами тоже лучше не экспериментировать, несмотря на их “природность” и “натуральность”, они способны вызвать аллергию и привести к другим осложнениям, которые особенно опасны в период беременности.
Но не стоит рассчитывать только на лекарства, забывая при этом простые правила здорового образа жизни. Нормализовать давление помогает контроль собственного веса, регулярные занятия спортом (если они не противопоказаны врачом), правильное питание и отказ от вредных привычек.
Что такое гипертензия при беременности? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мадоян М. А., терапевта со стажем в 21 год.
Над статьей доктора Мадоян М. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Артериальная гипертензия (АГ) при беременности — это повышение артериального давления (АД), регистрируемое два и более раз в течение четырёх часов. Повышенными считаются цифры ≥ 140 мм рт. ст. для верхнего (систолического) и ≥ 90 мм рт. ст. для нижнего (диастолического) АД. [1] [2] [5]
Повышение АД может возникнуть при гипертонической болезни (ГБ) и при симптоматических (вторичных) АГ.
ГБ не имеет одной причины, она является хроническим многопричинным заболеванием, которое возникает из-за сочетания наследственной предрасположенности и приобретённых факторов. [3,4] К приобретенным факторам риска относятся частые стрессы, избыточное потребление соли, диабет, ожирение, повышение липидов крови, малоподвижность и курение. [1] [2] [5]
Вторичные (симптоматические) АГ обычно имеют одну причину повышения АД: заболевания почек или почечных сосудов, заболевания эндокринных желёз, поражения нервной системы и другие. [3] [4]
Беременность не является причиной появления ни ГБ, ни вторичных АГ, но высокая нагрузка на сердечно-сосудистую систему во время беременности, родов и в послеродовом периоде может послужить причиной выявления или обострения уже существующих в организме женщины сердечно-сосудистых проблем. [1] [2] [5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гипертензии при беременности
Симптомы неосложнённой артериальной гипертензии у беременных неспецифичны:
- головная боль;
- сердцебиение;
- тошнота;
- чувство нехватки воздуха;
- слабость.
Они могут наблюдаться как при других заболеваниях, не связанных с повышением АД, так и во время совершенно нормальной беременности.
При наличии осложнений АГ отмечаются симптомы со стороны пораженных органов-мишеней:
- сердце — нарушения сердечного ритма, боли в сердце, одышка, отёки;
- мозг — ухудшение интеллектуальных способностей, головокружения, неврологические нарушения;
- глаза — нарушения зрения, вплоть до слепоты;
- периферические артерии — зябкость конечностей, непостоянная хромота;
- почки — ночные мочеиспускания, отёки.
Помимо прочего, при беременности могут возникнуть специфические опасные осложнения АГ, связанные с тяжёлой патологией мелких сосудов — преэклампсия и эклампсия. [1] [2] [5] Преэклампсия может ничем себя не проявлять, кроме высокого АД и белка в моче, а может выражаться неспецифическими симптомами со стороны разных органов и систем организма. Эклампсия проявляется судорожными приступами с потерей сознания. [1] [2] [5]
Патогенез гипертензии при беременности
Уровень АД зависит от многих параметров организма: тонуса сосудов, объёма циркулирующей крови, скорости выталкивания крови из сердца, растяжимости стенок аорты и других факторов. Эти параметры регулируются условно на трех уровнях: центральном, сосудистом, почечном. [3] [4] [6]
При воздействии факторов риска, перечисленных выше, регуляторные механизмы сбиваются. В зависимости от того, на каком уровне первоначально произошел сбой, развитие АГ может начаться с одного из звеньев патогенеза и продолжиться подключением следующих: увеличением суммарного сопротивления сосудов, активацией гормональных систем, активацией центральной нервной системы, дисбалансом натрия и воды, увеличением жесткости сосудистой стенки. Эти патологические процессы наслаиваются на процессы адаптации сердечно-сосудистого русла к вынашиванию и рождению ребёнка.
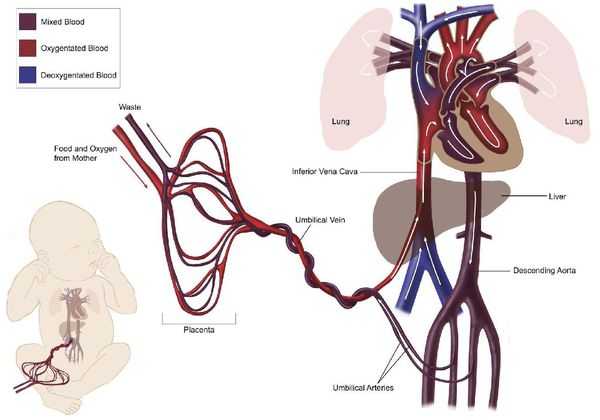
Во время беременности формируется еще один (третий) круг кровообращения, увеличивается общий объём циркулирующей крови, быстро повышается масса тела (рост матки, плаценты, плода), ускоряется обмен веществ, активируется ряд гормональных систем, также для беременности характерно расширение сосудов. [1] [2] [5] В результате увеличивается количество крови, выбрасываемое сердцем при сокращении, и количество сокращений сердца (к концу беременности обычно пульс учащается на 15-20 ударов), а уровень АД, наоборот, понижается (причём в первую треть беременности АД снижается, во вторую — остаётся без изменений, в третью — повышается до уровня перед беременностью). [1] [2] [5] Следовательно, в период беременности сердце работает в наименее экономном режиме, активно расходуя свой ресурс.
В родах нагрузка на сердце и сосуды максимальна, так как стремительно возрастает потребность тканей в кислороде. После родов исчезает третий круг кровообращения, повышается вязкость крови, увеличивается АД — сердечно-сосудистая система вновь должна перестроится, но теперь очень быстро. [1] [2] [5] Компенсаторные возможности сердечно-сосудистой системы резко сужаются.
Таким образом, адаптация сердечно-сосудистой системы к беременности, родам и послеродовому периоду может ухудшить течение АГ, а наличие АГ может затруднить адаптацию сердечно-сосудистой системы.
Классификация и стадии развития гипертензии при беременности
АГ при беременности классифицируют по времени её обнаружения, степени повышения АД и стадиям.
По времени обнаружения АГ выделяют: [1]
- хроническую АГ — выявлена до беременности или в первые 20 недель беременности, подразделяется на ГБ и вторичную АГ;
- гестационную АГ — выявлена после 20-й недели беременности;
- хроническую АГ, осложнённую преэклампсией — хроническая АГ и выявление белка в суточной моче ≥ 3 г/л;
- преэклампсию/эклампсию. Преэклампсия – наличие гестационной АГ и выявление белка в моче ≥ 3 г/л за сутки, подразделяется на умеренно выраженную и тяжёлую. Эклампсия — судороги на фоне преэклампсии.
Для беременных существует особая классификация степени повышения АД, определяемой по наиболее высокому уровню систолического (верхнего) или диастолического (нижнего) АД: [1]
-
нормальное АД: систолическое [3][4][6]
- I стадия — осложнений нет;
- II стадия — появление изменений со стороны одного или нескольких органов-мишеней (сердце, сосуды, головной мозг, глаза, почки);
- III стадия — наличие ассоциированных клинических состояний, то есть грубой органической патологии органов-мишеней (инфаркт, стенокардия, инсульт, почечная недостаточность, кровоизлияние в сетчатку глаза, отёк зрительного нерва).
Осложнения гипертензии при беременности
Риски для матери и ребёнка:
- плацентарная недостаточность;
- синдром задержки роста плода;
- внутриутробная гибель плода;
- гибель ребёнка в раннем послеродовом периоде;
- преждевременная отслойка нормально расположенной плаценты;
- акушерские кровотечения;
- эклампсия;
- тяжёлые жизнеугрожающие нарушения свертывающей системы крови;
- острое почечное повреждение;
- отёк лёгких;
- кровоизлияние и отслойка сетчатки;
- инсульты [1] .
Диагностика гипертензии при беременности
В связи с тем, что при беременности диагностические возможности ограничены, женщинам с уже ранее выявленной, существующей АГ целесообразно пройти комплексное обследование перед планированием беременности. [1] [5]
Когда нужно немедленно записаться к гинекологу
Беременной женщине с АГ необходим усиленный врачебный контроль в течение всей беременности и в ближайшее время после неё. Во время беременности обязательно надо обратиться к врачу не только при повышенном уровне артериального давления (верхнее ≥ 140 мм рт. ст., нижнее ≥ 90 мм рт. ст.), но и при головокружении, головной боли, чрезмерной усталости, появлении судорог в мышцах, тошноте.
Диагностический процесс при АГ во время беременности решает следующие задачи:
- определение степени АГ;
- определение состояния органов-мишеней;
- определение риска развития преэклампсии;
- определение эффективности получаемого лечения.
К каким врачам обращаться
Помимо наблюдения у гинеколога, при хронической АГ рекомендуются консультации терапевта (кардиолога), невролога, офтальмолога, эндокринолога.
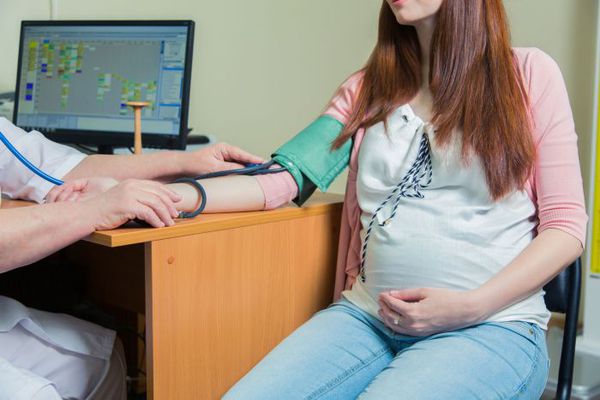
Физикальное обследование
Основной метод диагностики — измерение АД. Измерять АД следует в положении сидя поочерёдно на каждой руке, обязательно спустя 5-10 минут предварительного отдыха. [1] В случае различных показателей АД верным считается результат с бо́льшим АД. Необходимо, чтобы на момент измерения прошло около 1,5-2 часов после употребления пищи. Для более достоверных результатов измерения АД следует в день диагностики отказаться от кофе и чая.
Лабораторная диагностика
Основные лабораторные анализы, назначаемые беременным с гипертонией:
- общий анализ мочи;
- клинический анализ крови;
- гематокрит (отношение объёма эритроцитов к объёму жидкой части крови);
- определение уровня печеночных ферментов, креатинина и мочевой кислоты в сыворотке крови.
Для выявления преэклампсии все беременные должны быть обследованы на наличие протеинурии (белка в моче) на ранних сроках. Если по результатам тест-полоски ≥1, то необходимо незамедлительно выполнить дальнейшие обследования, например выявить соотношение альбумина и креатинина в разовой порции мочи.
Инструментальная диагностика
Также при АГ во время беременности проводят:
- электрокардиографию;
- исследование сосудов глазного дна;
- УЗИ сердца;
- УЗИ маточных артерий (на 20-й неделе беременности);
- УЗИ надпочечников [1][7][8] .
Диагностические лабораторные и функциональные параметры преэклампсии (ПЭ)
Преэклампсия – характерный для беременности синдром, развивающийся после 20-й недели беременности. Проявляется повышением АД и протеинурией (появлением белка в моче) ≥ 0,3 г/сут.
Эклампсия – судорожный синдром, не связанный с заболеваниями мозга, возникающий у женщин с преэклампсией.
Лечение гипертензии при беременности
Целями лечения артериальной гипертензии у беременных являются:
- предупреждение осложнений, связанных с повышением АД;
- сохранение беременности;
- нормальное развитие плода и своевременное родоразрешение.
Существует два способа лечения артериальной гипертензии при беременности :


Что это вообще такое – пониженное давление?
Кровяное давление – это сила, с которой кровь давит на стенки артерий. В момент, когда сердце сокращается, давление самое высокое – его называют верхним, или систолическим. В промежутке между ударами сердца давление в сосудах падает – его называют нижним, или диастолическим.
Нормальное артериальное давление находится в пределах от 90/60 до 120/80 мм ртутного столба. Числа 90 и 120 обозначают систолическое, а 60 и 80 – диастолическое давление. Если показатели меньше 90/60, давление считается пониженным. Это состояние называют гипотонией.
Пониженное давление – это опасно?
Многие – чаще всего худощавые женщины – живут с гипотонией годами и прекрасно себя чувствуют. Врачи считают, что этим людям повезло: они реже страдают от сердечно-сосудистых заболеваний.
Однако, если давление внезапно падает ниже обычного уровня, могут появиться неприятные симптомы:
- нечеткое зрение;
- головокружение;
- обморок;
- тошнота или рвота;
- сонливость;
- ощущение слабости.
А вот для пожилых людей снижение артериального давления может быть действительно опасно. Причем падение диастолического давления опаснее, чем снижение систолического.
Из-за чего возникает гипотония?
Если резко изменить положение тела
Быстро встать или, например, резко сесть в кровати. Это называется ортостатическая гипотензия. Когда человек принимает вертикальное положение, кровь под действием силы тяжести устремляется в ноги и область живота, и давление в сосудах падает. Для того чтобы поднять кровь из ног и нормализовать давление, вегетативная нервная системаувеличивает частоту сердечных сокращений и сужает сосуды.
Здоровые люди не испытывают неприятных ощущений, поскольку этот механизм срабатывает очень быстро. Но в некоторых случаях вегетативная нервная система дает сбой. В результате давление падает, кровь не успевает подняться из ног, мозгу не хватает кислорода, и появляются симптомы гипотонии. Так бывает, например, у беременных женщин, у людей с некоторыми заболеваниями вроде диабета и у каждого пятого пожилого человека.
Иногда подобные ощущения возникают у здоровых людей, например из-за жары, и в этом нет ничего страшного. Но если голова кружится каждый раз при изменении позы, нужно обратиться к врачу.
Если поесть
После еды кровь приливает к желудочно-кишечному тракту, и, чтобы давление не падало слишком сильно, вегетативная нервная система сужает сосуды и усиливает частоту сердечных сокращений. Однако примерно у трети пожилых людей она не справляется с такой нагрузкой. Это состояние называют постпрандиальной гипотензией. Если подобное происходит – нужна помощь врача.
Если слишком быстро расти
Как нетрудно догадаться, проблема чаще всего бывает у детей и подростков: из-за бурного роста в работе вегетативной нервной системы возникает сбой. В результате при изменении позы или при наклоне появляются симптомы вроде головокружения и обморока. Это называют нервно-опосредованной гипотензией. Дети проблему обычно перерастают, и гипотония проходит сама по себе.
Но иногда нервно-опосредованная гипотензия – признак серьезных неврологических заболеваний. В этом случае человеку необходима помощь врача.
Если заболеть
Давление может упасть у людей с обезвоживанием, у тех, кто перенес шок, у диабетиков, пациентов с аритмией и сердечной недостаточностью. В этой ситуации врачи стремятся вылечить или взять под контроль болезнь, которая приводит к гипотонии.
Если принимать некоторые лекарства
Иногда гипотония – это побочный эффект противотревожных препаратов, диуретиков, обезболивающих или таблеток от давления. Для того чтобы решить проблему, врачу, как правило, достаточно скорректировать дозу лекарства.
А если это вегетососудистая дистония?
Вегетососудистая дистония – несуществующий диагноз, который любят ставить на территории бывшего СССР. Если врач пытается списать низкое давление на ВСД, стоит найти другого специалиста, который выяснит, почему вам нездоровится на самом деле.
Как превратить пониженное давление в нормальное?
Если давление постоянно ниже нормы, но вы чувствуете себя хорошо, ничего делать не надо. Если же беспокоят тошнота, головокружения или обмороки, нужно обратиться к врачу.
Разобраться самостоятельно не получится: низкое давление может быть симптомом самых разных заболеваний, и, чтобы выяснить истинную причину, нужно сдать анализы и пройти обследование. Это очень важно, потому что способ лечения зависит от диагноза.
Но есть и общие рекомендации, которые стоит соблюдать при гипотонии:
Откажитесь от психоактивных веществ
Алкоголь, табак и курительные смеси, которые используются, например, в кальянах, могут понижать давление. Кроме того, влияние на сосуды иногда оказывают препараты, которые пациенту прописали совсем с другими целями. Поэтому, если вы принимаете лекарства или БАД, о них нужно обязательно сообщать лечащему врачу.
Употребляйте достаточно жидкости и соли
Летом человек быстро теряет воду и минеральные вещества. Адекватное количество воды существенно снижает риск развития гипотонии.
Избегайте ситуаций, которые провоцируют гипотонию
Давление может упасть из-за духоты, сильного стресса или испуга, а также если долго стоять, резко встать или очень плотно поесть.
При первых симптомах гипотонии садитесь или ложитесь
Вставайте, только если стало лучше.
Носите компрессионное белье
Эта рекомендация касается только беременных женщин. Подобрать подходящий вариант поможет лечащий врач.
Выполняйте простые упражнения
При гипотонии полезно:
В целом физическая нагрузка увеличивает возврат крови к сердцу и повышает уровень артериального давления. Поэтому регулярные аэробные нагрузки и легкие силовые тренировки снижают вероятность развития гипотонии.
Пейте кофе, крепкий чай или какао
Напитки с кофеином дают хороший, правда, к сожалению, краткосрочный эффект.
Не занимайтесь самолечением
Решение о назначении препаратов или методов лечения должен принимать только врач после очной консультации. Однако стоит учитывать, что эффективность бета-адреноблокаторов и стероидных гормонов, которые в нашей стране нередко применяют для лечения гипотонии, в настоящее время не доказана.
Читайте также:

