Что такое ремонтантный яичник
Добавил пользователь Дмитрий К. Обновлено: 19.09.2024
Регуляция нормального менструального цикла осуществляется путем сочетанной работы каскада уровней, начиная от головного мозга, заканчивая эндометрием (слизистой оболочкой матки).
При формировании дисфункции яичников происходят нарушения в гипоталамо-гипофизарной системе, после чего нарушаются процессы физиологического синтеза гормонов гипофиза (фолликулостимулирующего и лютеинизирующего гормонов). При влиянии патологического уровня гормонов на яичник происходит нарушение механизмов его деятельности. То есть может отсутствовать физиологический процесс овуляции, формирование желтого тела, что естественным образом ведет к гормональному дисбалансу в виде нарушения синтеза физиологического уровня эстрогенов и прогестерона.
Недостаточный синтез эстрогенов и прогестерона оказывает воздействие на матку и эндометрий, формируя клинические проявления такого диагноза, как дисфункция яичников.
Под дисфункцией яичников понимают различные патологические состояния, развитие которых обусловлено нарушением гормональной регуляции менструального цикла, когда в работе яичников происходит сбой.
Симптомы дисфункции яичников
Нарушение функции яичников ведет за собой формирование определенной характерной клинической симптоматики. Диагноз дисфункция яичников может проявляться следующими симптомами:
- нарушения менструального цикла. Этот симптом является наиболее частой жалобой у женщин, у которых наблюдается дисфункция яичников. Нарушения эти могут иметь различный характер: появляться задержки менструации, или, наоборот, межменструальные кровотечения;
- аменорея: отсутствие менструации может быть на протяжении полугода и более;
- исходя из того, что овариально-менструальный цикл нарушается, может нарушиться и процесс овуляции (созревание фолликула и яйцеклетки внутри нее с последующим его разрывом и выходом ооцита). Если не происходит овуляция, то невозможна и беременность. Именно по этой причине при дисфункция яичников последствия могут носить и такой характер, как бесплодие. Многие пары обращаются именно с такой жалобой к акушеру-гинекологу, а причина кроется в некорректной работе яичников;
- нарушение гормональной функции яичников может невынашивание. Это самопроизвольный аборт, замершая (неразвивающаяся) беременность;
- тяжелое течение предменструального синдрома. Женщины начинают отмечать то, что ПМС стал носить более тяжелый и изнуряющий характер: развивается раздражительность, перепады настроения, головная боль, которая может сочетаться с тошнотой;
- может развиваться нарушение гормонального синтеза в сторону увеличения количества мужских половых гормонов – гиперандрогения. По этой причине у женщин возникают такие симптомы, как избыточный рост волос по мужскому типу (на лице, ногах и руках, на спине и животе), высыпания на коже лица, повышенная сальность волос и кожи.
Причины
Дисфункция яичников может быть обусловлена:
- инфекционно-воспалительными заболеваниями собственно яичников (оофоритом), а также слизистой оболочки матки (эндометритом) и фаллопиевых труб (сальпингитом) Кроме того, в основе нередко лежит сальпингоофорит (аднексит), когда патологический процесс затрагивает и яичники, и трубы;
- нарушением обмена веществ и эндокринными заболеваниями (например, дисфункцией щитовидной железы или ожирением);
- прерыванием беременности (выкидышем или абортом);
- значительным психоэмоциональным или физическим перенапряжением;
- воспалительным процессом, связанным с установкой внутриматочной спирали;
- приемом некоторых лекарственных препаратов;
- воздействием радиации.
Виды дисфункции яичников
- ювенильная дисфункция – неправильная работа яичников, которая возникает в период раннего становления менструальной функции. Она характерна для подростков в возрасте 16-18 лет. Могут беспокоить нерегулярные, болезненные и обильные менструации;
- дисфункция яичников репродуктивного периода. Патология проявляется в репродуктивном периоде жизни женщины. Характерными симптомами являются: нерегулярный цикл, задержки или частые месячные, их скудный либо большой объем;
- пременопаузальная или климактерическая дисфункция яичников, которая характерна для периода угасания гормональной активности яичников.
Диагностика
На первичном приеме врач гинеколог-эндокринолог собирает анамнез, задавая пациентке наводящие вопросы, а также проводит осмотр на гинекологическом кресле. Объем обследования определяется в индивидуальном порядке и может включать в себя следующие лабораторные и инструментальные исследования:
- ультразвуковое исследование органов малого таза и эндокринных желез;
- анализы крови на половые гормоны, а также гормоны щитовидной железы и надпочечников;
- анализы на ИППП (инфекции, передающиеся половым путем);
- КТ и МРТ головного мозга, позволяющие исключить патологию гипофиза;
- мазок на микрофлору влагалища;
- гистероскопию, в рамках которой врач тщательно изучает состояние полости матки и забирает небольшой фрагмент ткани для дальнейшего гистологического исследования;
- РДВ (раздельное диагностическое выскабливание полости матки и цервикального канала).
Лечение дисфункции яичников
Оптимальную терапевтическую схему врач разрабатывает только после оценки результатов проведенного обследования. В целом лечение дисфункции яичников направлено на:
- устранение причин, спровоцировавших ее развитие;
- нормализацию гормонального фона и менструального цикла женщины;
- прекращение дисфункциональных кровотечений, если они имеют место.
Для достижения этих целей могут быть рекомендованы как консервативная терапия, так и хирургическое лечение.
В частности, если выявлены ИППП, доктор назначает курс антибиотиков, а также противовоспалительные и общеукрепляющие препараты. В случае диагностики эндокринных заболеваний восстанавливают функцию соответствующих желез внутренней секреции. Если обнаружена опухоль, потребуется операция.
Применение народных методов без предварительного обследования и консультации с врачом может оказаться не просто бесполезным, но и вредным для здоровья женщины. Поэтому при появлении таких симптомов, как изменение длительности цикла, появление межменструальных выделений, болей перед началом и во время месячных, нужно обязательно обратиться к гинекологу.
Возможные осложнения
При отсутствии своевременной адекватной терапии могут развиваться опасные осложнения: эндометриоз, мастопатия, миома, онкологические заболевания матки и молочных желез.
Кроме того, при нарушении функции яичников снижаются шансы на успешное зачатие и повышается риск невынашивания беременности. Если баланс гормонов не будет восстановлен, развивается бесплодие.
Профилактика патологии
Чтобы предупредить развитие дисфункции яичников, необходимо исключить те факторы, которые могут спровоцировать эту патологию.
Нужно вести здоровый образ жизни, стараясь исключить стрессы, а также регулярно посещать акушера-гинеколога для проведения профилактического осмотра. Это позволит вовремя выявить заболевания органов малого таза. Кроме того, следует помнить о том, что прием гормональных средств контрацепции должен осуществляться под контролем лечащего врача.
Важную роль играет правильное питание и контроль массы тела.
При наличии патологий желез внутренней секреции необходимо находиться под наблюдением врача-эндокринолога, который разработает оптимальную терапевтическую схему и будет осуществлять мониторинг состояния пациентки.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синдром поликистозных яичников: причины появления, симптомы, диагностика и способы лечения.
Определение
Синдром поликистозных яичников (СПЯ, СПКЯ), или синдром Штейна–Левенталя - эндокринное расстройство, обусловленное наследственными факторами и факторами внешней среды. Заболевание характеризуется повышенной продукцией яичниками андрогенов, нарушением созревания женских половых клеток и менструальной функции.
Причины появления поликистоза яичников
Синдром поликистозных яичников – это одно из наиболее частых эндокринных расстройств у женщин репродуктивного возраста.
В норме у женщины с первого дня менструального цикла в фолликулах яичников происходит созревание яйцеклетки. После созревания яйцеклетка выходит из лопнувшего фолликула и двигается по маточной трубе навстречу сперматозоидам. На месте опустевшего фолликула начинает формироваться временная гормональная железа (желтое тело), которая функционирует в течение 14 дней и не зависит от продолжительности менструального цикла. Если беременность не наступает, яйцеклетка вместе с отторгнутым эпителием выводится из матки, начинается очередное менструальное кровотечение, желтое тело регрессирует. Если же происходит оплодотворение, то желтое тело прогрессирует и достигает высшей степени своего развития.
В настоящее время предложено два механизма развития СПЯ: у пациенток с нормальной массой тела и у пациенток с инсулинорезистентностью и ожирением.
Большое значение в возникновении синдрома поликистозных яичников имеет генетическая предрасположенность. Изменения в структуре одного или нескольких генов, контролирующих метаболические процессы обмена глюкозы и генов, отвечающих за синтез стероидных гормонов и индивидуальную чувствительность тканей к андрогенам, могут вызвать развитие клинических симптомов, характерных для синдрома поликистозных яичников.
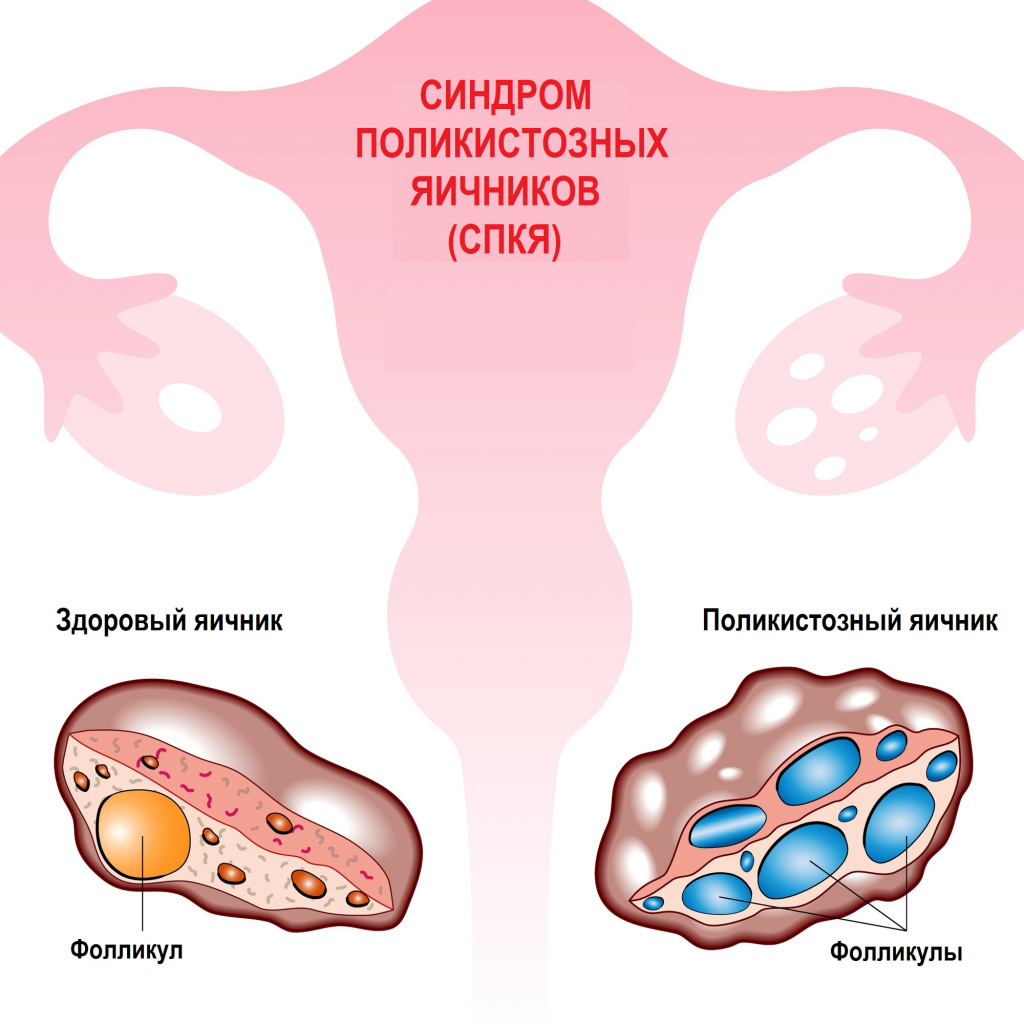
В результате генетически запрограммированной преждевременной и чрезмерной выработки лютеинизирующего гормона (ЛГ), при сохранении нормального уровня фолликулостимулирующего гормона (ФСГ), в яичниках стимулируется избыточное образование мужских половых гормонов - тестостерона и андростендиона. Их избыток нарушает процессы развития фолликулов, приводит к их преждевременной деградации (перерождению в желтое тело) и образованию на их месте небольших фолликулярных кист, которые визуализируются во время ультразвукового исследования (УЗИ). Фолликулы, развивающиеся в первой фазе менструального цикла, не созревают и претерпевают обратное развитие (атрезию). В это время начинают развиваться уже другие фолликулы, которые затем также претерпевают обратное развитие и т.д. Таким образом, одновременно в яичниках обнаруживаются фолликулы на разных стадиях развития, а готовые к овуляции фолликулы в яичниках отсутствуют. Капсула фолликула не разрывается, поэтому яйцеклетка не попадает в маточную трубу. Такое состояние делает невозможным процесс оплодотворения, беременность не наступает. В случае спонтанной овуляции обратное развитие желтого тела происходит медленнее, чем у здоровых женщин. Желтые тела могут существовать длительно.
Таким образом, при СПЯ в яичниках в избыточных количествах присутствуют андрогенпродуцирующие клетки, что объясняется нарушением процесса развития и дифференцировки фолликулов.
СПЯ при нормальной массе тела клинически проявляется нарушением менструального цикла, как правило, по типу олигоаменореи (увеличения продолжительности цикла и уменьшения длительности ежемесячных кровотечений до трех суток и менее) и/или ациклических маточных кровотечений.
СПЯ, сочетающийся с ожирением (в 50-70% случаев), характеризуется еще и гиперинсулинемией и изменениями липидного спектра крови, что повышает риск развития сердечно-сосудистых заболеваний, сахарного диабета 2 типа и приводит к снижению средней продолжительности жизни.
Факторами, провоцирующими развитие синдрома поликистозных яичников могут быть:
- различные патологические состояния при беременности, которые ухудшают прогноз внутриутробного развития плода (тяжелые поздние гестозы, экстрагенитальные заболевания, угроза прерывания беременности, применение в период беременности медикаментозных, особенно гормональных, препаратов);
- частые инфекции, перенесенные в детстве, интоксикации;
- чрезмерные умственные и физические нагрузки;
- неполноценное питание, наследственные факторы;
- тяжелые стрессовые ситуации;
- неблагоприятные экологические факторы.
Европейское общество репродукции и Американское общество репродуктивной медицины выделили основные критерии СПЯ: олигоановуляция, гиперандрогенемия, поликистозная морфология яичников (по данным УЗИ). Присутствие двух и более основных критериев говорит об определенном фенотипе СПЯ:
- фенотип A: гиперандрогенемия + овуляторная дисфункция (ановуляция) + изменения на УЗИ;
- фенотип B: гиперандрогенемия + овуляторная дисфункция (ановуляция);
- фенотип C: гиперандрогенемия + изменения на УЗИ;
- фенотип D: овуляторная дисфункция (ановуляция) + изменения на УЗИ.
Клиническая картина синдрома поликистозных яичников характеризуется:
- нарушением менструального цикла;
- первичным бесплодием;
- избыточным оволосением по мужскому типу (гирсутизмом);
- угревой сыпью.
Первая менструация (менархе) обычно своевременная - в 12–13 лет. У подавляющего большинства женщин имеются нарушения менструального цикла по типу олигоменореи, реже присутствуют дисфункциональные маточные кровотечения. Примерно у 30% женщин старше 30 лет, которые не лечили СПЯ, после периода регулярных или редких, но периодически повторяющихся месячных, менструации могут прекращаться сроком на 6 и более месяцев (вторичная аменорея).
Больные с СПЯ и ожирением чаще, чем пациентки с нормальным весом тела, страдают отсутствием овуляции. Отложение жировой ткани происходит преимущественно в области плечевого пояса, передней стенки живота и брыжейки. В большинстве случаев такой (висцеральный) тип ожирения сопровождается инсулинорезистентностью. Клинически инсулинорезистентность проявляется участками гиперпигментации кожи в местах трения (в паховой, подмышечной областях и др.). Также заболевание часто сопровождается гирсутизмом - избыточным ростом терминальных волос по мужскому типу - от скудного до выраженного. При пальпации молочных желез у большинства пациенток определяют признаки фиброзно-кистозной мастопатии; при гинекологическом исследовании - увеличенные яичники.

Диагностика поликистоза яичников
- хронической ановуляции;
- гиперандрогенемии;
- эхографических признаков поликистозных яичников.
Антимюллеров гормон – маркер овариального резерва у женщин репродуктивного периода. Маркер тестикулярной функции в препубертате у мужчин.
(по материалам практических руководств Американского общества Репродуктивной медицины (ASRM, 2012), Европейского общества репродуктологов и эмбриологов (ESHRE, 2012) и собственным научно-клиническим данным (2010-2012) и видеоматериалам)
Способна ли я зачать здорового ребенка? Каковы мои шансы? В последнее время возраст женщины, планирующей беременность, растет, и по поводу бесплодия обращаются женщины старше 35 лет. Очень важным вопросом при работе с супружеской парой среднего и позднего репродуктивного возраста является оценка ресурса яичников в отношении продукции яйцеклеток.
По сути дела, овариальный резерв – это показатель, который характеризует как наличие яйцеклеток в яичнике, так и, косвенно, их полноценность.
Низкий овариальный резерв может быть обусловлен, как уменьшением количества ооцитов, так и их качества.
Точная оценка овариального резерва уже давно была ключевой задачей в области репродуктивной медицины.
В среднем за время репродуктивного периода у женщины происходит 400-450 овуляций, остальные фолликулы рассасываются, так и не успев вырасти.
В программах ЭКО, под действие сильных гормональных препаратов, добиваются суперовуляции, когда в яичниках созревают до 20 фолликулов одномоментно.
Существует теория, что у млекопитающих в яичниках, есть стволовые клетки, которые способны к неогенезу и формированию новых примордиальных фолликулов в течение всей жизни. Но эта теория, пока не нашла достоверного подтверждения.
В настоящее время ученые не могут понять, связан ли низкий овариальный резерв с более быстрой атрезией фолликулов при нормальном их количестве или изначально малом их формированием во внутриутробном развитии.
Причины снижения овариального резерва
Причинами СОР могут быть как физиологические изменения, так и патологические состояния.
К физиологическим причинам в первую очередь относят возраст женщины. Доказано, что с возрастом число как рассасывающихся фолликулов, так и фолликулов небольшого размера, увеличивается, а значит быстрее уменьшается запас примордиальных фолликулов, что, конечно же, уменьшает возможность получить достаточное количество полноценных яйцеклеток при ЭКО.
К патологическим причинам снижения овариального резерва относятся:
Интересно, что многие химические вещества, используемые в промышленности и сельском хозяйстве, негативно сказываются на работе яичников. Подобно эстрогенам организма женщины они связываются с их рецепторами, блокируя и нарушая гормональную активность яичников. Не последнюю роль в работе яичников и снижении овариального резерва играет курение. По последним исследованиям, у курящих женщин ответ на стимуляцию яичников в несколько раз ниже, чем у некурящих.
Диагностика состояния овариального резерва
Исследование овариального резерва проводят по нескольким критериям:
К биохимическим маркерам относят уровень ФСГ, антимюллерового гормона (АМГ), эстрадиола. К ультразвуковым – количество антральных фолликулов.
Наибольшее значение в последние годы играет уровень антимюллерового гормона (АМГ).
Уникальность этого гормона состоит в том, что он вырабатывается гранулезой преантральных фолликулов, то есть непосредственно в яичниках. Его уровень начинает расти вместе с ростом фолликула и снижается, когда фолликул становиться более 8 мм и переходит в доминантный.
Именно с этим связаны рекомендации о том, что исследование содержания этого гормона необходимо проводить на 2-3 дни цикла.
В последние годы проводились международные исследования по прогнозированию наступления менопаузы, в зависимости от уровня АМГ в различных возрастных группах. В результате этих исследований был выявлено, что при уровне АМГ менее 0,2 в возрасте 40-45 лет менопауза наступает через 6,0 лет; в возрасте 35-39 - через 10 лет. При АМГ более 1,5 в возрасте 40-45 лет – через 13 лет, в возрасте 35-39 лет – через 6,2 года.
Наибольшее применение АМГ получил в программах экстракорпорального оплодотворения.
Тем не менее, исследования зарубежных специалистов доказывают, что не следует так категорично подходить к этому вопросу. По данным этого исследования у женщин с АМГ от 0,16 до 0,5 нг/мл, средний возраст которых составлял 39,3 года, в процессе стимуляции получали до 6 яйцеклеток и почти в 26% случаев наступила беременность. Но, что более удивительно, у женщин с АМГ менее 0,16 нг/мл, средний возраст которых составлял 40,2 года, получали до 4 яйцеклеток и беременность наступила в 19% случаев.
Поэтому, несмотря на большее значение АМГ при бесплодии в программах ЭКО, не стоит оценивать ситуацию только основываясь на его показателях.
По-прежнему немаловажную роль в качестве маркеров овариального резерва играют ФСГ и эстрадиол. По данным ВОЗ возможно прогнозировать слабый ответ яичников на стимуляцию (не более 2-3 фолликулов) при значениях ФСГ более 10 МЕ/л (специфичность от 80 до 100%), в то время как чувствительность может варьировать от 10 до 80%.
Наличие нормального показателя базального ФСГ при уровне эстрадиола не более 60-80 пг/мл также ассоциируют со снижением овариального резерва и низкой частотой наступления беременности.
Это исследование проводится в раннюю фолликулярную стадию, при этом подсчитывается количество фолликулов в размере от 2-10 мм в обоих ячниках. Этот метод имеет хорошую специфичность от 70-100%, но низкую чувствительность: 9-70% даже при низких показателях (не более 3-4 фолликулов в обоих яичниках).
Учитывая данные о состоянии овариального резерва в программах вспомогательных репродуктивных технологий при бесплодии проводится индивидуальный подбор протокола в каждом случае.
Дискуссионные вопросы тактики ведения пациенток с бесплодием и кистами яичников
До сих пор ведутся дискуссии по поводу проведения программы ЭКО при наличии кист яичников. Согласно рекомендациям Европейского общества репродуктологов и эмбриологов возможно проведение программ вспомогательных репродуктивных технологий при наличии эндометриоидных кист яичников не более 2-3см. В данном случае идет речь только об этом типе кист (эндометриомы), поскольку подозрение при УЗИ на кистому, особенно неоднородной структуры, обязательным является проведение гистологического исследования.
С другой стороны оперативное вмешательство само по себе так же травмирует яичник. По данным иностранных исследований АМГ – один из основных маркеров овариального резерва - значительно снижается после операции, иногда в 2 раза. Через год после операции у этих же женщин отмечался небольшой рост АМГ, что свидетельствовало о восстановлении оперированного яичника.
Появление новых технологий и энергий, используемых во время операций, значительно помогает решить эту задачу. В частности, в последние годы нами и зарубежными коллегами доказано щадящее воздействие аргоноплазменной коагуляции на ткань яичника при удалении кист яичника, положительное влияние на состояние овариального резерва, а также улучшение отдаленных результатов (восстановление овуляции и наступление беременности как естественной, так и в программах ЭКО).
Основными преимуществами арогоноплазменной коагуляции являются:
- бесконтактная коагуляция;
- объективно контролируемая глубина коагуляции тканей не более 3 мм;
- аппликация в трехмерном пространстве без переориентации инструмента;
- возможность использования на паренхиматозных органах;
- отсутствие задымленности и запахов;
- высокая эффективность гемостаза;
- бактерицидное действие;
- активация процессов репарации в результате усиления неоангиогенеза;
- снижение рецидива спаечного процесса;
- снижение длительности операции.
В видеопримере ниже показан этап обработки ложа удаленной кисты с использованием современного вида энергии: аргоноплазменной коагуляции. Через 2 месяца в этом яичнике у пациентки произошла первая овуляция.
Данный вид энергии используется также при проведении лапароскопии по поводу наружного генитального эндометриоза, ретроцервикального эндометриоза, при обработке ложа удаленных миоматозных узлов, при лечении шейки матки и ряде других заболеваний в гинекологии.
В зависимости от стадии наружного генитального эндометриоза, вида кист яичников нами разработаны и апробированы протоколы, применение которых обеспечивает щадящий деструктивный эффект.
Синдром истощения яичников — это патологическое состояние, которое характеризуется преждевременным прекращением деятельности органа у женщин среди полного здоровья. Согласно данным медицинской литературы, для менопаузы нормальным считается возраст от 45 до 55 лет.
Стаж работы 17 лет.
Статья проверена медицинским директором, врачом акушер-гинекологом высшей квалификационной категории Тяпкиной Мариной Анатольевной.
- Причины истощения яичников
- Симптомы истощения яичников
- Диагностика истощения яичников
- Лечение истощения яичников
- Возможные осложнения
- Прогноз и профилактика патологии
- Часто задаваемые вопросы
- Нет времени читать?
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Более ранее прекращение месячных, или преждевременный климакс, говорит о проблемах с органами репродуктивной системы. Истощение яичников сопровождается прекращением детородной функции. При патологическом течении раннего климакса возможны нарушения со стороны желез внутренней секреции, вегетативной нервной системы. Первый симптом, который должен вызвать тревогу — сбои в менструальном цикле. Любые проявления нерегулярности месячных должны стать поводом для обращения к доктору. В то же время, правильное и своевременное лечение поможет преодолеть проблему и даже вернуть детородную функцию.
Причины истощения яичников
На сегодняшний день выделяют три теории развития синдрома истощенных яичников:
- хромосомных аномалий;
- аутоиммунных заболеваний;
- ятрогенных факторов.
Под воздействием каждого из факторов формируются яичники с недостаточным количеством фолликулов, нарушается регуляция циклических процессов в гипоталамусе, гибнут зародышевые клетки. Почти у каждой второй больной синдромом отмечается нарушение менструального цикла у близких родственников. Прослеживается задержка полового развития, полное или частичное отсутствие менструаций, ранняя менопауза у матери.

Фазы менструального цикла
Также часто синдром истощения яичников связан с аутоиммунным гипотиреозом и другими аутоиммунными заболеваниями, что позволяет предположить роль иммунной системы в развитии патологии. Кроме того, имеют значение гестоз, экстрагенитальная патология матери, применение некоторых лекарств во время беременности. Действуя в период внутриутробного развития плода, эти факторы повреждают фолликулярный аппарат. После рождения синдром истощения яичников может быть вызван возбудителем вирусных заболеваний — краснухи, гриппа, паротита, стрептококком, чрезмерными психоэмоциональными нагрузками, голоданием, дефицитом витаминов. Нередко заболевание развивается после оперативных вмешательств на яичниках, консервативного лечения миомы или операции по поводу внематочной беременности.
Таким образом, главную роль в развитии синдрома истощенных яичников играют такие моменты:
- Наследственная предрасположенность по женской линии (ранняя или преждевременная менопауза у бабки, матери или сестер).
- Аутоиммунные заболевания (например, аутоиммунный гипотиреоз).
- Инфекционные, ятрогенные факторы (то есть воздействия на яичники во время лечения какого-либо заболевания), которые могут повлиять на орган в различные периоды жизни (например, еще внутриутробно яичниковая ткань плода может пострадать, если беременная принимала препараты с тератогенным действием, или перенесенная краснуха в детстве, химиопрепараты в зрелом возрасте).
- Неблагоприятное воздействие окружающих факторов – голод, авитаминозы, стрессы.
- Оперативное удаление части яичника в анамнезе (например, при резекции кисты или опухоли).

Гормональная регуляция цикла
Симптомы истощения яичников
- Нарушение менструального цикла (в начале олигоменорея, в итоге аменорея вторичная гипергонадотропная). .
- Симптомы климакса – потливость, приливы, сухость слизистых, остеопороз, раздражительность, нарушения сна (вначале появляются периодически и нарастают со временем).
Синдром истощения яичников проявляется довольно характерно. Первая менструация у девочки начинается в подростковом возрасте. В дальнейшем на фоне полного здоровья месячные становятся менее обильными, увеличиваются промежутки между менструациями, развивается вторичная аменорея. Устойчивое прекращение менструальной функции проявляется симптомами со стороны вегетативной нервной системы. Женщины жалуются на приливы жара, потливость, слабость. Привычная работа вызывает быструю утомляемость. Стрессовые ситуации вызывают приступы гнева и агрессии, пациенткам трудно сдерживать эмоции. Появляются приступы головной боли, боли в области сердца. Нарушается сон.
Низкое количество эстрогенов сказывается на состоянии органов репродуктивной системы. Молочные железы уменьшаются в размерах. Атрофируются железы слизистой оболочки — развивается атрофический кольпит. Снижается плотность костной ткани — остеопороз, повышается вероятность переломов. Возникают проблемы с удержанием мочи.
Диагностика истощения яичников
Диагностика болезни базируется на данных анамнеза, а также внешних проявлениях. Как правило, первая менструация наступает в срок, и первые 10 – 20 лет женщина может самостоятельно забеременеть, выносить и родить ребенка. Затем уровень эстрогенов снижается, по результатам функциональных тестов овуляция отсутствует. Отсутствие овуляции подтверждается и при лабораторном обследовании. Повышается уровень гонадотропных гормонов — фолликулостимулирующего и лютеинизирующего, снижается концентрация пролактина. При гинекологическом осмотре матка и яичники уменьшены в размерах. Из инструментальных методов применяют УЗИ, лапароскопию и гистологическое исследование биоптата яичников.

Диагностика истощения яичников
При ультразвуковом осмотре выявляют:
- уменьшение размеров матки;
- истончение внутренней оболочки матки, эндометрия.
В ходе лапароскопии обнаруживают изменения в яичниках. Орган становится маленьким, морщинистым, приобретает желтоватый оттенок. Желтое тело и доминантный фолликул отсутствует. Для более точной диагностики лапароскопию дополняют биопсией. Полученный материал отправляют в патоморфологическую лабораторию для дальнейшего изучения.
Основным лабораторным методом диагностики являются пробы с гормонами. Создание условного цикла с помощью эстрогенов и прогестерона приводит к улучшению самочувствия. Через 3 – 5 дней после завершения приема лекарств начинается менструальноподобное кровотечение. Аналогичная реакция на введение прогестерона отсутствует. Возможно, это объясняется необратимыми изменениями в слизистой оболочке матки.

Определение овариального резерва по уровню АМГ
Примечательно, что обратная связь между яичниками и гипоталамо-гипофизарной системой не нарушается. Это подтверждается снижением уровня гонадотропных гормонов в ответ на введение эстрогенов и еще большее повышение показателя в ответ на введение рилизинг-факторов. То есть, главными диагностическими критериями истощенных яичников являются:
- Признаки дефицита эстрогенов при гинекологическом осмотре (сухие, бледные слизистые, гипоплазия). – снижение фолликулярного аппарата яичников, их уменьшение, отсутствие признаков овуляции.
- Гормонограмма – дефицит эстрогенов на фоне повышенного количества гонадотропинов.
- Гормональные тесты с прогестероном и комбинированными препаратами.
Синдром истощения следует дифференцировать с другими патологиями, которые имеют подобную симптоматику (синдром резистентных яичников, гипогонадизм, опухоли гипофиза).
Лечение истощения яичников
Задача терапии при синдроме — устранение и предупреждение негативных последствий недостатка эстрогенов.
Основным методом лечения синдрома истощенных яичников является заместительная гормональная терапия, которая проводится до наступления возраста естественной менопаузы. Основная группа препаратов — естественные эстрогены и гестагены. Дозировки и регулярность приема корректируют таким образом, чтобы максимально точно повторить естественный менструальный цикл. Дополнительно могут быть назначены витаминотерапия и физиотерапевтические методы. Также с целью улучшения общего состояния пациентки проводится коррекция возможных патологических отклонений. Как правило, единственной возможностью родить ребенка женщине с СИЯ является ЭКО с донорской яйцеклеткой. Стимуляция суперовуляции при истощенном фолликулярном аппарате нецелесообразна. Более того, процедура может крайне негативно отразиться на здоровье женщины.
Возможные осложнения
К основным негативным последствиям болезни относятся:
- преждевременное старение организма;
- невозможность самостоятельно зачать и выносить ребенка;
- снижение плотности костной ткани, патологические переломы;
- повышение вероятности развития ишемической болезни сердца, инфаркта миокарда;
- снижение работоспособности;
- ухудшение качества интимной жизни.
Кроме того, следствием синдрома истощенных яичников может стать депрессивное расстройство. Женщины чувствуют себя неполноценными, некоторые ловят себя на суицидальных мыслях. Таким пациенткам нужна квалифицированная психиатрическая и психотерапевтическая помощь.
Прогноз и профилактика патологии
К сожалению, специфических профилактических мер по предупреждению синдрома не разработано.
Основными профилактическими мероприятиями являются:
- правильное питание;
- своевременное лечение вирусных инфекций;
- исключение контакта с вредными веществами;
- устранение психоэмоциональных и физических нагрузок;
- лечение только под контролем врача;
- правильный подбор протокола ЭКО;
- регулярные профилактическоие осмотры.
Рацион женщины должен быть сбалансированным как по калориям, так и по питательным веществам. Настоятельно не рекомендуется применять строгие диеты с целью быстрого снижения веса. При необходимости диету должен разрабатывать врач.
Вирусные инфекции нужно лечить своевременно, тщательно придерживаясь рекомендаций врача. Это касается и приема лекарств, и режима. Контакт с вредными веществами на производстве следует свести к минимуму. Обязательно нужно использовать индивидуальные средства защиты. Для исключения чрезмерных физических нагрузок следует пересмотреть режим дня и род занятий. Если полностью исключить перегрузки невозможно, нужно правильно планировать режим труда и отдыха. Также советуют пересмотреть отношение к стрессовым ситуациям. Прием гормональных средств нужно начинать только по рекомендации врача. Перед началом терапии следует пройти полное лабораторное и инструментальное обследование.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
Клиника Dr. AkNer: диагностика и лечение аденомиоза любой степени. Индивидуальные схемы терапии, подбор препаратов, виды проводимых операций.
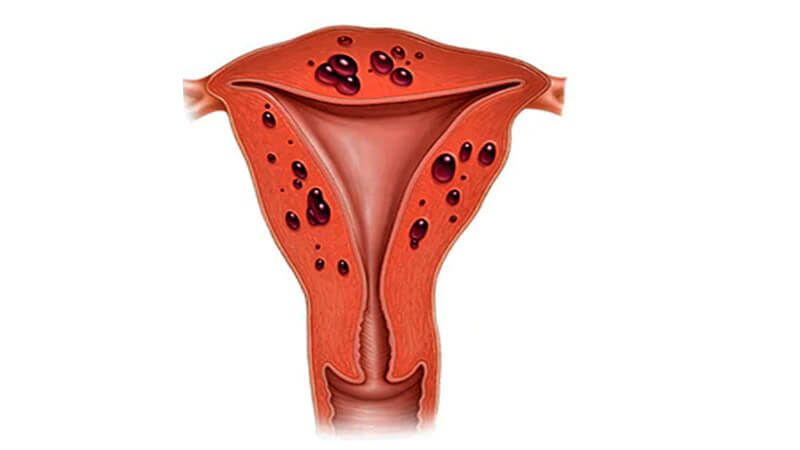
Аденомиоз тела матки – заболевание доброкачественной природы, при котором происходит разрастание тканей эндометрия. Из-за этого он может проникнуть в соседние ткани и поразить яичники, фаллопиевы трубы, желчный пузырь. Лечение аденомиоза матки важно начать как можно раньше, поскольку болезнь опасна своими осложнениями.
Причины аденомиоза
По мнению врачей, факторами риска развития аденомиоза выступают:
- длительный стрессовый период;
- нервное, физическое или умственное переутомление;
- хирургические вмешательства;
- разные виды травм;
- венерологические заболевания;
- осложненные роды;
- прием оральных контрацептивов.
Как распознать аденомиоз
Основным признаком аденомиоза выступает болезненность менструаций. Они продолжаются более 7 дней. Выделения содержат кровяные сгустки, в целом носят обильный характер. За 2-3 дня до и после менструаций можно увидеть мажущие выделения. На фоне этого женщина страдает от тяжелого предменструального синдрома.
Другие симптомы аденомиоза матки:
- боли при половом акте;
- болевой синдром до, во время и после менструаций;
- постоянная слабость и вялость;
- невозможность зачатия.
Если рассматривать, чем опасен аденомиоз, то нужно сказать, что длительное время заболевание не несет никакой угрозы организму. Но с течением времени бесконтрольный рост эндометрия приводит к осложнениям. В таких случаях возможно развитие:
- рака шейки матки;
- бесплодия;
- внематочной беременности;
- выкидышей;
- обильных менструаций и анемии;
- постоянных болей, в том числе при менструации.
В чем разница между аденомиозом и эндометриозом
Аденомиоз и эндометриоз – заболевания, в основе которых лежат пролиферативные процессы. В обоих случаях без лечения могут развиваться онкологические процессы. Часто заболевания объединяют в одно, поскольку их отличия мало различимы. Но разница все-таки существует.
Эндометриоз – гиперпластический процесс, при котором клетки эндометрия усиленно делятся и распространяются по организму. Их можно обнаружить почти в любых органах, но чаще они локализуются в малом тазу. Аденомиоз – похожее заболевание. Только при нем клетки разрастаются внутрь эндометрия, что приводит к увеличению тела матки.
На аденомиоз указывают боли внизу живота в сочетании с увеличением длительности и обильности менструаций. При эндометриозе чаще наблюдаются нарушения менструального цикла в виде аменореи и дисменореи.
Виды и стадии
Основные разновидности заболевания:
- Очаговый аденомиоз. Разрастание тканей происходит в форме отдельных очагов.
- Узловой аденомиоз. Основной признак – аденомиомы (узлы), по форме напоминающие миому. Они представлены полостями с плотной оболочкой и кровяным наполнением.
- Диффузный аденомиоз. Одна из сложных форм, при которой в эндометрии не наблюдаются отдельные очаги.
- Диффузно-узловая форма аденомиоза. Наблюдаются признаки узловой и диффузной форм.
Какие степени аденомиоза существуют:
- Первая. Затронут только подслизистый слой эндометрия.
- Вторая. Клетки распространяются уже на мышечный слой, но поражают не более половины его глубины.
- Третья. Поражены подслизистый слой и более 50% глубины мышечного слоя.
- Четвертая. Процесс затрагивает уже весь мышечный слой, а также может затрагивать соседние ткани.
Как диагностируют заболевание
Диагноз устанавливается на основании анамнеза, осмотра в гинекологическом кресле и инструментальных исследований. Осмотр гинекологом наиболее результативен накануне менструаций. Признаком аденомиоза выступает наличие узлов или бугристостей на слизистой матки.
Для подтверждения диагноза проводят ультразвуковое исследование. УЗИ – наиболее точный метод диагностики аденомиоза. Исследование проводят трансвагинальным способом, т. е. через влагалище. Процедуру тоже назначают накануне менструаций. Признаки аденомиоза матки на УЗИ:
- шаровидная увеличенная форма матки;
- разная толщина стенок органа;
- кистозные образования размером более 3 мм (можно обнаружить незадолго до менструации).
К эхографическим признакам аденомиоза также относят изменение плотности тканей матки. Еще на заболевание указывают участки с гипоэхогенностью (темные пятна), гиперэхогенностью (светло-серые пятна) и гетероэхогенностью (темные и светлые вкрапления в одном месте).
Диффузная форма сложнее в плане диагностики, поэтому при подозрении на нее прибегают к гистероскопии. Еще в рамках инструментальной диагностики назначают анализы крови и мочи, исследования на гормоны.
Как лечат аденомиоз
На начальных стадиях заболевания возможно лечение аденомиоза без гормонов. По мнению врачей, гормональная терапия поможет только тем, у кого активная форма заболевания. При малой активности патологии применение гормонов, наоборот, может спровоцировать прогрессирование болезни и разрастание очагов.
Основные направления терапии:
- восстановление менструального цикла;
- снижение болевого синдрома;
- поддержка иммунной системы;
- устранение психоэмоциональных нарушений.
В курс включают транквилизаторы и антидепрессанты, иммуномодуляторы, НПВС, витаминные комплексы. Дополнительно врачи принимают меры для устранения анемии. Лечение гормонами при аденомиозе, как правило, проводится при помощи оральных контрацептивов.
Если консервативная терапия не дает результатов, то назначают хирургическое вмешательство. К радикальному лечению по удалению матки прибегают в сложных случаях при возрасте женщины более 40 лет, неэффективности консервативного лечения и органосохраняющих операций.

Задать вопрос или записаться на прием
Введите свое имя и номер телефона. Специалисты Клиники Dr. AkNer свяжутся с Вами, проконсультируют Вас по интересующим вопросам и запишут на прием в клинику в удобное для вас время.
Читайте также:

