Тыква полезные свойства для поджелудочной железы
Добавил пользователь Валентин П. Обновлено: 21.09.2024
Печень самая большая биохимическая лаборатория в нашем организме. Она участвует более чем в 500 реакциях. Поэтому любые изменения в её состоянии могут отразиться на самочувствии. Все знают ее важную роль и наслышаны о таком грозном диагнозе, как цирроз, многие хотят её почистить, попить специальные лекарства. Кто-то ищет народные средства, другие больше доверяют разработкам фармацевтической промышленности. Остается вопрос, что будет эффективно на самом деле?
А что же печень?
Можно подумать, что печень только и ждет, когда же мы ей поможем. Это не так. Компенсаторные и регенераторные возможности печени огромны. При сохранении 25% здорового органа она может сама восстановиться. Как работает здоровая печень, мы никогда не почувствуем. В ней нет нервных окончаний, поэтому она никогда не болит. Клетки печени — гепатоциты. Если гибнет клетка, её нагрузку перераспределяют между собой оставшиеся. Так, при разрушении значительной части печени, может не быть никаких симптомов и даже изменений в анализах.
С одной стороны, это хорошо, печень не беспокоит нас по пустякам как желудок, который может скрутить после плохой пищи, а через 3 дня мы уже и забыли об этом. Но если симптомы появились, это может свидетельствовать уже о серьезных проблемах, просто так от которых не избавиться. При проблемах с печенью могут страдать следующие функции:
- фильтрация и переработка токсичных продуктов, поступающих из желудочно-кишечного тракта;
- производство молекул белка, их накопление, преобразование аминокислот, образование мочевины и синтез креатина;
- образование и хранение гликогена;
- хранение и трансформация многих витаминов (A, PP, B, D, K), ионов металлов железа, меди, цинка, марганца, молибдена и др.;
- производство ферментов, участвующих в обменных процессах;
- поддержание баланса между свертывающей и антисвертывающей системами крови, образование гепарина;
- депонирование плазмы крови и форменных элементов, регуляция системы крови.
Ошибочно за проблемы с печенью принимают проблемы с желчным пузырем, поджелудочной железой, позвоночником и многие другие. Боль в печени может появиться, когда она увеличена и растягивает собственную капсулу, но обычно это уже запущенные проблемы.

Часто за проблемы с печенью принимают проблемы с желчным пузырем, поджелудочной или позвоночником.
Препараты
Проблемы с печенью могут развиваться более 10 лет и никак не беспокоить. Средняя продолжительность жизни с диагнозом цирроз — 9 лет. Поэтому даже имея проблемы с печенью, можно с ними бороться. Одних наименований средств, применяемых в гепатологии около 1000. При терапии не только лечат само заболевание, но и поддерживают печень, чтобы создать ей максимально благоприятные условия для восстановления. Одной из таких групп препаратов являются гепатопротекторы. Гепатопротекторы помогают восстановлению обменных процессов в печени, повышают устойчивость органа к действию разрушающих факторов, нормализуют функциональную активность и стимулируют регенеративные процессы в печени.
Требования к гепатопротекторам
Так как печень является тем органом, через который происходит обмен многих веществ, препараты должны быть не только мощными, но и отвечать определенным требованиям безопасности, а также:
Несмотря на то, что требования известны, идеального препарата еще не создано. Более половины представленных средств растительного происхождения, оставшуюся часть делят между собой фосфолипиды, синтетические производные, органопрепараты и аминокислоты.

Несмотря на то, что требования к препаратам для печени известны, идеального еще не создано.
Список лекарств
Группы гепатопротекторов разделяются в зависимости от состава.
Группа I: флавоноиды расторопши могут входить как натуральная вытяжка из растений, так и произведенные синтетическим способом:
Эти продукты содержат в себе вещество из расторопши пятнистой – силимарин (силибинин). Он защищает и стабилизирует мембраны клеток. Расторопша пятнистая обладает мощным антитоксическим действием, способна помочь при отравлениях бледной поганкой. Правда, в этом случае используют модификацию с внутривенным введением. Также имеется антиоксидантный и метаболический эффекты, ускоряет регенерацию гепатоцитов. Замедляется образование рубцовой ткани в органе.
Холестаз, то есть затрудненный отток желчи может быть противопоказанием к приему. Если это игнорировать, застой от приема препаратов может усилиться.
Обычно курс приема составляет около 4 недель, затем делают перерыв.
Группа II: остальные флавоноиды, кроме расторопши:
Лив 52 помогает усилить защиту печени от токсинов, имеет в составе компоненты широко используемые в индийской медицине. Но применение препарата в острой воспалительной фазе небезопасно и может усилить воспаление. Поэтому рекомендуется применять препарат, когда активна фаза регенерации и печень нуждается в поддержке.
Группа III: гепатопротекторы из органов животных:
Гепатносан – высушенные гепатоциты животных. В кишечнике он абсорбирует токсины. Перевариваясь, питательные компоненты клеток всасываются и доставляются в печень. Они работают как защитные факторы на уровне клеток печени, восстанавливают активность гепатоцитов. Препарат способствует ускорению репаративных процессов.
Сирепар — гидролизат экстракта печени крупного рогатого скота. Содержит в 1 мл 10 мг цианокобаламина. Способствует регенерации печени, оказывает очищающее действие. Не следует использовать в активную фазу болезни, так как может усилиться воспалительный процесс. Принимается при хронических гепатитах и циррозах, отравлениях токсинами и лекарствами.

Некоторые препараты не следует использовать в активную фазу болезни, так как может усилиться воспалительный процесс.
Группа IV: лекарства, имеющие в своем составе эссенциальные фосфолипиды:
Фосфолипиды, в том числе фосфатидилхолин, важнейший компонент, из которого как из кирпичиков состоит большая часть мембран самих клеток печени. Фосфолипиды выделены и изучаются почти 50 лет, проведены различные опыты и эксперименты. Восстанавливая мембраны клеток, печень нормализует свою функцию. Применяются при очень широком спектре заболеваний. Курс приема обычно длится около 3 месяцев при отсутствии противопоказаний и нежелательных эффектов.
Средства из других групп, не вошедшие в первые четыре:
-
; ;
- Нестероидные анаболики (метилурацил, натрия нуклеинат); ; .
Из этой группы разберем подробно Урсофальк, как препарат, имеющий широкое назначение среди врачей. Действующее вещество (урсодезоксихолевая кислота) помогает защитить орган и обладает желчегонным действием. Используется для растворения желчных камней. Снижает токсические эффекты на эпителий желчных протоков в печени и мембраны гепатоцитов. Облегчает выведение желчи из протоков, вследствие чего облегчает выведение токсинов.
Имеет противопоказания в виде неработающего желчного пузыря, воспалительных болезней кишечника, желчных протоков, желчные камни с высоким содержанием кальция (видны на рентгене), в общем любые состояния, которые будут препятствовать усиленному оттоку желчи из печени. Также цирроз в стадии декомпенсации.
Вывод
Гепатопротекторов множество, они отличаются составом, механизмом действия. У врачей отношение к ним неоднозначное, многие из них применяются и выпускаются только для территории постсоветских стран. Иногда можно встретить, отзывы, что человек после выхода из алкогольного запоя пропил некий препарат в течение 3 месяцев и его анализы улучшились. Это могло случиться и не из-за препарата, а от того, что токсины перестали действовать на печень, и она смогла в определенной мере восстановиться.

При прекращении воздействия токсинов, печень может сама в определенной мере восстановиться.
Главное в лечении печени не прием лекарств для компенсации вреда, который мы наносим сами, а прекращение воздействия токсинов и других разрушающих факторов. То есть нужно отказаться от алкоголя, курения и лишних килограммов (риск неалкогольного жирового гепатоза). Так как чередуя курсы препаратов с неправильным образом жизни мы создаем иллюзию благополучия. Если есть подозрения, что с печенью что-то не так, — обязательно обратитесь к врачу. Неправильное самолечение при проблемах с печенью может только навредить.
За последние десятилетия заболеваемость панкреатитом в мире выросла почти в два раза. Болезнь может как напоминать о себе эпизодично, так и приводить к серьезным осложнениями, вплоть до онкологии. Базовым в лечении панкреатита считается питание с ограничениями. Разбираемся с экспертами в особенностях таких диет и почему одни продукты можно есть, а другие нельзя.
-
, врач-гастроэнтеролог клиники GMS, кандидат медицинских наук
- Александра Разаренова, врач-диетолог, нутрициолог, терапевт, член Российского союза нутрициологов, диетологов и специалистов пищевой индустрии.
Что такое панкреатит
Панкреатит — это заболевание, которое развивается из-за воспаления поджелудочной железы. По различным причинам пищеварительные ферменты не выбрасываются в двенадцатиперстную кишку и активизируются в железе. В итоге происходит повреждение внутренних тканей органа, или, проще говоря, самопереваривание.
Различают два типа панкреатита — острый и хронический. В первом случае воспаление возникает внезапно или в течение нескольких дней. Для острого панкреатита характерны:
- чувство тошноты или рвота;
- высокая температура (выше 38 градусов);
- сильная боль в животе;
- диарея.
К наиболее частыми причинами острого панкреатита в медицине относят желчнокаменную болезнь и злоупотребление алкоголем.
Поджелудочная железа отвечает за производство пищеварительных ферментов и гормонов, в том числе, инсулина
Хронический панкреатит развивается в течение многих лет из-за регулярного воспаления. В этом случае повреждения органа, как правило, уже необратимы. На хроническое воспаление поджелудочной указывают такие симптомы:
- боль в животе (от легкой до сильной);
- снижение веса;
- тошнота и рвота;
- диарея;
- пожелтение кожи и глаз;
- периодические обострения воспаления;
- снижение выработки инсулина и ферментов.
К хроническому панкреатиту чаще всего приводят не только длительное злоупотребление алкоголем или курение, но и аутоиммунные и генетические факторы (например, муковисцидоз).
При легких формах заболевания лечение может ограничиться специальной диетой и ферментной поддержкой. В тяжелых случаях медики прибегают к стероидной терапии или оперативному вмешательству, вплоть до полного удаления поджелудочной.
Что нельзя есть при панкреатите: советы врача и диетолога
Пациентам с панкреатитом медики рекомендуют соблюдать диету с высоким содержанием белка и питательных веществ. При этом следует воздерживаться от алкоголя, жирной и жареной пищи.
Оценка необходимого питания производится индивидуально и только лечащим врачом. Но существует ряд общих рекомендаций гастроэнтерологов больным панкреатитом.
Комментирует гастроэнтеролог клиники GMS кандидат медицинских наук Андрей Фарбер
Что можно есть при панкреатите
Комментирует гастроэнтеролог клиники GMS кандидат медицинских наук Андрей Фарбер
При лечении панкреатита особое внимание уделяется правильному режиму питания. Больному нужно подготовиться к исключению из рациона вредной пищи и обязательному употреблению некоторых видов продуктов, необходимых для поддержания работы ЖКТ и других жизненно важных органов. Программа здорового питания при панкреатите составляется индивидуально с учетом формы и характера протекания заболевания.

Виды диеты при панкреатите
- 1. При остром панкреатите и обострении хронической формы назначается голодание на протяжении 2-4 дней. Больного переводят на парентеральное питание.
- 2. Переход на щадящее питание.
- 3. Постепенное добавление в рацион новых продуктов с увеличением калорийности и объема блюд.
Существует два варианта программы питания: первый (острая форма) и второй (хроническая фаза).
Диета при остром панкреатите или обострении хронической формы направлена на устранение болевого синдрома. Она назначается после голодания. В ежедневное меню обязательно входят продукты, содержащие следующие вещества:
Второй вариант назначается при хронической форме. Пациент должен употреблять больше белка (130-140 г), содержание углеводов в продуктах остается прежним, разрешается включить в рацион жиры — не более 80 г. Энергетическая ценность рациона составляет 2440-2680 ккал в сутки.
Диета при хроническом панкреатите корректируется при плохом переваривании еды с содержанием белков. В этом случае концентрацию белковой пищи можно сократить и заместить углеводами. Дневная норма потребления соли составляет не более 8 грамм. Абсолютно противопоказаны экстрактивные вещества и грубая клетчатка.
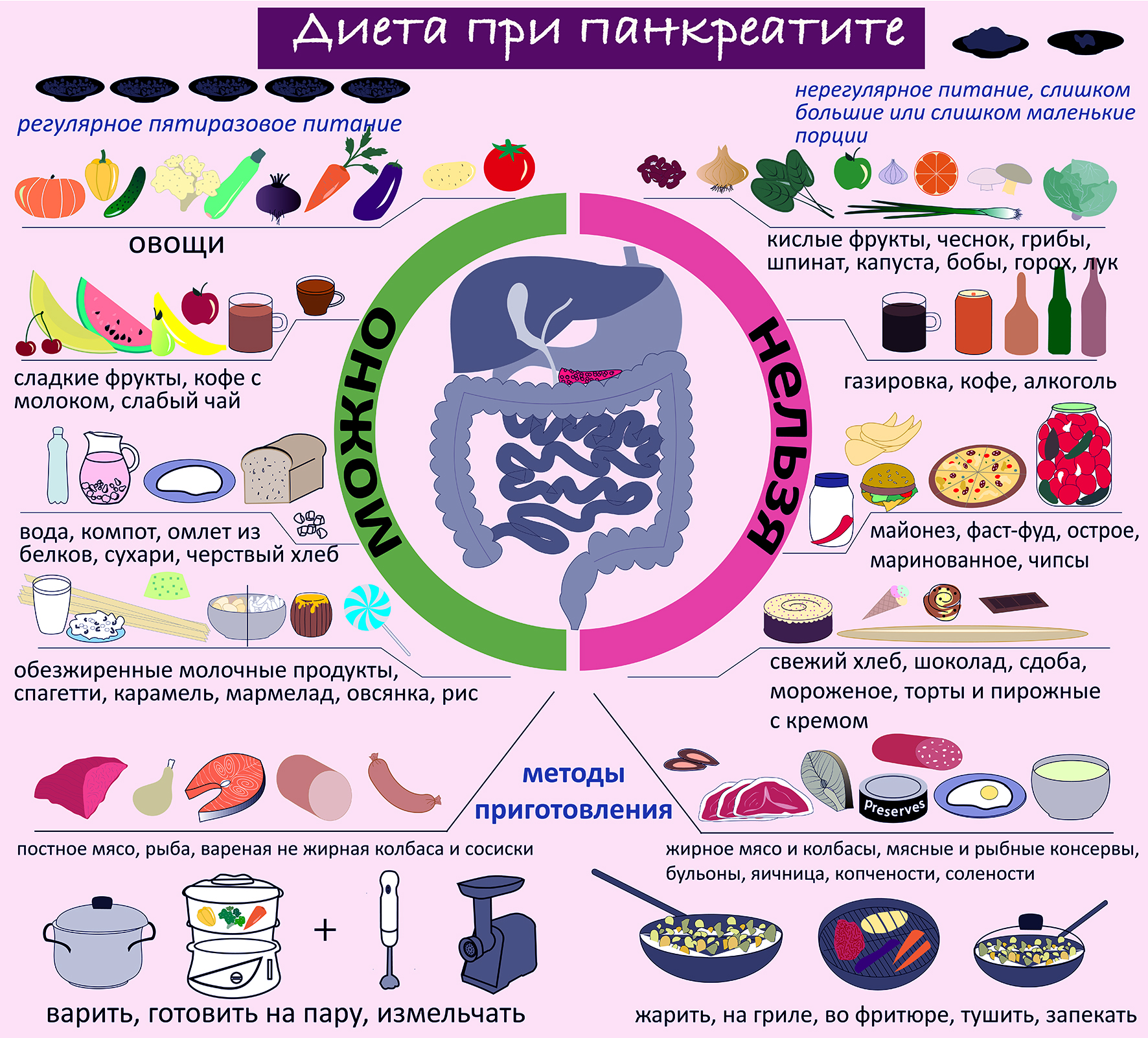
Разрешенные и запрещенные продукты при диете №5
Ниже предлагаем Вашему вниманию список продуктов, которые запрещены и разрешены при соблюдении диеты.
Соки: тыквенные, шиповниковые, абрикосовые, морковные.
Другие напитки: чай, простая и минеральная негазированная вода
Диета при панкреатите: меню на каждый день
При воспалении поджелудочной железы диета предполагает 5-разовое дробное питание. Ежедневное меню можно составлять на основе следующих блюд:
- Завтрак: овсяная или рисовая каша на воде, чай (можно с медом), несоленый сыр или творог с вареньем;
- Второй завтрак: морковный сок, печеные яблоки или груши без кожуры, простокваша;
- Обед: овощной или куриный бульон, молочный суп с мясным пюре, суп с овощами и крупой, фруктовый кисель, рулет из говядины;
- Полдник: омлет из белка, некрепкий чай, фруктовый кисель, компот из сухофруктов, несдобное и галетное печенье, творожный пудинг;
- Ужин: овощной салат, овощное пюре, тушеный кролик, котлеты из судака, филе индейки, цветная капуста на пару, чай или компот из сухофруктов.
Непосредственно перед сном можно выпить стакан кефира или простокваши.
Врач-гастроэнтеролог расписывает индивидуальное меню при панкреатите с учетом характера протекания болезни, противопоказаний и вкусовых предпочтений пациента.
Общие правила лечебного питания
При воспалении поджелудочной железы нужно соблюдать следующие правила питания:
- Продукты должны быть только запеченными или отварными (рыбу можно готовить на пару), жареные блюда запрещены больным панкреатитом;
- Блюда имеют комнатную температуру — слишком холодная и горячая пища противопоказана при заболеваниях ЖКТ;
- Каши готовятся только на воде, супы — на овощных отварах;
- Овощи необходимо тщательно измельчать;
- Допускается употребление только черствого хлеба, чтобы не вызвать вздутие кишечника из-за содержания дрожжей в продукте.
Если человек здоров и счастлив, нет повода вспоминать, что в его организме функционирует очень важный орган – поджелудочная железа. Она расположена позади желудка, тесно примыкая к двенадцатиперстной кишке, между ними и позвоночником, поперечно на уровне тел I—II поясничных позвонков. Поджелудочная железа взрослого человека имеет длину 14—22 см, ширину 3—9 см, толщину 2—3 см, при массе около 70—80 г. Почему же эта железа так запрятана в организме?!
Поджелудочная железа — важнейший участник пищеварительного процесса, она секретирует основные ферменты для переваривания жиров, белков и углеводов: панкреатическую липазу, амилазу, трипсин и химотрипсин. Основной панкреатический секрет — протоковых клеток – содержит ионы бикарбоната, участвующие в нейтрализации кислого желудочного содержимого. В главный выводной проток, открывающийся в двенадцатиперстную кишку, поступает секрет поджелудочной железы, накапливающийся в междольковых протоках. Ферменты выделяются в неактивной форме, это препятствует энзимному повреждению поджелудочной железы, что может наблюдаться при панкреатите. В ответ на секрецию панкреатического сока, клетками желудка и двенадцатиперстной кишки, продуцируются активные вещества – гормональной природы — гастрин, холецистокинин и секретин, что обеспечивает гормональную регуляцию экзокринной функции поджелудочной железы.
Островковые клетки – островки Лангерганса, расположенные между дольками, функционируют, как железы внутренней секреции, секретируя непосредственно в кровоток глюкагон и инсулин — гормоны, регулирующие углеводный обмен веществ. Глюкагон повышает, а инсулин понижает уровень глюкозы в крови.
Причины развития панкреатита: частое употребление острой, жареной, жирной пищи, переедание, злоупотребление спиртных напитков, нервно-психические перевозбуждения, перенесенные вирусные инфекции и интоксикации.
Самым главным симптомом панкреатита являются жгучие боли в верхних отделах живота, в левом подреберье, иногда с иррадиацией в область сердца, в позвоночник, которые могут продолжаться от нескольких часов до нескольких суток.
Приступы, характеризуются сильными болями, потерей аппетита, слабостью, отрыжкой, метеоризмом, урчанием в животе. Часто присоединяются тошнота, рвота, может быть снижение температуры, дрожь в теле. Длительно сохраняется диарея, даже при соблюдении правильного питания. Кашицеобразный стул с непереваренными частичками пищи, может иметь пенистую консистенцию с неприятным запахом. Больной может очень резко потерять в весе. Данный вид панкреатита в ряде случаев приводит к развитию сахарного диабета.
Лечение чаще всего острого панкреатита в стационаре, т.к. при выраженном болевом синдроме может развиться потеря сознания или шоковое состояние. Хронический панкреатит требует длительного комплексного лечения и наблюдения врача.
Диета при панкреатите
После острого приступа или обострения хронического панкреатита, первые 3-4 дня — необходимо строгое соблюдение полного голода, можно употреблять только минеральную воду без газа. Диетическое питание начинается не раньше, чем с четвертого дня. В лечебных учреждениях назначают, по общей, принятой методике диетическое питание при панкреатите – диету № 5.
В основе диеты:
Масло добавляют в холодном виде, не допуская его термической обработки, обжарки, т.к., образуются вещества, вредные для поджелудочной железы и желчного пузыря. Необходимо исключить потребление продуктов после обжаривания, приготовления на гриле, копчения, смоления;
- диетическое питание должно сопровождаться обильным питьем. Воспаление поджелудочной железы сопровождается водно-электролитными нарушениями, большими потерями воды в организме.
Разрешено употреблять в питание:
- овощи (отварные, приготовленные на пару или тушеные) – кабачки, морковь, тыква;
- из супов: только овощные (кроме щей, борща — не использовать белокочанную капусту, лук, чеснок); при отсутствии обострения можно — супы на вторичном мясном бульоне;
- постное мясо, птицу или рыбу (отварные или приготовленные на пару);
- отварная лапша или вермишель;
- каши (сваренные на воде) – из овсянки, риса, гречки, кроме пшенной;
- омлет, творожные запеканки (паровые);
- из напитков, можно: чай некрепкий, компот, кисель.
Продукты, запрещенные к потреблению:
- все кислые, острые и жирные блюда;
- консервированные продукты и соленья;
- острые специи и приправы;
- жирные мясные бульоны;
- мясные субпродукты (колбаса, сосиски, сардельки и т.д.), копчености;
- жирная рыба (сом, палтус, семга, карп, кефаль), икра;
- бараний и свиной жиры;
- йогурты, глазированные сырки и жирная сметана;
- из овощей: репа, редис, шпинат, редька, щавель.
- из фруктов: цитрусовые и кислые;
- ржаной хлеб, пирожные, торты, карамель, шоколад и шоколадные конфеты;
- картошка фри, чизбургеры, хот-доги, чипсы, кириешки, орешки, др. т.п.
- из напитков: крепкий чай, какао, кофе, квас, газированные напитки;
- любые спиртные напитки, включая слабоалкогольные коктейли.
- из напитков: крепкий чай, какао, кофе, квас, газированные напитки;
- любые спиртные напитки, включая слабоалкогольные коктейли.
После обострения заболевания рекомендуется соблюдать диету не менее 8 — 9 месяцев. А далее правильное питание всю жизнь. Диета при хроническом панкреатите – это определенная культура питания, которая надолго входит в жизнь человека. Потому что даже небольшие отступления от привычного питания могут дать дополнительную нагрузку на функцию поджелудочной железы и вызвать приступы панкреатита.
Помочь и улучшить процессы пищеварения могут продукты жизнедеятельности полезных бактерий, их бактериальные ферменты. Длительно можно принимать, для улучшения усвоения питательных веществ и уменьшения нагрузки на поджелудочную железу, функциональное питание – Гармонию жизни. Продукт содержит живые лакто— бифидобактерии, продукты их жизнедеятельности с питательными, защитными механизмами действия на слизистые, пектин, уменьшающий бродильные процессы, газообразование, а главное нет белков коровьего молока и молочного сахара, что противопоказано при нарушении функции поджелудочной железы.
Соблюдение диетических рекомендаций – это важнейшее лечебное мероприятие, доступное и полностью зависящее от желания и воли каждого, в том нуждающегося.
Читайте также:

