Масло зародышей кукурузы холодный отжим полезные свойства
Добавил пользователь Alex Обновлено: 21.09.2024
Повышенный уровень холестерина в крови является фактором риска атеросклероза.
Это жироподобное вещество необходимо для образования ферментов, гормонов и прочего. Однако при нарушении его обмена и высоком его уровне в крови развиваются необратимые изменения в стенке сосудов — атеросклероз, опасный своими осложнениями (инфаркт, инсульт, нарушение кровоснабжения различных органов).
Для уменьшения уровня холестерина разработано лечебное питание. Диета для снижения уровня холестерина в крови может применяться при лечении и для профилактики заболеваний — она подходит для людей, которые следят за своим здоровьем. Ее целью является улучшение липидного обмена и снижение веса. Главный принцип этого питания — уменьшение животного жира, который мы получаем из мяса, жирных молочных продуктов, и простых углеводов. Преобладать в рационе должны полиненасыщенные жиры (их источником являются растительные масла и орехи), клетчатка и сложные углеводы (их мы получаем из овощей, зерновых, отрубей). Именно большое количество клетчатки способствует удалению избытка холестерина из ЖКТ. Содержание белков в этом лечебном питании находится в пределах нормы, и получать их можно за счет употребления разнообразных бобовых и нежирных сортов мяса.
Количество хлеба не более 200 г в день, разрешено также употребление диетических хлебцев с отрубями. Ограничены соль и количество потребляемой жидкости до 1,2 л. Блюда нужно готовить без соли, но разрешено подсаливать на столе готовую пищу. Овощи едят в сыром виде или тушат, а мясо и рыбу лучше отваривать (запекать) для уменьшения жиров в рационе. Важным считается употребление за ужином большого количества овощей. Суточная калорийность — 1400-1500 ккал.
Основные принципы питания при повышенном холестерине в крови:
- Зерновые, овощи и фрукты, содержащие сложные углеводы и большое количество клетчатки, должны составлять около 60% рациона. Овощей нужно съедать ежедневно 400 г (треть в свежем виде) и 200 г зерновых продуктов.
- Преобладание в рационе растительных масел.
- Умеренное употребление разрешенных молочных продуктов.
- Питание при высоком холестерине в крови предусматривает включение рыбы, куриного мяса и индейки, которые являются продуктами выбора, а постная говядина в рационе должна занимать второе место.
- Количество соли минимальное.
- 2-3 яйца в неделю (белок не ограничивается).
- Не допускать ощущения голода (вовремя устраивать перекусы фруктами).
Диета при повышенном холестерине у женщин ничем не отличатся от таковой для мужчин и общие принципы питания сохраняются. Общий холестерин у женщин и мужчин должен быть не более 5,2 ммоль/л, показатель 6,19 ммоль/л уже считается значительно повышенным. ЛПВП у женщин должны быть не менее 0,9 ммоль/л и до 1,9 ммоль/л, у мужчин этот показатель отличается — от 0,7 до 1,7 ммоль/л.
Питание при повышенном холестерине у женщин должно по максимуму содержать продукты растительного происхождения, богатые фитостеринами, которые контролируют и снижают уровень плохого холестерина:
- зародыши пшеницы;
- семена кунжута;
- семена подсолнечника;
- семя льна;
- оливковое масло;
- масло виноградных косточек;
- авокадо.
Не менее полезны овощи и фрукты, содержащие пектин: яблоки, цитрусовые, свекла, арбузы и натуральные овощные соки. Помните, что все фрукты и овощи фиолетового и красного цвета содержат полифенолы, которые стимулируют выработку хорошего холестерина: черника, клубника, малина, клюква, сок клюквы черноплодная рябина, брусника, гранат, фиолетовый и красный виноград, сливы, баклажаны. Полезны также зеленые листовые салаты и овощи: капуста, салат, шпинат, щавель, артишок и доступные всем петрушка, укроп и зеленый лук.
Нужно обязательно включать в рацион бобовые, которые за счет большого содержания клетчатки будут выводить из кишечника вредный холестерин. По содержанию же белка они могут заменить мясо.
Женщинам в возрасте полезно употреблять продукты из сои, содержащие фитоэстрогены. Не забывайте о правильной кулинарной обработке мяса и рыбы — минимум жира при приготовлении — лучше всего запекание в духовке, в горшочках или на пару.
Учитывая тягу женщин к сладостям, очень трудно будет отказаться от сладких кремовых изделий, шоколада и конфет, сдобной выпечки, печенья, вафель и ограничить себя в сахаре. Но это сделать необходимо. Жирное мясо тоже должно исчезнуть с рациона, придется отказаться от переработанного мяса (колбасы, буженина). Под запретом свинина, сало и шпик. Не забывайте о необходимости физической нагрузки. Все это принесет только пользу — нормализуются анализы, снизится вес, и вы будете чествовать себя привлекательной.
Часто высокий холестерин отмечается при заболеваниях внутренних органов и эндокринной системы: нефрит, гипотиреоз, ожирение, сахарный диабет. Такая сочетанная патология требует особого подхода к питанию и более серьезного лечения. В каждом случае вопрос решается индивидуально и лечебное питание назначается по основному заболеванию. Например, какая диета показана при повышенном холестерине на фоне заболеваний почек? В данном случае нужно соблюдать Стол №7 и его разновидности. Диета 7 назначается при хронических заболеваниях почек и помимо ограничения соли, количества выпиваемой жидкости, предусматривает исключение продуктов, богатых холестерином (почки, печень, желток яиц, мозги).
Показания
Показана при наличии:
- повышенного уровня холестерина;
- избыточного веса;
- повышенного артериального давления;
- сахарного диабета;
- заболеваний инфаркт миокарда и мозговой инсульт.
Разрешенные продукты
Правильное питание при повышенном холестерине должно стать нормой жизни. Какое оно должно быть? Прежде всего, нужно исключить мясные бульоны — готовьте вегетарианские супы, если это трудно и непривычно для вас, то можно использовать для первых блюд некрепкий вторичный бульон и тщательно снимать жир. Картофель используйте в минимальном количестве и лучше готовить сборные овощные супы, щи и борщ.
Капуста при повышенном холестерине Мясо и птицу нужно брать нежирных видов, недопустимо кожу птицы, жир с мяса дополнительно срезать. Поскольку диета предусматривает ограничение жиров, то мясо нужно отваривать или запекать без добавления сметаны, майонеза и любого жира. На гарнир употребляйте овощи, а не каши. Их лучше готовить на завтрак (овсяная, гречневая и коричневый рис).
Снизить уровень холестерина помогут капуста (все виды), морковь, кабачки, тыква, баклажаны, или салаты из свежих овощей и зеленого горошка. Общее количество овощей, съедаемых в день — не менее 400г.
Растительные масла первого отжима используйте для заправки готовых блюд. Полезно в этом плане льняное масло, лидер по содержанию жирных кислот омега-3, регулирующих выработку полезных липидов.
Понижения уровня холестерина можно добиться введением в рацион блюд из морской нежирной рыбы, а употребление мяса (курицы) все же следует ограничить до 1 раза в неделю. Из рыбы стоит выбрать диетические сорта: хек, пикша, путассу, навага, минтай, сайда.
Хлеб разрешен ржаной, из зерновой муки и с отрубями. Можно для перекусов и к первым блюдам использовать без дрожжевые хлебцы (с отрубями, с семенами льна). Молоко и кисломолочные продукты разрешаются только пониженной жирности и в ограниченном количестве. Разрешаются зеленый чай и некрепкий кофе с молоком и без сахара, овощные соки и фруктовые без сахара.
Таблица разрешенных продуктов
Овощи и зелень
Фрукты
Ягоды
Орехи и сухофрукты
Крупы и каши
Сырье и приправы
Молочные продукты
Сыры и творог
Мясные продукты
Птица
Яйца
Рыба и морепродукты
Масла и жиры
Напитки безалкогольные
* данные указаны на 100 г продукта
Полностью или частично ограниченные продукты
Исключаются: свинина, кулинарные жиры, рафинированное растительное масло, маргарин, сливочное масло, мясо утки и гуся, субпродукты (почки, мозги, печень), колбасы и копчености. Под запретом жирные сорта рыбы, икра рыб (содержит большое количество холестерина) раки, креветки, крабы и любые рыбные консервы, в том числе печень трески.
Нельзя употреблять изделия из слоеного и сдобного и теста, высоко экстрактивные мясные, рыбные, а также грибные бульоны. Не допускаются в рационе сливки, жирный творог и сметана. Запрет на употребление шоколада, жирного мороженого, изделий с кремом и продуктов с пальмовым и кокосовым маслом. Из соусов нельзя употреблять майонез и кетчуп.
- говядину (1-2 раза в неделю);
- красную рыбу;
- желтки яиц;
- картофель;
- жирные сыры;
- орехи;
- гречневую крупу;
- мёд.
Таблица запрещенных продуктов
Фрукты
Орехи и сухофрукты
Крупы и каши
Мука и макаронные изделия
Хлебобулочные изделия
Кондитерские изделия
Мороженое
Торты
Шоколад
Сырье и приправы
Молочные продукты
Сыры и творог
Мясные продукты
Колбасные изделия
Рыба и морепродукты
Масла и жиры
Напитки безалкогольные
*данные указаны на 100 г продукта
Меню (Режим питания)
Меню диеты от холестерина рассчитано на 5 разовый прием пищи. Поскольку нельзя допускать чувства голода в течение дня или вечером разрешается съесть яблоко, грейпфрут, морковь или выпить кисломолочный продукт. Примерное меню на несколько дней может выглядеть так:
Первый вариант
Второй вариант
Третий вариант
Ниже приводится таблица продуктов с низким содержанием холестерина, из которых можно составить рацион.
Противопоказания
Беременным и кормящим женщинам, подросткам, больным сахарным диабетом (инсулинозависимым) не рекомендуется данное питание.
Чистка сосудов — что это?
Почему закупориваются сосуды?
Сосуды закупориваются по разным причинам, но чаще всего это происходит из-за холестериновых бляшек и отложения солей кальция (кальциноз). Механизм формирования таких закупорок сложнее, чем кажется, и он стоит за нашими бытовыми привычками — даже самыми безобидными на первый взгляд. Например, когда мы едим сильно соленую пищу, происходит сгущение крови и задержка жидкости — артериальное давление увеличивается. Когда мы испытываем стресс, вырабатываются гормоны адреналин и норадреналин — происходит сужение ключевых сосудов, а давление увеличивается, поскольку количество крови, которое необходимо протолкнуть сердцу, остается неизменным. В В обычном здоровом состоянии сосуды справляются с такими нагрузками, но со временем могут начаться серьезные проблемы, и это не только гипертоническая болезнь.
Причины атеросклероза
Таким образом, важно не просто правильно питаться, но и поддерживать функциональное состояние сердечно-сосудистой системы.
Хороший и плохой холестерин
Существует несколько видов липопротеидов (холестеринов). Плохими считаются липопротеиды низкой плотности (ЛПНП), но есть еще и хороший — липопротеиды высокой плотности (ЛПВП). Последний работает почти как антагонист плохого холестерина, позволяет контролировать липидный обмен — помогает в транспортировке веществ и детоксикации организма от плохого холестерина. Ниже мы расскажем, как поддерживать правильный баланс ЛПНП — ЛПВП и на что еще необходимо обратить внимание.
Профилактика атеросклероза сосудов
Избегайте продуктов с высоким уровнем холестерина
Ограничьте в рационе продукты животного происхождения с высоким содержанием холестерина: сало, жирное мясо, субпродукты, жирные молочные продукты и цельное молоко, яичный желток. Это не значит, что нужно совсем отказаться от белков и жиров животного происхождения. В меню должны преобладать овощи и фрукты, сложные углеводы и злаковые волокна, особенно клетчатка. Важно контролировать уровень сахара и не злоупотреблять сладким и мучным — шоколадные батончики и снеки лучше заменить на сладости из сухофруктов и орехи, и организм скажет вам спасибо.
Способ приготовления блюд тоже играет важную роль — прежде чем положить мясо или яичницу в масло на раскаленную шипящую сковородку, подумайте, возможно его лучше приготовить на пару? Нельзя? Хорошо, но для жарки лучше используйте растительные масла, например, оливковое.
Против жира и холестерина борются и цитрусовые, в частности вещество пектин, выделяемое из грейпфрута. Пектин - это растворимая клетчатка, которая содержится только в самих плодах цитрусовых, но отсутствует в соке.
Мы получаем холестерин из 2 основных источников. Большую часть холестерина (около 1 г в день) производит наша печень — и этого достаточно. Другую часть мы получаем непосредственно из пищи.
Занимайтесь спортом — тренируйте сердце и сосуды
Даже после перенесенного стентирования / шунтирования можно заниматься спортом и даже бегать марафон. Однако таким пациентам сначала довольно продолжительное время нужно принимать препараты и наблюдаться у врача. Пациентам с сердечно-сосудистыми заболеваниями необходимо рассчитать допустимый уровень физической нагрузки и подобрать ее оптимальный вариант. Для этого существует велоэргометрия, которая позволяет снять нагрузочные пробы на аппарате, похожем на велосипед со специальными датчиками.
Проверьте свой уровень холестерина
Раз в год рекомендовано сдавать специальный анализ крови — липидограмму, чтобы посмотреть, есть ли повышение уровня общего холестерина или его фракций. Таким образом возможно своевременно понять, все ли хорошо с липидным обменом или необходима его медикаментозная коррекция.
Первичная профилактика атеросклероза закупорки сосудов также предполагает посещение кабинета терапевта или кардиолога 1 раз в год, даже если нет жалоб.
Вылечите пародонтоз, контролируйте уровень сахара и массу тела
В нашем организме все взаимосвязано. Доказано, что пациенты с пародонтозом, как пациенты с сахарным диабетом и избыточным весом, более предрасположены к атеросклерозу.
Измеряйте артериальное давление
Абсолютной нормой артериального давления взрослого человека считается показатель 120/80 мм ртутного столба, но в зависимости от индивидуальных особенностей организма возможны отклонения.
Контролируйте уровень кальция и баланс питательных веществ в организме
Ежедневно рекомендовано дополнительно принимать Омега-3 — в организме эти полезные жирные кислоты самостоятельно не синтезируется — и нужно есть очень много морепродуктов и салаты заправлять только льняным маслом, чтобы этот дефицит восполнить. Полиненасыщенные жирные кислоты Омега 3 — основа не только для крепких и чистых сосудов, но даже строительный материал для мозга. Среднестатистическому взрослому человеку в сутки рекомендовано 250 мг Омега 3 в течение всей жизни.
Витамин К3 препятствует тому, чтобы кальций вымывался из костей и осаждался на стенке сосудов. Больше всего К₂ содержится в продуктах ферментации: сыре и кисломолочных продуктах.
Также для сосудов крайне важны Витамин D и С, коэнзим Q10.
Соблюдайте питьевой режим, откажитесь от вредных привычек и высыпайтесь
Пейте чистую отфильтрованную воду в течение дня — около 1,5 л.
Допустимая норма алкоголя в день, которая еще не вредит вашему сердцу и сосудам — 1 бокал красного вина хорошего качества, от курения лучше совсем отказаться.
Извлечь максимальную пользу от сна можно в том случае, если вы спите все 7-8 часов в комфортной обстановке, без света и гаджетов, а просыпаетесь только по будильнику или без него.
Женщинам и мужчинам старше 40 лет
Пациентам старшей возрастной группы следует быть особенно внимательными к состоянию сердечно-сосудистой системы и первичной профилактике атеросклероза. По статистике, мужчины более подвержены этому заболеванию, и важную роль в этом играют гормоны.
В репродуктивный период в яичниках женщины вырабатываются половые эстрогены, которые регулируют содержание жиров в крови и препятствуют отложению холестерина на стенках сосудов, то есть защищают организм женщины от атеросклероза.
Во время менопаузы происходит угасание функции яичников, они перестают продуцировать эстроген, его содержание в крови резко падает. Это приводит к тому, что сердечно-сосудистые заболевания у женщин после менопаузы появляются в 5 раз чаще, чем до неё.
Поэтому в этом возрасте рекомендовано обратиться к гинекологу-эндокринологу, который может назначить менопаузальную гормональную терапию, если это необходимо. МГТ может не просто улучшить качество жизни и продлить ее, но и сохранить красоту изнутри.
Врачи центра кардиологии клиники Пирогова оказывают квалифицированную помощь пациентам, в вопросах лечения атеросклероза, профилактической диагностики, а также восстановления после стентирования, шунтирования, перенесенного инфаркта.
Записаться на прием к кардиологу или непосредственно к доктору Котельниковой Анне Николаевне можно через наш сайт.
Эффективное лечение эректильной дисфункции в клинике Dr. AkNer. Опытный андролог, сексопатолог и уролог со стажем более 40 лет. Новейшие методы терапии.

Лечение эректильной дисфункции: честно об очень деликатной проблеме
Даже полностью здоровые мужчины могут сталкиваться с проблемами с эрекцией, причем по самым разным причинам. Чаще всего в таких случаях имеет место эректильная дисфункция. Нередко ее еще называют импотенцией, но с точки зрения медицины это немного разные проблемы.
Эректильная дисфункция у мужчин проявляется в виде снижения качества и продолжительности эрекции, а также трудностях, которые появляются перед ее возникновение. Это более широкое понятие, нежели импотенция, означающая невозможность совершить половой акт, т. е. полное отсутствие эрекции. В связи с этим лечение эректильной дисфункции и импотенции может отличаться. Все зависит от причины проблемы и того, насколько она запущена, поэтому здесь важно вовремя обратиться к врачу.
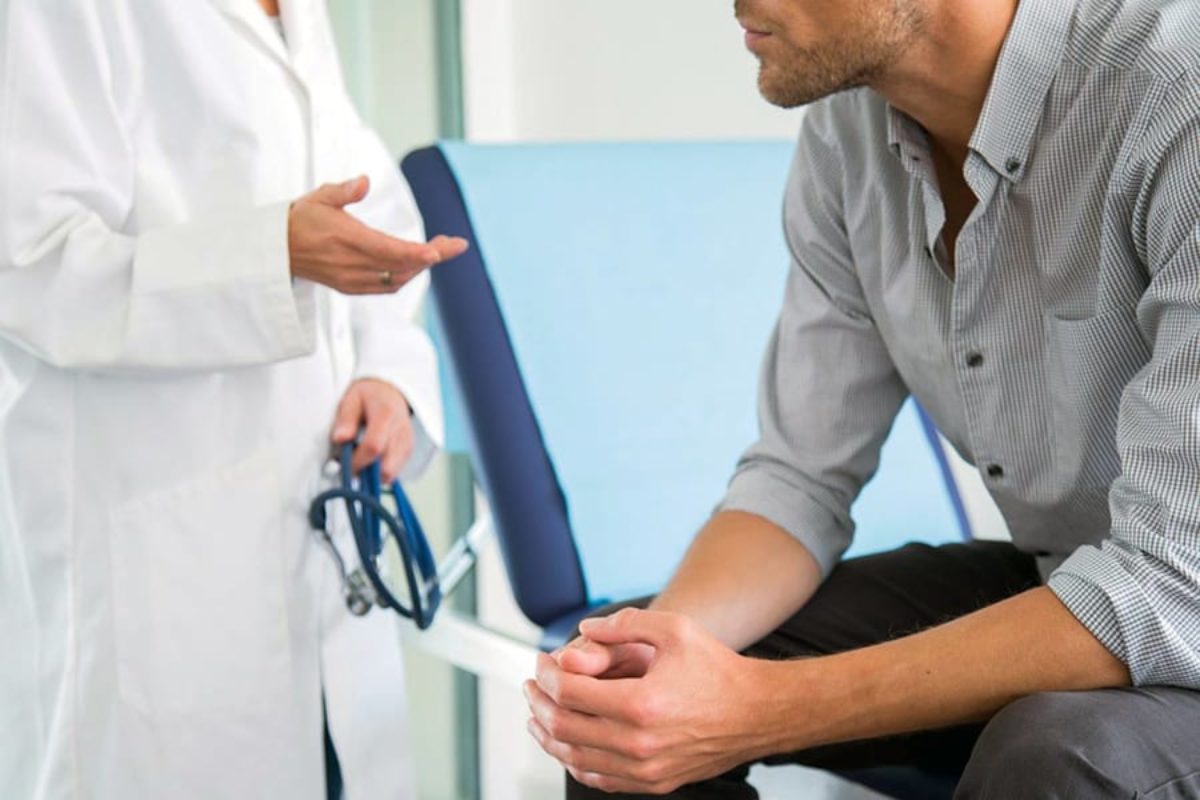
Что такое эректильная дисфункция
Эректильной дисфункцией называют состояние, при котором в течение более 3 месяцев мужчине не удается достичь или поддерживать эрекцию полового члена, необходимую для совершения полового акта.
Эрекцией, в свою очередь, называется увеличение полового члена вследствие наполнения его тканей кровью во время возбуждения. Импотенция — это отсутствие эрекции, крайняя степень эректильной дисфункции, при которой половой акт невозможен ни при каких условиях.
Почему может возникать эректильная дисфункция
Все существующие причины импотенции у мужчин делятся на следующие группы:
- Органические. Связаны с состоянием организма, когда для эрекции есть какое-либо физиологическое препятствие. Риск импотенции повышают курение и злоупотребление алкоголем.
- Психогенные. Проблемы с эрекцией обусловлены психологическим состоянием мужчины: сильными переживаниями, стрессом, депрессией, проблемами в отношении с сексуальным партнером.
- Смешанные. Здесь на мужчину влияют как органические, так и психогенные факторы.
Во многих случаях причиной эректильной дисфункции становятся проблемы с сосудами, связанные с возрастными изменениями их стенок. К примеру, при поражении сосудов холестериновыми бляшками появляются препятствия для нормального тока крови, поэтому она не может наполнить кавернозные тела полового члена. Поэтому так важно вовремя посетить врача, поскольку проблемы с сосудами повышают риск инсульта и инфаркта.
Среди сосудистых проблем к эректильной дисфункции и импотенции могут приводить:
- атеросклероз;
- травмы живота и таза, повреждающие сосуды, питающие половой член;
- сахарный диабет;
- гипертония.
Какими симптомами проявляется
Выраженность симптомов эректильной дисфункции может варьироваться от незначительных проявлений до серьезных расстройств. Характерные признаки:
- уменьшение или исчезновение спонтанных эрекций;
- снижение способности к повторным половым актам в течение суток;
- уменьшение числа полноценных половых актов с эякуляцией;
- невозможность вызвать эрекцию при мастурбации;
- необходимость дополнительной эротической стимуляции;
- недостаточная интенсивность эрекции.
Из-за проблем в половой сфере мужчина становится раздражительным и нервозным. У него может развиться депрессия, ухудшиться настроение.
Основным симптомом импотенции у мужчин выступает полное отсутствие эрекции. Еще к признакам можно отнести эякуляцию раньше времени, длительное семяизвержение и ослабленную эрекцию.
Виды эректильной дисфункции
В зависимости причины возникновения выделяют следующие виды импотенции:
- Эндокринная. Связана с недостатком гормона тестостерона.
- Анатомически обусловленная. Возникает из-за искривления полового члена, его частичного или полного удаления, болезненности из-за грыжи в мошонке.
- Нейрогенная. Развивается на фоне заболеваний нервной системы, к примеру, нейропатии или склероза.
- Сосудистая. Объясняется проблемами с сосудами, которые ведут к нарушению кровоснабжения полового члена и невозможности достичь эрекции.
Можно ли вылечить эректильную дисфункцию
Лечение импотенции у мужчин проводится комплексно и обязательно с учетом причины. Для диагностики необходимо обратиться к врачу — сексопатологу. Он проведет осмотр половых органов, задаст интересующие вопросы относительно характера и частоты эрекции, а также назначит нужные обследования: дуплексное УЗИ и компьютерную томографию полового члена, реографию и пр.

Лечение сосудистой импотенции проводится с помощью препаратов, расширяющих сосудов. При недостатке тестостерона назначаются соответствующие заместительные медикаменты. Хороший эффект в лечении эректильной дисфункции пожилых мужчин показывают препараты-ингибиторы фосфодиэстеразы 5-го типа. Они способствуют эрекции, но не влияют на природу возникновения проблемы.
В дополнение к медикаментозному лечению используются:
- психотерапия;
- вакуум-терапия;
- массаж;
- ЛФК.
В клинике Dr. AkNer практикуются наиболее современные и эффективные методы лечения. Здесь мужчинам оказывает помощь уролог, андролог и сексопатолог с опытом более 40 лет. После лечения в клинике 99% мужчин полностью восстановили половую функцию, поэтому и вы можете доверить нам свою деликатную проблему.

Задать вопрос или записаться на прием
Введите свое имя и номер телефона. Специалисты Клиники Dr. AkNer свяжутся с Вами, проконсультируют Вас по интересующим вопросам и запишут на прием в клинику в удобное для вас время.

У пальмового масла плохая репутация, о рапсовом и кукурузном мало знают родители. Какое влияние эти и другие масла оказывают на здоровье грудничков? Растительный жир в детской смеси — хорошо это или плохо? Давайте узнаем, стоит ли включать растительные масла в рацион малышей и можно ли найти детское питание без их добавления. Ниже — самые последние медицинские данные по этим вопросам, подкрепленные опытом врача-педиатра первой категории Екатерины Борисовны Булавиной.
— Екатерина Борисовна, существует ли детское питание без растительных масел или же их добавляют во все смеси и каши?
— Дело в том, что адаптированные молочные смеси по своему составу должны всячески стремиться к грудному молочному питанию. В 100 г материнского молочка — около 4 г жиров, представленных как насыщенными, так и полиненасыщенными жирными кислотами. Молочный жир как компонент смеси в основном представлен насыщенными жирными кислотами. Поэтому для обогащения смеси именно полиненасыщенными жирными кислотами применяются растительные масла. Обойтись без них невозможно: ненасыщенные жиры необходимы для укрепления иммунной и нервной систем, они входят в состав всех клеточных мембран, служат источниками жирорастворимых витаминов. Нехватка этих жиров может негативно повлиять как на физическое, так и на умственное развитие ребенка.
Помимо адаптированных смесей, растительные масла используются в производстве каш для детского питания. Их наличие обусловлено технологией производства. В роли молочной основы каши может выступать сухое цельное молоко, все компоненты и полезные свойства которого сохранены в первозданном виде. В другом варианте основой является сухое обезжиренное молоко: в этом случае производители добавляют растительный жир. Благодаря такой комбинации каши также обогащаются необходимыми полиненасыщенными жирными кислотами.
— Какие виды масел чаще встречаются в питании для младенцев?
— Пальмовое масло в детском питании: чем полезно и чем опасно оно для детского организма?
— Как я уже говорила, жировой компонент грудного молока практически на четверть представлен пальмитиновой кислотой. В организме она играет очень важную роль, в частности:
- выступает источником энергии, необходимой для жизнедеятельности;
- является предшественником в синтезе других жирных кислот (стеариновой, пальмитолеиновой и олеиновой);
- способна образовывать мицеллы, которые при участии желчных кислот присоединяют жирорастворимые витамины (Д, А, Е, К), формируя хиломикроны — транспортную форму витаминов;
- участвует в метаболизме кальция совместно с гормонами паращитовидной (паратгормон) и щитовидной (кальцитонин) желез.

Однако пальмитиновая кислота различается по химической структуре:
в материнском молоке
около 70 % пальмитиновой кислоты находится в центральной (β) позиции, при этом она отлично усваивается пищеварительной системой ребенка.
в пальмовом масле
около 91 % пальмитиновой кислоты находится в боковой (α) позиции. В кишечнике она создает нерастворимые соединения с кальцием, которые выводятся из организма, формируя более густой стул.
Чем опасно пальмовое масло в детских смесях
Дети, получающие молочную смесь с пальмовым маслом, нередко страдают проблемами с пищеварением и частично теряют кальций, необходимый для роста и формирования костей.
Детское питание МАМАКО ® — это детское питание без пальмового масла, которое способствует правильному пищеварению и мягкому стулу у малышей.
— Екатерина Борисовна, вредно ли детское питание с бетаполом — структурно модифицированным пальмовым маслом?
— Бетапол — жировой компонент из смеси триглицеридов растительного происхождения, в котором 54 % пальмитиновой кислоты находится в центральном положении. Это химически модифицированная структура. За счет этого такой компонент смеси приближен к структуре пальмитиновой кислоты грудного молока. Использование бетапола в качестве компонента адаптированной смеси не вредно, но цена такого продукта несопоставимо выше. Натуральным поставщиком легко усвояемой пальмитиновой кислоты является жир козьего молока.
— Рапсовое масло в детском питании — еще один спорный элемент. В чем его польза и вред и безопасно ли для младенцев низкоэруковое рапсовое масло в детском питании?
— Рапс — пример работы селекционеров, совершенно новый вид растения, полученный путем скрещивания капусты и сурепицы.
По сравнению с другими маслами в составе рапсового содержится большее количество альфа-линолевой кислоты (в рапсовом масле — 11 %, в соевом масле — 8 %). Она просто незаменима для полноценного развития маленького организма:
- стимулирует регенерационные процессы в тканях;
- увлажняет и питает нежную кожу младенца;
- способствует укреплению иммунитета;
- служит источником жирорастворимых витаминов A, D, E, K;
- содержит важные микроэлементы — кальций, фосфор, медь, цинк, а также Омега-3 и Омега-6 жирные кислоты.
Однако следует помнить, что рапс — это все же генно-модифицированный продукт. И в научном мире до сих пор ведутся споры о безопасности употребления таких продуктов, особенно детьми. Ранее рапсовое масло запрещалось включать в состав питания для детей. Опасность представляло высокое содержание эруковой кислоты, употребление которой негативно сказывается на развитии репродуктивной системы, приводит к проблемам с формированием опорно-двигательного аппарата, замедлению физического развития, провоцирует кардиологические проблемы.
После выведения сорта рапса с пониженным содержанием эруковой кислоты стало возможным безопасное употребление этого вида масла в пищу. К тому же усовершенствованная технология переработки рапсовых семян позволяет удалить из них большую часть вредных веществ, в том числе эруковую кислоту. Но при обработке семян используются достаточно агрессивные вещества (например, гексан — продукт переработки нефти).
Сегодня рапсовое масло разрешено использовать в производстве детского питания, но его содержание не должно превышать 31 % от объема всех жиров в продукте. Именно эта цифра признана безопасной и рекомендована медицинскими специалистами для производства адаптированных молочных смесей. Детские смеси без рапсового масла производит МАМАКО ® .

— Каковы польза и вред кукурузного масла в детском питании?
— Младенцы через масло из семян кукурузы получают, прежде всего, жир в виде пальмитиновой, стеариновой, линолевой, олеиновой, Омега-3 и Омега-6 кислот. Помимо жирных кислот, кукурузное масло особенно богато витамином E. Повышает питательную ценность масла и наличие магния, кальция, цинка, фосфора и других веществ.
Кукурузное масло для детей относительно безвредно, оно редко вызывает аллергические реакции и обычно хорошо усваивается. Но следует помнить, что из-за массового использования гербицидов и пестицидов в сельскохозяйственной практике различных стран существует вероятность, что масло окажется токсичным. А это может негативно отразиться на здоровье печени, почек.
— Екатерина Борисовна, до какого возраста лучше избегать питания с растительным маслом?
— Детское питание с растительными маслами можно включать в рацион с самого рождения. Речь, конечно же, идет об адаптированных молочных смесях, современные формулы которых невозможно представить без обогащения растительными маслами. Это источник важнейших незаменимых жирных кислот, жирорастворимых витаминов, микроэлементов, лютеина и лецитина, без которых не будет полноценного развития малыша.
Если же говорить о прикорме, то согласно национальной программе оптимизации вскармливания ребенок уже с 5 месяцев может получать овощное пюре с добавлением растительного масла в дозе 1/3 — 1/2 чайной ложки.
— Поговорим о мифах. Верно ли, что растительные масла — это дешевые компоненты, и, добавляя их, производители уменьшают себестоимость такого питания, а все заявления о пользе — маркетинговый ход?
Производители же детских молочных формул применяют не одно, а целую комбинацию масел для того, чтобы достичь состава жирового компонента, максимально соответствующего составу женского молока.
— Какой процент растительных масел в детском питании можно считать нормой, а какой — опасным превышением?
— В питании для детей рекомендуемое количество жира — 3—3,8 г на 100 мл. При разработке формулы адаптированной молочной смеси замена молочного жира растительными маслами может производиться полностью или частично.

Содержание жирных кислот от суммарного количества в детском питании должно быть следующим:
- линолевая кислота — не менее 13 % (или более 0,4 г);
- миристиновая и тауриновая кислоты — до 15 %;
- соотношение Омега-3 к Омега-6 — 1:5—1:10.
— Правда ли, что растительные жиры в детских смесях провоцируют развитие ожирения?
— Нет, это совершенно не так. Ожирение — заболевание, в основе которого лежат генетические и средовые факторы. Если мама и папа страдают от ожирения, то вероятность чрезмерного превышения массы тела у ребенка достигает 80 %; если излишки жировых отложений только у мамы — 50 %, а если у одного папы — 38 %.
Одной из основных причин ожирения становится дисбаланс между потребляемым и расходуемым количеством энергии. Ученые уже достаточно давно тщательно рассчитали нормы потребления жиров и других необходимых компонентов для детей различных возрастов. Детские смеси создаются с учетом этих данных, в соответствии с энергетическими потребностями малыша на каждом этапе развития. Поэтому их использование согласно этим рекомендациям не может привести к ожирению.
К чрезмерной прибавке веса у ребенка могут привести:
- перекармливание;
- неправильное разведение заменителя грудного молока;
- неправильное введение прикорма;
- преждевременное и чрезмерное включение в рацион неподходящих продуктов питания — с высоким содержанием насыщенных жиров (фастфуд, колбасные изделия), легкоусвояемых углеводов (выпечка, сладкие десерты), сладких и газированных напитков (сок, чай, лимонад). Особенно если ребенок употребляет мало растительной и белковой пищи, пьет недостаточно воды.
— Как родителям понять, что у ребенка аллергия на какой-то вид масла или его организм нормально не усваивает масло?
— Аллергическую реакцию может вызвать любой продукт, в том числе и определенный вид растительного масла. Однако в период младенчества более значимыми аллергенами считаются белковые продукты.
Пищевая аллергия чаще проявляется изменениями на коже (покраснения, шелушения, мокнутия, зуд), реже — алиментарными нарушениями (колики, вздутие, разжижение стула, патологические включения — слизь, прожилки крови в стуле).
В раннем возрасте достоверно определить причинно-значимый продукт можно только с помощью элиминационной диеты и ведения пищевого дневника. Если малыш получает только адаптированную смесь, ее меняют на лечебную смесь высокой степени гидролиза. При сохранении симптомов и на лечебном питании врач может предположить аллергию не на белковый компонент, а на жировой. Но в моей практике такое не встречалось.
Если масло в рационе присутствует в составе прикорма и с введением этого продукта у ребенка появились те или иные признаки аллергической реакции, изменения характера стула, то следует на некоторое время прекратить давать этот вид масла и проследить за реакцией. В случае улучшения клинической картины стоит провести провокационную пробу — вновь ввести предполагаемый аллерген в рацион. Если признаки аллергии вернулись — значит, роль аллергена доказана и его необходимо исключить из рациона малыша.
— В каких случаях ребенку нельзя давать детское питание с растительными маслами?
— В случаях подтвержденной индивидуальной непереносимости. Но эти случаи достаточно редки. Если же у родителей подтверждена аллергическая реакция на определенный вид масла или на растение, из которого его изготавливают (например, на сою), то ребенку следует с особой осторожностью вводить этот продукт в рацион.
— Как маме определить, есть растительные масла в питании или нет и какие это масла, ведь производители не всегда расшифровывают надписи на упаковке или стараются замаскировать, например, пальмовое масло? На что обращать внимание на этикетке?
*Идеальным питанием для грудного ребенка является молоко матери. ВОЗ рекомендует исключительно грудное вскармливание в первые 6 мес. МАМАКО ® поддерживает данную рекомендацию. Перед введением в рацион малыша новых продуктов проконсультируйтесь со специалистом.
Читайте также:

