Подготовка пациентки к ктг и узи плода алгоритм
Добавил пользователь Валентин П. Обновлено: 19.09.2024
Самым важным периодом для беременной женщины и будущего ребенка является именно период первого триместра. В это время формируется организм малыша. Для того чтобы на ранней стадии выявить возможные отклонения в развитии плода, проводят ультразвуковое исследование. Диагностика УЗИ сопровождается проведением биохимического анализа крови. Наш медицинский центр предлагает пройти обследование в Краснодаре у высококвалифицированных врачей.
Подготовка и проведение процедуры
Ультразвуковое исследование помогает врачам определить наличие беременности у женщины через одну неделю после задержки месячных, то есть на пятой неделе после зачатия. Диагностика проводится в отрезок – от первого дня на десятой неделе и до пятого дня тринадцатой недели. Идеальным вариантом считается середина этого промежутка времени. Врач-гинеколог определяет точную дату проведения диагностики, записаться на прием к нему можно на нашем сайте.
Особенно подготавливаться к проведению данного ультразвукового исследования женщине не надо. Обязательным условием является выпить до одного стакана чистой питьевой негазированной воды. Необходимо для того, чтобы был наполнен мочевой пузырь. Это следует делать в первом триместре протекания беременности. Что касается проведения аналогичной ультразвуковой процедуры в двух последующих триместрах, то прием воды уже необязателен.
Процедура трансвагинальной диагностики не требует особенной подготовки женщины к ней. Такая процедура проводится обычно после 12-недельного периода протекания беременности. При некоторых осложнениях, угрозе выкидыша, такое исследование может быть назначено во втором триместре. За два дня до назначенной даты проведения УЗИ женщине не рекомендуется принимать в пищу продукты, которые усиливают образование газов в организме. Как правило, из рациона должны быть исключены шоколад, жареное, морепродукты. Наши специалисты подскажут, как правильно подготовиться к УЗИ при беременности (I триместр).
Высокую точность исследования обеспечивает использование трансвагинального датчика. В ходе проведения данного исследования беременная укладывается на медицинскую кушетку, ноги женщины должны быть согнуты в коленях. Затем датчик вводится доктором во влагалище пациентки.
Показатели зависят от того срока беременности, на котором проводилось данное исследование. Анализируется расположение плода, структура и положение хориона, а также ряд других показателей. Для нормального течения беременности такие исследования имеют большое значение, на основании анализов врач делает заключение и выводы.

Беременность – это очень ответственный период в жизни женщины. Для благополучных родов и рождения здорового малыша необходимо находиться во время вынашивания ребенка под наблюдением доктора. В процессе этого проводится множество исследований, которые позволяют оценить состояние плода. Безопасным и информативным методом является кардиотокография (КГТ).
Особенности исследования
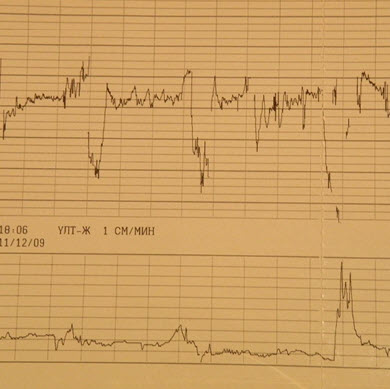
Кардиотокография (КТГ) - это метод, суть которого заключается в использовании специальных датчиков, которые соединяются с записывающим устройством. Их устанавливают на животе женщины. С помощью датчиков выполняется регистрация частоты сердечных сокращений плода. Дополнительно фиксируется частота и силы сокращений матки. Данные в виде графика записываются устройством на специальную бумагу.
Полученная информация в совокупности с результатами анализов и данными других исследований используется доктором для оценки состояния плода. Данный способ позволяет подтвердить или опровергнуть:
Нарушение развития плаценты.
Наличие внутриутробной инфекции.
Многоводие или маловодие.
Патологии сердечно-сосудистой системы.
Угрозу преждевременных родов.
Когда делают КТГ
Сегодня КТГ при беременности проходят все женщины трижды в третьем триместре и во время родов. Рекомендуемый срок после 32 недель. По показаниям он может быть сдвинут на период после 28 недель. Исследование на более ранних датах не является информативным. В процесс родов КТГ делают каждые 3 часа.
При обнаружении отклонений у плода, КТГ при беременности могут назначать чаще с целью отслеживания динамики изменений. Если подтверждается развитие гипоксии, то исследование может проводиться ежедневно до момента принятия решения об экстренных родах.
Оптимальное время для проведения планового исследования – дневной период с 9 до 14 и вечерние с 19 до 24. Это требование объясняется тем, что будущий ребенок должен находиться в состоянии активности, иначе данные будут недостоверными.
Подготовка и проведение КТГ
Понимая, что такое КТГ, нужно знать, как правильно подготовиться к процедуре. Особых требований нет, но чтобы исключить недостоверные результаты, женщина должна находиться в спокойном состоянии. При малейшем недомогании беременной женщины исследование необходимо перенести.
К искажению результатов может привести прием пищи непосредственно перед исследованием. В этом случае повысится уровень глюкозы в крови, и это вызовет чрезмерную активность плода. Кроме того за пару суток следует отказаться от употребления продуктов, которые обладают стимулирующим или угнетающим воздействием на ЦНС и сердечно-сосудистую систему матери и будущего ребенка.
Зная КТГ при беременности что это, необходимо понимать, что если при проведении исследования будущий ребенок находится в фазе сна, то данные будут недостоверными. Чтобы ускорить процедуру можно попытаться его разбудить, используя следующие способы:
Задержать дыхание на короткое время.
Дать организму небольшую нагрузку, выполнив простые физические упражнения.
Съесть какую-нибудь сладость для повышения глюкозы в крови.
Кардиотокография – это продолжительная процедура. Иногда для получения данных может понадобиться около часа. Поэтому нужно до ее начала обязательно следует посетить туалет.
Для того чтобы обеспечить комфорт во время процедуры следует использовать подушку покрывало. Купить необходимо также пеленку, чтобы застелить кушетку, и сухие салфетки, которыми после процедуры можно будет вытереть живот.
Расшифровка показателей КТГ
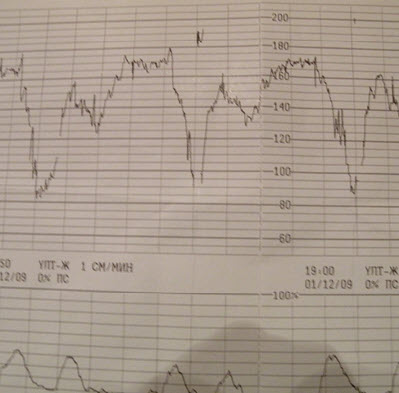
При проведении КТГ при беременности, расшифровка частоты сердцебиений плода является очень важной для оценки его состояния. Этот показатель называют базальный ритм. Нормой считаются следующие значения:
В состоянии покоя - 110–160 уд./мин.
Во время активности - 130–190 уд./мин.
Учащенное сердцебиение позволяет предположить развитие тахикардии у будущего ребенка. Причиной ее может быть гипоксия или анемия у плода. Также проблема может возникнуть на фоне нарушения работы щитовидки у женщины, или воспалительного процесса в амниотическом пузыре у матери. Если в процессе исследование подтверждается превышения базального ритма более 200 уд./мин., то возникают риски развития сердечной недостаточности у будущего ребенка.
Низкие показатели свидетельствуют о брадикардии. Причиной ее также может быть гипоксия, анемия в тяжелой форме или врожденный порок сердца. Опасное состояние плода фиксируется, когда график сердцебиений отображается в виде почти равномерной волнистой линии. Это указывает на сильное кислородное голодание плода, поэтому для спасения ребенка требуется экстренное родоразрешение.
Когда проводят КТГ, расшифровка и других показателей не менее важна для подтверждения или нормального развития плода. При исследовании анализируется вариабельность. Это усредненное значение расхождений показателей базального ритма в процессе исследования. Норма составляет 5 - 25 уд./мин. При показателях:
Более 25 уд./мин, предполагается гипоксия и возможное обвитие плода пуповиной.
Менее 5 уд./мин, возникают риски развития гипоксии и патологий сердца.
При проведении КТГ обязательно фиксируют пик ускорения сердечного ритма. Этот показатель называют акцелерацией. Его норма - не менее 2 учащений в течение 10 минут в период активности плода. Противоположный показатель децелерация определяет замедление ритма и указыввает на ответную реакцию плода на сокращения матки. При протекании беременности без осложнений децелерация не должна наблюдаться. Но ее появления после ускорений сердцебиений и значения 15 ударов в течение 15 секунд считается нормой. Более высокие показатели могут указывать на различные отклонения, в частности преждевременное отклонение плаценты и фетоплацентарную недостаточность.
Также при проведении КТГ подсчитывается показатель движения плода. Для этого женщина нажимает на кнопку на специальном устройстве, когда ощущает шевеление будущего ребенка. В течение часа должно фиксироваться не менее 10 движений.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Возрастные ограничения 18+

Кузьмина Татьяна Евгеньевна
Врач высшей квалификационной категории, к.м.н. Выполняет УЗИ экспертного класса.
Задачей современного акушерства является создание оптимальных условий для сохранения репродуктивного здоровья женщины, обеспечение рождения здорового ребенка. В связи с этим огромное внимание уделяется вопросам пренатальной (т.е. дородовой) диагностики.
Женщинам рекомендуется наблюдение у акушера-гинеколога еще на этапе планирования беременности. В этом случае врач проведет обследование и, при необходимости, назначит лечение до наступления беременности, что позволит избежать неприятных "сюрпризов" в дальнейшем.
При наступлении беременности необходимо как можно раньше обратиться к врачу, поскольку важным моментом является подтверждение факта беременности и исключение внематочной ее локализации, а также признаков угрожающего ее прерывания. В дальнейшем проводится ряд клинических и лабораторных исследований, целью которых является максимально возможный на данном этапе развития медицины искусственный внутриутробный отбор генетически дефектных плодов и своевременное выявление различных аномалий развития. Во всем мире признанными методами пренатальной диагностики являются ультразвуковое исследование , биохимический скрининг и инвазивные методы диагностики (амниоцентез, кордоцентез, биопсия ворсин хориона) с последующим кариотипированием плода.
Многолетний опыт подтверждает, что высокая информативность, неинвазивность, безопасность, возможность использования на протяжении всей беременности, в том числе и на ранних сроках, делает ультразвуковые методы исследования незаменимыми в акушерстве. Хотелось бы отметить и психологический комфорт, поскольку в нашем центре Вы можете наблюдать весь процесс исследования на экране монитора пациента. Применение трехмерной эхографии (3D и 4D УЗИ при беременности) и комментарии высококвалифицированных специалистов помогают пациенту легче ориентироваться в результах полученного объемного изображения.
В настоящее время по рекомендациям ВОЗ и разработанному на этом основании приказу №457 МЗ РФ существуют три обязательные ультразвуковые исследования во время беременности: в сроки 10-14, 20-24 и 30-34 недель беременности. Иногда УЗИ назначается до 10 недель беременности.
Показания для проведения УЗИ до 10 недель беременности
- Наличие опухолевых образований матки и/или яичников и подозрение на их наличие.
- Подозрение на внематочную беременности.
- Несоответствие величины матки, определяемой при двуручном исследовании, сроку беременности, установленному по первому дню последней менструации.
- Наличие внутриматочного контрацептива и беременности.
- Травма и интоксикация у беременной.
- Необходимость биопсии (получения ткани для исследования) хориона.
- Отягощенный акушерско-гинекологический анамнез (выкидыши и другие осложнения на ранних сроках беременности, аномалии развития эмбриона при предыдущих беременностях и т.д.).
Акушерское УЗИ - первый скрининг
- Установление факта маточной беременности на основании визуализации плодного яйца с эмбрионом или без него в полости матки.
- Измерение внутреннего диаметра плодного яйца, копчико-теменного размера эмбриона и установление на этом основании возможного срока беременности.
- Определение количества эмбрионов.
- Оценка жизнедеятельности эмбриона (регистрация сердечной деятельности, двигательной активности).
- Определение локализации хориона (со второго триместра беременности эта структура плодного яйца в результате своего развития трансформируется в плаценту) и оценка его состояния.
- Изучение экстраэмбриональных образований, к которым, помимо хориона, относится желточный мешок, амниотическая оболочка и полость.
- Исследование анатомии эмбриона/плода, выявление маркеров (характерных признаков) хромосомной патологии.
- Оценка состояния внутреннего зева шейки матки.
- Визуализация матки и ее придатков.
Акушерское УЗИ - второй скрининг
- Определение количества плодов, их положения и предлежания.
- Измерение основных фетометрических показателей (размеров) плода и определение их соответствия сроку беременности.
- Изучение ультразвуковой анатомии плода (выявление большинства определяемых эхографически пороков развития), а также матки и ее придатков.
- Оценка количества околоплодных вод, локализации, толщины и структуры плаценты.
Акушерское УЗИ - третий скрининг
- Оценка функционального состояния плода (диагностика внутриутробной задержки роста плода, нарушений кровообращения в системе мать-плацента-плод с помощью допплерометрии).
- Определение положения и предлежания плода.
- Выявление пороков развития с поздней манифестацией (эхографические признаки которых могут быть выявлены на поздних сроках беременности).
- Определение количества околоплодных вод, локализации и структуры плаценты.
Оценка размеров плода - важный этап диагностики его состояния, полученные при измерении величины сопоставляются со средними для данного срока беременности. Эти средние размеры были получены в результате многочисленных исследований и внесены в соответствующие таблицы и память ультразвуковых сканеров. Конечно, каждый человек индивидуален, поэтому в одном и том же сроке беременности биометрические параметры плодов могут отличаться. Однако, только врач может оценить, какие отклонения измеряемых параметров относятся к патологическим и требуют дополнительного обследования и лечения. Для уточнения состояния плода врач может назначить дополнительные исследования, такие как допплерометрия и кардиотокография.
Допплерометрическое исследование позволяет объективно судить о состоянии маточно-плацентарно-плодового кровообращения, нормальные параметры которого в большинстве случаев являются залогом успешного течения беременности. Обычно допплерометрию назначают во второй половине II-го и III-м триместре беременности. При выявлении нарушения кровотока, после соответствующего лечения, назначают контрольное допплерометрическое обследование для оценки эффективности проведенной терапии.
Показания к допплерометрическому исследованию
- Заболевания беременной: гестоз , патологическая прибавка массы тела, повышение артериального давления, появление белка в моче, гипертоническая болезнь , гипотония, заболевания почек, системные сосудистые заболевания, диабет.
- Нарушения состояния плода (задержка внутриутробного роста плода, несоответствие размеров плода сроку беременности), маловодие, преждевременное созревание плаценты.
- Многоплодная беременность .
- Отягощенный акушерско-гинекологическом анамнез (задержка роста, хроническая гипоксия, гестоз, мертворождение и др. при предшествующих беременностях).
- Перенашивание беременности.
Показания для проведения КТГ
- Отягощенный акушерский анамнез: перинатальные потери, задержка внутриутробного роста плода, преждевременные роды и др.
- Заболевания беременной: гипертоническая болезнь, диабет, заболевания почек, системные заболевания соединительной ткани и сосудов.
- Осложнения беременности: резус-иммунизация, гестоз.
- Многоплодная беременность.
- Перенашивание беременности.
- Снижение активности плода, отмечаемое беременной.
- Задержка внутриутробного роста плода.
- Маловодие.
- Преждевременное созревание плаценты.
- Врожденные пороки развития плода, совместимые с жизнью.
- Динамическое исследование при неудовлетворительных результатах кардиотокограммы.
- Нарушения кровообращения в системе мать-плацента-плод по результатам допплерометрии.
Необходимо отметить, что при осложненном течении беременности УЗИ может производиться на любом сроке. Показания для проведения 4Д УЗИ при беременности и других дополнительных методов оценки состояния плода определяет лечащий врач.

Григорий Андреевич Макагонов 25 августа 2021
На лекции рассмотрены следующие вопросы:
- Диагностика состояния плода во время беременности
- Контроль за двигательной активностью плода
- Кардиотокография
- Допплерометрия кровотока в системе мать - плацента - плод
- Амниоскопия
- Амниоцентез
- КТГ выполняется в норме 1 раз в 7-10 дней
- При нарушении МППК (маточно-плацентарного кровотока) 1 раз в 2-3 дня
- Необходимо 3-4 последовательных исследования для точной постановки диагноза
- Ведение тренда (вариабельность ритма, STV, базальный ритм)
- Выполняется с 32 недель беременности. Технически выполнимо с 28 недель
- Достоверность повышается при наличии СЗРП (синдром задержки развития плода)
- Достоверность в III триместре беременности 2%
- Совпадение результатов КТГ и допплерометрии практически в 100% случаев свидетельствует о наличии здорового плода или нарушении его состояния
- При расхождении данных предпочтение следует отдавать автоматизированной кардиотокографии
- Запись проводится не менее 40 мин. При необходимости запись продолжается до 1 часа
- При соблюдении критериев Доуза-Редмана, нормальном STV, отсутствии патологических ритмов, положительном нестрессовом тесте запись можно сократить до 10-20 мин
- Оценивается: базальная частота, амплитуда и частота осцилляции, наличие и амплитуда акселераций, наличие и выраженность акселераций, двигательная активность плода
- КТГ во время беременности (норма)
- Базальный ритм
- Норма - 120 - 160 ударов в минуту
- Может быть в границах 110-120, 160-170, если остальные характеристики ритма отвечают нормативным требованиям
- Ритм должен иметь стабильную базальную частоту
- Повышению базального ритма способствует повышение температуры, прием гинипрала, тахикардия у матери. В родах тахикардия плода может быть признаком хорионамнионита
- Диагноз: беременность 39 нед. Гестоз легкой степени. ХФПН. Околоплодные воды светлые. Через 2 часа роды, масса 2940 г, 7/8 баллов
- Высокий базальный ритм
- Низкий базальный ритм
- Вариабельность сердечного ритма - амплитуда - частота
- Вариабельность
- Амплитуда
- Низкоамплитудные (3 - 6 уд/мин)
- Среднеамплитудные (6 -15 уд/мин)
- Высокоамплитудные
- Низкочастотные (0-4)
- Среднечастотные (4 - 8)
- Высокочастотные (более 8)
- Наличие высоких осцилляций свидетельствует об удовлетворительном состоянии плода
- Физиологическому ритму присущ среднеамплитудный, но высокочастотный осцилляторный ритм
- Диагноз: беременность 38 нед. Роды, срочные. Околоплодные воды светлые. Через 1 ч. роды, масса 3540 г, 8/8 баллов
- Среднеамплитудный ритм
- Акселерации-увеличение ЧСС на 15 и более уд./мин и продолжительностью более 15 сек по сравнению с базальным ритмом
- Спорадические (вариабельные)
- Тревожные признаки
- Периодические (униформные) - совпадают с маточными сокращениями. При сочетании с тахикардией-начальные признаки гипоксии - повторное КТГ
- Пролонгированные - повторное КТГ
- Децелерации - замедление ЧСС на 15 уд./мин и более и продолжительностью 15 сек и более
- DIP 0 - пикообразные, кратковременные
- Тревожные признаки
- DIP I- возникновение с началом схватки (часто при компрессии пуповины). При сочетании с условно- патологическими ритмами свидетельствует о наличии дистресс-синдрома
- DIP III вариабельная децелерация
- DIP II -поздняя децелерация
- Диагноз: беременность 37 нед. Роды 2, срочные.
ХФПН. Многоводие. Околоплодные воды светлые. Через 1 ч роды , масса 3500 г, 8/8 баллов
- DIP I
![DIP I]()
![]()
- DIP II -поздняя децелерация
- DIP 0 - пикообразные, кратковременные
- Патологические ритмы
- Линейный (с-м сдавления н/полой вены порок развития ЦНС, выраженная ХФПН)
- Синусоидальный (терминальное состояние плода, гемолитическая болезнь)
- Проваливающийся (сочетание линейного ритма с периодическим колебанием базальной частоты). Часто наблюдается при недоношенных беременностях
- КТГ во время беременности: монотонный ритм, отсутствие акцелераций (начальные признаки гипоксии плода)
- Линейный
- Диагноз: беременность 39 нед. Роды 1, срочные. ХФПН, декомпенсация. Околоплодные воды светлые. ОКС в экстренном порядке, масса 3100г, 6/7 баллов. Тугое обвитие пуповины в/г шеи
- Синусоидальный
- КТГ во время беременности - синусоидальный ритм (выраженная гипоксия плода)
- Тревожные (условно-патологические ритмы)
- Низкоосцилляторный (гипоксия, седация)
- Высокоосцилляторный - данный ритм указывает. Что имеется какое-то неблагополучие, а с другой стороны свидетельствует о том, что резервы плода пока еще достаточны.
- Низкоосцилляторный
- Низкоосцилляторный
- Тревожные (условно-патологические ритмы)
- Дыхательный ритм - зрительно представляет собой ровную или волнообразную изогнутую ленту, выполненную отметками о сердечных ударах, в которых невозможно выделить какие бы то ни было упорядоченные комплексы. Для уточнения состояния плода необходимо было выполнить биофизический профиль плода, допплерометрию. Если ритм при повторных исследованиях повторяется, то с высокой степенью вероятности можно ожидать рождение ребенка с аспирацией, врожденной пневмонией
- Тревожные (условно- патологические ритмы)
- Экстрасистолический - записывается как две или три параллельные тахограммы, по типу бигеминии или тригемении. Выполняется биофизический профиль плода, УЗИ с целью исключения пороков сердца, допплерометрия
- Гармоничный характеризуется теми же параметрами, что и осцилляторный, за исключением присутствия в нем тождественных друг другу медленных осцилляций. Каждая последующая по своим параметрам напоминает предыдущую. При наблюдении в динамике нередко отмечается снижение амплитуды и частоты осцилляций
- Согласно критериям ВОЗ (1985): нормальная кардиотокография
- базальный ритм в пределах 110-150 уд./мин
- амплитуда вариабельности сердечного ритма - 5-25 уд./мин
- децелерации отсутствуют или выявляются спорадические, неглубокие и очень короткие
- регистрируются 2 и более акцелерации на протяжении 10 мин. записи. Если такой тип КТГ обнаруживается за короткий период исследования, запись можно не продолжать
- отсутствие децелераций
- наличие минимум одного шевеления плода или трех акцелераций
- отсутствие признаков синусоидального ритма STV 3 мсек, или более
- наличие либо акцелерации, либо эпизода высокой вариабельности
- отсутствие децелераций или ошибок в конце записи
- базальный ритм в пределах от 110 до 100 или от 150 до 1/0 уд./мин
- амплитуда вариабельности базального ритма - между 5 и 10 уд./мин. более чем за 40 мин. исследования или более 25 уд/мин
- отсутствие акцелераций более чем за 40 мин. записи
- спорадические децелераций любого типа, кроме тяжелых. При обнаружении таких признаков на кардиотокограмме должен быть проведен любой из стрессовых тестов
- базальный ритм менее 100 или более 170 уд./мин
- вариабельность базального ритма менее 5 уд./мин, наблюдаемая на протяжении более чем 40 мин. записи
- повторяющиеся выраженные ранние децелераций или вариабельные децелераций
- поздние децелераций любой конфигурации
- синусоидальный тип кривой, характеристиками которого является наличие частоты менее чем 6 осцилляций в мин., амплитудой менее 10 уд./мин и продолжительностью 20 мин и более
- STV менее 5 мсек, необходимо интерпретировать как признак низкой вариабельности
- STV более 10 мсек. - аналогичен регистрации сальтаторного типа вариабельности
- Если критерии Доуза-Редмана не соблюдены, но STV более 4,5 - признаков гипоксии нет
- Норма STV - 4 и более
- STV 3-3,5 - признаки тканевой и метаболической гипоксии
- При STV 2,5 - экстренное родоразрешение путем операции кесарево сечение
- Для оценки состояния плода при беременности
- Фишер (1976г)
- Кребс (1978г)
- Лионе (1979г)
- Готье (1982г)
- Отт (1989)
- Макаров (1997)
- Соломатина (1980)
- Савельевой (1981)
- нестрессовый тест (положительный, отрицательный, сомнительный)
- окситоциновый контрактильный тест
- маммарный стрессовый тест
- степ-тест
- тест со звуковой стимуляцией
- Кардиотокография, при всей своей высокоинформативности, неприменима для прогнозирования перинатальных исходов
- Данные, свидетельствующие об отсутствии гипоксического состояния плода на момент исследования, не говорят о том, что это состояние не возникнет в родах
- Благоприятные результаты КТГ сохраняют свою актуальность в течение недели
- При признаках умеренной гипоксии - КТГ необходимо повторять каждые сутки
- Данные КТГ используются только в совокупности с данными других методов исследования
Дополнительный материал
Лекция для врачей "Кардиотокография (монитор плода)". Лекцию для врачей проводит гинеколог Жушман Владимир Владимирович
Читайте также:
- Тревожные признаки
- Спорадические (вариабельные)
- Амплитуда