Лечение катаракты лавровым листом
Добавил пользователь Владимир З. Обновлено: 19.09.2024
Катаракта является одной из значимых причин обратимой слепоты у людей старше 40 лет и подавляющего числа людей после 80 лет. Статистически доказано, что 80% случаев катаракты могут быть разрешены с помощью проведения операции, но не у всех людей есть возможность на ее осуществление. В нашей стране на 100 тысяч людей приходится 382 человека с данным заболеванием.
Катаракта – это заболевание в основе которого лежит постепенное снижение зрения за счет утраты хрусталиком своей функции.
Какие варианты этого заболевания существуют?
По происхождению различают:
- врожденная
- возрастная
- травматическая
- осложненная( вследствие других заболеваний глаз).
Врачи выделяют в зависимости степени помутнения хрусталика следующие варианты:
- начальная
- незрелая
- зрелая
- перезрелая
Какие факторы риска?
Существует множество причин развития катаракты, на первый взгляд не связанных с самим заболеванием. Офтальмологи определяют следующие из них:
- сахарный диабет. Проблема лежит в поражении сосудов микроциркуляторного русла, питающих хрусталик, вследствие чего функция последнего нарушается.
- прием аспирина
- табакокурение
- ионизирующее излучение
- прием назальных препаратов, содержащих ГКС (глюкокортикостероиды)
Как возникает катаракта?
Несмотря на многолетнее изучение этого заболевания, до сих остается неясной причина развития катаракты. Ученые полагают, что в патологическом процессе виноват дисбаланс между образованием активной формы кислорода и механизмам клеточной антиоксидантной клеточной защиты. В результате этого происходит оксидативный стресс. Образуются белковые комплексы, приводящие к участкам рассеивания света и помутнения хрусталика.
Симптомы, на которые стоит обратить внимание
Катаракта — это то заболевание, начало которого нельзя описать одним днем. Заболевание начинается медленно и постепенно прогрессирует. Среди симптомов, которые возникают у человека специалисты выделяют следующие:
- искажение формы предметов
- появление чувства пелены перед глазами
- ухудшение цветового восприятия
- нарушения восприятия глубины пространства
- нарушение бинокулярного восприятия
Что сделать в домашних условиях?
Важно знать, что существует ряд заболеваний, способных имитировать катаракту, поэтому прием у специалиста является обязательным мероприятием для решения проблемы. Заниматься самолечением не рекомендуется.
Лечение катаракты лекарственными средствами миф или реальность?
Информация представлена в целях ознакомления и не является рекомендацией к применению. При подозрении на заболевание хрусталика необходимо обратиться к врачу-офтальмологу.
При начальной стадии помутнения хрусталика возможно медикаментозное лечение с целью снижения прогрессирования процесса помутнения. Врач в амбулаторных условиях может назначит препараты, способные стимулировать обменный процесс.
Препараты для местного применения:
- Глюкокортикостероидные препараты. Врач назначает глазные капли, содержащие Дексаметазон . Применяется путем закапывания в конъюнктивальный мешок по 2 капли 5 раз в день 14 дней.
- К местноанестезирующим средствам относится глазные капли, содержащие Проксиметакаин , также проводится инстилляция в конъюнктивальную полость.
- Глазные капли, содержащие Таурин ( Тауфон ). Этот препарат назначают для улучшения питания в тканях глаза и замедления процесса помутнения хрусталика. . Препарат имеет уникальный комбинированный состав, направленный на замедление развития катаракты у людей, которые не готовы к хирургическому лечению. Аденозин, содержащийся в препарате, является предшественником АТФ и активно участвует в обменных процессах в хрусталика, а никотинамид активирует синтез кофактора дегидрогеназ, действие цитохрома С имеет в существенную роль в биохимических окислительно-восстановительных процессах в тканях глаза.
Патогенетически обоснованным представляется назначение препаратов, обладающих антиоксидантным и метаболическим свойствами ( Визомитин ). Однако, важно отметить, что консервативное лечение замедляет процесс, но не решает проблему с потерей остроты зрения. Проведение замены хрусталика является золотым стандартом лечения катаракты.
Когда нужно лечить хирургическим путем?
Для лечения хирургическим путем есть прямое показание – помутнение хрусталика.
Врач офтальмолог-хирург может использовать следующие варианты лечения:
- факоэмульсификация катаракты с или без имплантации интраокулярной линзы
- туннельная экстракапсулярная экстракция катаракты с или без имплантации интраокулярной линзы
- фемтолазерная экстракция катаракты с имплантацией интраокулярной линзы.
Основные противопоказание к хирургическому лечению: тяжелое соматическое состояние (инфаркт миокарда, острое нарушение мозгового кровообращения).
-
, Броксинак - препараты использующийся после операции для снятия боли и отека.
Как понять, что лечение проведено эффективно?
При правильной коррекции после проведенного лечения повышается острота зрения и восстанавливается трудоспособность.
Профилактика
Снижение стрессовых факторов развития катаракты, рациональное питание, отказ от вредных привычек (табакокурение, алкоголь), а также снижение массы тела, является лучшей мерой, способной снизить вероятность развития катаракты.
О том, кто находится в зоне риска, можно ли вылечиться медом и обязательно ли делать операцию, рассказала Магрипа Жаманкараевна Кожакбаева, врач-офтальмолог высшей категории, доктор медицинских наук, профессор многопрофильной клиники Alanda Clinic.

Магрипа Жаманкараевна Кожакбаева,
врач-офтальмолог высшей категории, д. м. н., профессор многопрофильной клиники Alanda Clinic
1. Что такое катаракта?
— Чтобы понять суть заболевания, нужно разобраться в строении глаза, в частности — в функциях хрусталика.
С оптической точки зрения хрусталик — часть преломляющего аппарата глаза. Это почти однородная смесь структурных, относительно схожих по химическому составу и иммунологическим реакциям белков. Хрусталик не имеет ни сосудов, ни нервов.
Патологией хрусталика считается его помутнение, изменение формы и положения. Любое помутнение хрусталика называется катарактой. Процесс формирования такой патологии может занять от 4 до 15 лет.
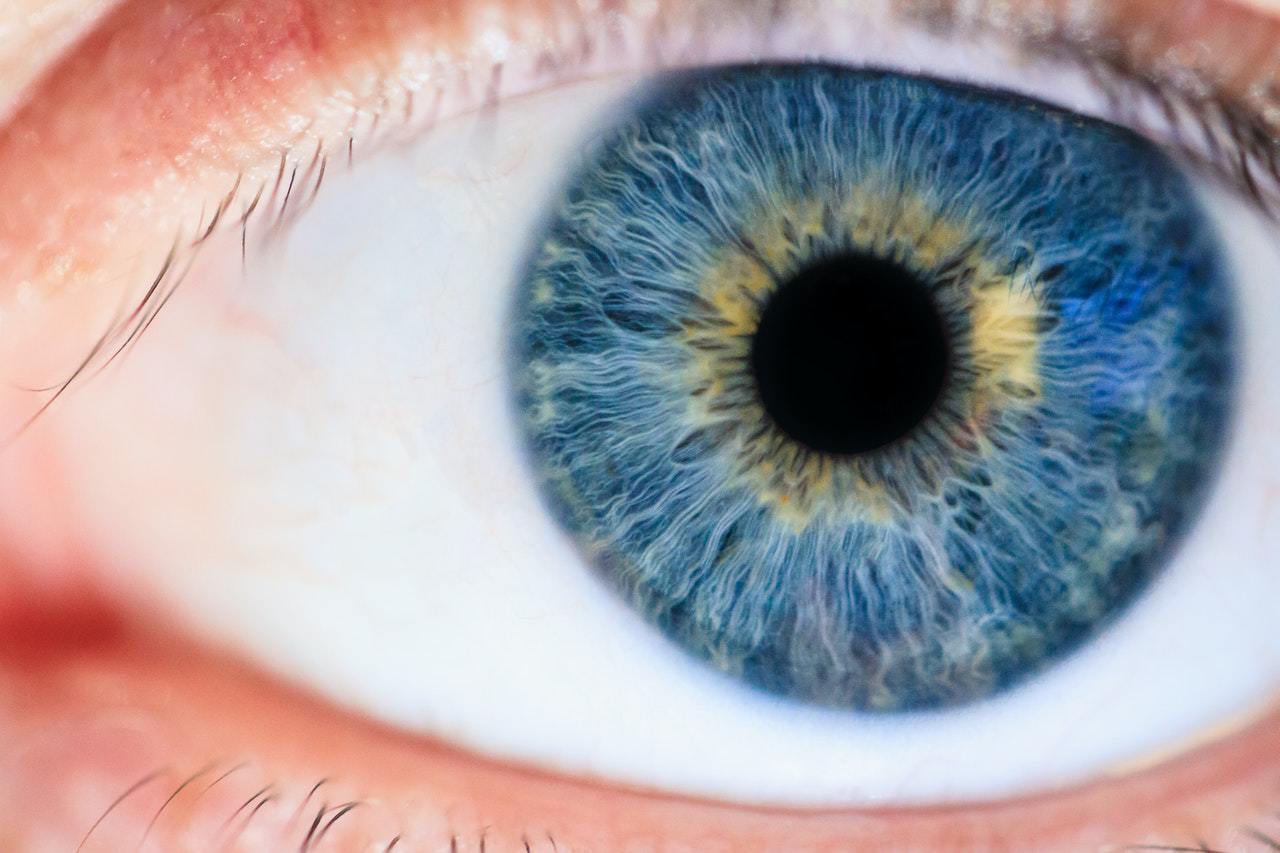
2. Какая бывает катаракта и почему она появляется?
— Классификация зависит от времени возникновения, локализации помутнения и причины его возникновения.
- Повремени возникновения заболевание делится на врожденное и приобретенное.
- По локализации различают: переднюю и заднюю полярные, зонулярную, корковую, тотальную катаракту.
- Приобретенная катаракта по этиологии делится на старческую, осложненную, травматическую, лучевую, катаракту при общих заболеваниях, катаракту как результат интоксикации.
3. Что провоцирует появление катаракты?
— С возрастом хрусталик уплотняется. Рано или поздно это уплотнение приводит к снижению его прозрачности, то есть хрусталик стареет.
Старение хрусталика ускоряют:
- неправильный обмен веществ;
- аутоиммунные болезни;
- неправильное питание;
- травмы;
- высокая степень близорукости;
- повышенная солнечная и лучевая инсоляция.
Приобретенная катаракта — всегда прогрессирующий процесс. Самая распространенная приобретенная катаракта — старческая.
Среди причин происхождения врожденных катаракт:
- наследственность;
- внутриутробная патология;
- вирусные инфекции, в частности грипп и краснуха.
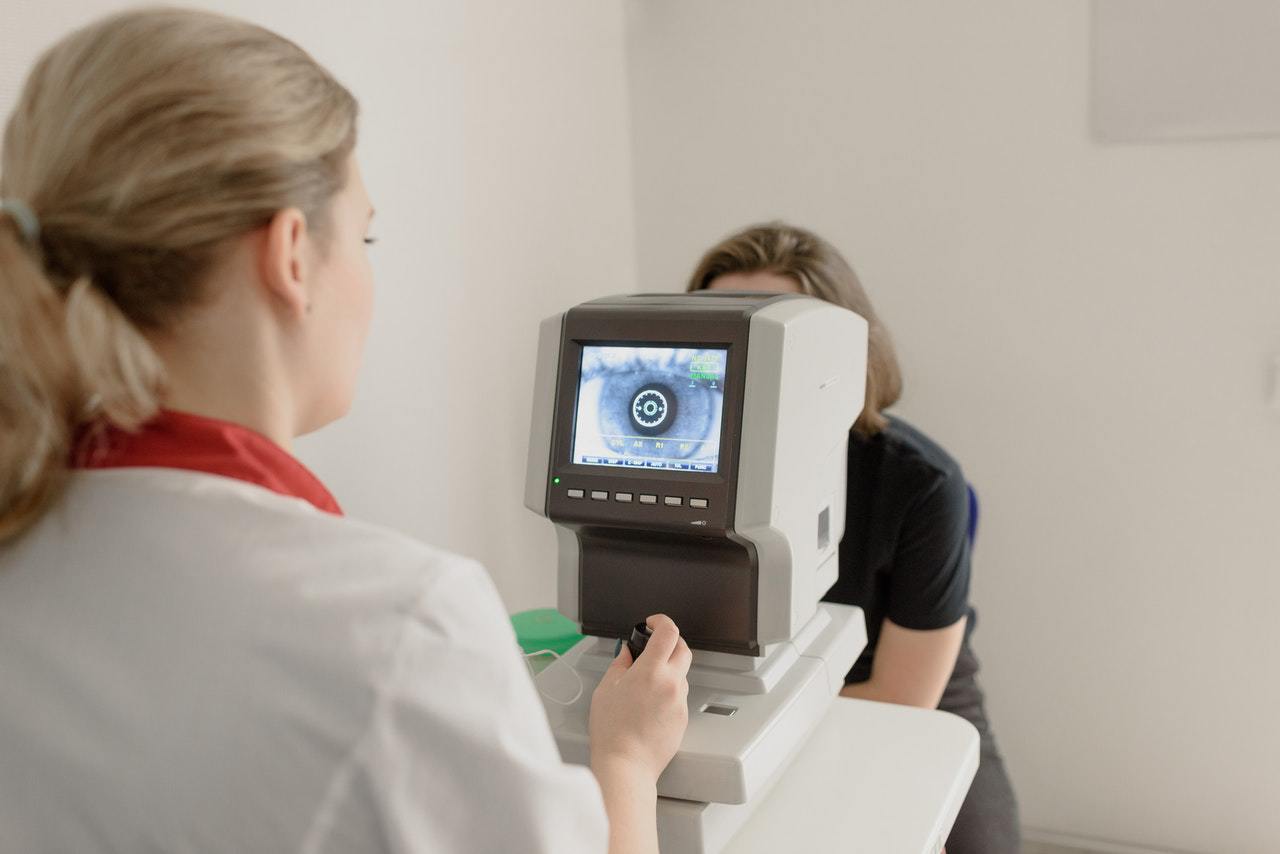
4. Пелена перед глазами — это признак заболевания?
Точный диагноз может поставить только врач-офтальмолог. Глобально же помутнение хрусталика ведет к потускнению цветов, ухудшению зрения. Контуры предметов расплываются, и перед глазами как будто возникает пелена. Подобные симптомы, действительно, свойственны катаракте.
Однако глазных заболеваний много. Понять первопричину и следствие поможет обследование на специальном оборудовании, во время которого врач увидит очаги помутнения, установит диагноз и пропишет соответствующее лечение.
При обследовании проводят:
- осмотр с помощью световой (щелевой) лампы – биомикроскопия глаза;
- оценку остроты зрения;
- осмотр глазного дна;
- изучение полей зрения;
- определение внутриглазного давления.
5. Можно ли вылечить катаракту народными средствами?
Возможность консервативного лечения катаракты — миф. Народные рецепты вроде использования чая, меда, сока алоэ, травяных отваров или капель, а также лечебная гимнастика для глаз или аптечные препараты — не только неэффективны, но и опасны.
Дело в том, что катаракта — это прогрессирующее заболевание, которое постепенно ведет к слепоте. Поэтому крайне важно вовремя начать лечение. Поскольку у же сформировавшиеся очаги помутнения никуда не исчезнут, важно затормозить появление новых. Жаль, но ни мед, ни сок алоэ с этой задачей не справятся.
Любые глазные капли, улучшающие обменные процессы в тканях глаз, имеют смысл, пока катаракта не успела повлиять на обычный образ жизни человека. Назначение препарата, определение его дозировки и продолжительности приема — прерогатива врача-офтальмолога.
Самолечение может вызвать инфекцию и спровоцировать осложнения.

6. Какие методы тогда работают?
— Лечение катаракты всегда хирургическое, — поясняет Магрипа Жаманкараевна . — В результате серии научно-исследовательских практических разработок микрохирургия глаза стала главным путем развития оперативной офтальмологии. Она перевела ее на качественно более высокий уровень.
Неосложненные катаракты оперируются в амбулаторных условиях с местной анестезией. Такой операции бояться не стоит. Операция по удалению катаракты — самая частая в офтальмологии, ее хорошо переносят даже пожилые люди в возрасте около 90 лет.
7. Как быстро возвращается зрение?
Уже через несколько часов после операции пациенты видят мир по-новому. Хотя на полное восстановление обычно уходит 4–6 недель.
О желаемой остроте зрения пациент договаривается с врачом заранее.
- Если человек выбирает монофокальные линзы с ближним или дальним фокусом, то 100%-ое зрение восстанавливается или вдали, или вблизи. В других случаях необходимы очки.
- Бифокальные линзы позволяют хорошо видеть вдаль и выполнять мелкую работу вблизи.
- Некоторые типы линз могут даже нивелировать дефекты роговицы и скорректировать астигматизм.
8. Катаракту можно предотвратить?
Уплотнение хрусталика, его помутнение — это возрастные изменения. Останавливать старение врачи пока не умеют, но есть условия, при соблюдении которых возможно дольше сохранить здоровье глаз.
Артериальная гипертония – одно из наиболее распространённых хронических заболеваний современности. В настоящее время в России около 40% населения страдают артериальной гипертонией. У многих пациентов артериальная гипертония длительное время может протекать бессимптомно, не влияя на общее самочувствие. При многолетнем течении этого заболевания организм постепенно адаптируется к высокому давлению, и самочувствие человека может оставаться сравнительно неплохим. При этом повышенное артериальное давление оказывает неблагоприятное воздействие на кровеносные сосуды и внутренние органы: головной мозг, сердце, почки. Это нередко приводит к таким серьёзным осложнениям, как инсульт, ишемическая болезнь сердца (стенокардия), инфаркт миокарда, сердечная и почечная недостаточность.
Помните! Артериальная гипертония – хроническое заболевание, которое постоянно и неуклонно прогрессирует при отсутствии лечения. Однако эту болезнь можно контролировать! Для эффективного снижения артериального давления и риска сердечно-сосудистых осложнений важно регулярно принимать лекарства и поддерживать здоровый образ жизни.
Что нужно делать при обнаружении повышенного артериального давления?
При обнаружении повышения артериального давления необходимо незамедлительно обратиться к врачу для выявления причины заболевания и определения тактики лечения.
Помните! Ни в коем случае не следует заниматься самолечением. Нельзя слушать советы знакомых и родственников, страдающих артериальной гипертонией и употреблять для лечения те же лекарства, которые принимают они. Поскольку причина и течение заболевания у каждого человека различны, то и лечение для одних может быть полезным, а для других бесполезным или даже вредным. Только врач может определить необходимую тактику лечебных мероприятий для каждого больного.
С чего необходимо начинать лечение повышенного артериального давления?
Для того, чтобы предотвратить возникновение или прогрессирование уже имеющийся артериальной гипертонии, необходимо снижать массу тела, отказаться от некоторых вредных привычек, таких как курение, злоупотребление алкоголем, чрезмерное употребление соли.
Правильное питание и физические упражнения - это основа лечения, но все же у части больных давление снижается, но остается выше безопасных пределов, что делать в этом случае?
Принимать гипотензивные препараты – лекарства снижающие артериальное давление.
Когда нужно начинать постоянный прием таблеток?
Если артериальная гипертония стабильна (то есть не снижается самостоятельно) в течение 2-3 недель, несмотря на ограничение соли, правильное питание, занятия физическими упражнениями, снижение веса АД остается выше безопасного уровня - 140/90 мм рт ст. необходимо начинать постоянный прием, подобранных врачом гипотензивных препаратов.
При каком давлении нужно постоянно принимать таблетки?
Если Ваше давление в основном Выше 140/90, пусть это даже будет 150/95 и особенно если периодически бывают кризы таблетки уже нужно принимать. Принцип лечения артериальной гипертонии состоит в том, чтобы на фоне приема лекарств уровень артериального давления не выходил за пределы нормальных значений, сто создает условия для нормального функционирования всех жизненно важных органов и систем организма.
Какова цель постоянного приема гипотензивных?
Всегда иметь безопасные уровни давления и отсутствие кризов. Постоянный прием гипотензивных - единственная эффективная профилактика кризов.
Помните! Артериальная гипертония является хроническим заболеванием и, как и все хронические заболевания требует постоянного и непрерывного лечения. Прекращение приема лекарственных средств неминуемо приведет к рецидиву повышения артериального давления и развития осложнений.
Помните! Лечиться нужно не просто, чтобы лечиться, а, чтобы иметь давление на безопасном уровне - 140/90.
Какой нужен препарат?
На этот вопрос нужно отвечать только вместе с врачом. В настоящее время для лечения гипертонии существует большой арсенал лекарственных средств, обеденных в 5 групп препаратов. Каждая из этих групп имеет свои противопоказания, особенности назначения в зависимости от сопутствующих заболеваний, возраста и т.д
Группы антигипертензивных препаратов
I группа - Бета-блокаторы
атенолол, метопролол, бисопролол, бетаксолол
II группа - Антагонисты кальция
Нифедипин, амлодипин, лерканидипин, феллодипин, нитрондипин
III группа - Ингибиторы АПФ
Каптоприл, эналоприл, перендоприл, лизиноприл, фозтноприл
IV группа - Блокаторы АТ рецепторов
Лозартан, вальсортан, эпросартан, телмисартан, олмесартан, Азилсартан
V группа – Мочегонные
Помните! Только врач может назначить лекарства и определить их дозировки.
На что действуют эти препараты?
На факторы, от которых зависит уровень АД, главные из них Вам уже хорошо знакомы: спазм (сужение) сосудов, усиленная работа сердца, задержка жидкости. Поговорим об этом чуть подробнее.
От чего зависит уровень артериального давления?
Условно сердечно-сосудистую систему можно представить в виде замкнутой системы, состоящей из крана, цистерны и соединяющих трубок. Представьте, что кран выполняет функцию сердца, трубка - артерий, а цистерна - это весь организм, снабжаемый кровью.
Какие же факторы выделяются и как на них воздействовать?
- если из крана жидкость поступает под давлением, то и давление в трубе повысится; здесь нужны бета-блокаторы.
- если уменьшить просвет трубы, то давление тоже повысится; просвет трубы увеличивают антагонисты кальция, ингибиторы АПФ, блокаторы АТ-рецепторов.
- если увеличить количество жидкости в цистерне, то давление в системе тоже повысится; на этот фактор могут повлиять мочегонные.
Кто решает вопрос о группе препарата?
Врач с учетом особенностей Вашего организма и других факторов, принимает решение с какой группы препаратов следует начать лечение.
Как он решает вопрос о дозировке?
Обычно лечение начинают с самой маленькой дозы. Вы ее принимаете в течение 5-7 дней и контролируете в дневнике давление АД следует измерять как минимум 2 раза в день, желательно в одни и те же часы). Оно обычно немного снижается. Через 5 дней доза увеличивается и снова в течение 5 дней Вы продолжаете контроль давления. Оно еще немного снизится. Если АД не стало 140/90, то дозу продолжают постепенно увеличивать до тех пор, пока АД не дойдет до безопасных пределов.
А как поступить, если давление все-таки не доходит до безопасных пределов?
Если доза препарата доведена до максимально допустимой, а давление не достигло 140/90 мм рт.ст., то врач имеет 2 возможности. Первая - отменить этот препарат и назначить другой из той же группы или другой группы. Вторая - уменьшить дозу этого препарата и добавить препарат из другой группы.
Долго ли продолжается подбор схемы?
Это зависит от реакции Вашего организма на гипотензивные. Иногда очень быстро. Иногда приходится пробовать разные и разные варианты, пока не будет достигнут главный результат - 140/90 мм рт.ст.
Что требуется от Вас при подборе дозы?
Понимание целей этой совместной с врачом работы - достижение давления не выше 140/90 мм рт ст. и нормальная жизнь без сосудистых осложнений.
Регулярное измерение АД и ведение дневника. Без этого работа по подбору дозы превращается в самообман.
Может ли врач подобрать нужную схему без Вашего участия?
Никогда. Любое решение он принимает только, ориентируясь на реакцию со стороны АД. Эту реакцию можно увидеть только из дневников. Без знания Ваших ежедневных показаний давления нельзя принять правильное решение.
Нужно ли быстро снижать АД?
Если речь идет о планомерном подборе лечения, то нет. Многие больные годами жили с повышенными цифрами давления. Его быстрое снижение может привести наоборот к ухудшению самочувствия.
Что делать после того, как Вы добились безопасного давления - 140/90?
Продолжить тот же образ жизни (правильное питание и физические нагрузки) и прием подобранной гипотензивной схемы.
Что будет, если Вы перестанете принимать таблетки?
Давление снова начнет повышаться, иногда даже в виде криза.
Что мешает регулярному приему таблеток?
Одна из частых причин - забывают принимать таблетки. Для этого существует правило зубной щетки - положи таблетки рядом с зубной щеткой, почистил зубы и выпил таблетки.
Какими побочными эффектами обладают гипотензивные препараты?
Каждый из антигипертензивных препаратов может обладать побочным эффектом.
Вероятность появления и выраженности побочного эффекта зависит от дозы: чем она выше, тем вероятнее риск развития побочных эффектов – именно поэтому врач стремиться к назначению оптимальных доз препаратов.
Частота развития побочного эффекта и его выраженность могут различаться у различных групп препаратов.
Помните! При появлении каких-либо новых симптомов или неприятных ощущений на фоне приема лекарств необходима консультация лечащего врача.
Можете ли высказать врачу свои пожелания по поводу гипотензивных, которые Вам будут рекомендованы?
Можете и должны.
Что же это за пожелания?
Во-первых, кратность приема. Есть таблетки, которые нужно принимать 1 или 2 раза в день, а есть те, которые нужно принимать 3 или 4.
Во-вторых, отсутствие побочных эффектов. Если Вы уже принимали какие-то таблетки и плохо их переносили, скажите об этом врачу.
В-третьих, стоимость. Имеются эффективные, удобные для приема с минимумов побочных действий препараты. Но стоимость их выше, чем аналогичных препаратов, которые уступают им по отдельным пунктам. Нет смысла начинать лечение дорогостоящими таблетками, если Вы в последующем не сможете из применять. Хотя всегда нужно помнить, что нет ничего дороже здоровья.
В-четвертых, эффективность контроля. Можно подобрать несколько схем, посчитать стоимость одного дня лечения, сопоставить, которая из них эффективнее и выбрать решение о том, что Вы предпочтете.
Что лучше всего может уменьшить стоимость лечения?
Правильное питание и физические упражнения. Эти факторы могут снизить АД на 10-20 мм. Если Вы их не придерживаетесь, тогда Вам придется платить за лишние таблетки.
Помните, что самое дорогое - это здоровье. Лучше потратить деньги на контроль АД сейчас, когда у Вас нет осложнений и есть возможность их заработать, чем значительно большую сумму потом, когда они появятся и лишат Вас возможности работать.
Помните! Лечение – процесс, его успешность зависит и от врача, и от самого больного, а также особенностей медикаментозного препарата, его переносимости и побочных действий. Поэтому знание сущности заболевания, его основных причин, факторов, влияющих на его развитие и течение,-необходимый компонент комплекса лечения. Это важный шаг к сохранению здоровья.


Риск раннего развития катаракты возрастает, если человек болеет сахарным диабетом или в течение года принимал высокие дозы кортикостероидов. У курящих людей катаракта появляется намного чаще и в среднем на 10 лет раньше, чем у некурящих.
Капли для глаз
Средство закапывается по капле в каждый глаз трижды в день в течение двух недель. Курс лечения можно повторять через каждый месяц. Аналогичным действием обладают капли из сока алоэ и мумиё. Для их приготовления 5 г мумиё растворяется в 100 мл сока алоэ. Перед закапыванием состав разводят таким же количеством кипячёной воды и закапывают в глаза дважды вдень.
Неразведённым это средство можно принимать внутрь по ч. л. перед завтраком и ужином в течение 10 дней с месячным перерывом. Алоэ лучше брать не моложе 3 лет, а мумиё должно быть очищенным, таблетки лучше принимать внутрь.
Неплохие результаты по торможению развития катаракты даёт совместное, но не одновременное использование луковых и медовых капель.
Луковицу натереть, отжать сок и разбавить кипячёной водой в соотношении 1:2. Каплю свежеприготовленного разведённого сока закапать в каждый глаз. Через час закапать медовые капли. Развести кипячёной водой мёд с прополисом в пропорции 1:1. Луково-медовое лечение проводится 3 раза в день в течение месяца с недельными перерывами.
Обследуйтесь у терапевта
Глазам нужны витамины
Чтобы предотвратить появление помутнений в хрусталике или остановить их накопление, надо придерживаться молочно-растительной диеты. В питании должно быть много зелени. Шпинат, петрушка и сельдерей при катаракте выступают не как продукты питания, а как лекарства. Утром на первый завтрак желательно выпивать смесь из морковного, яблочного и томатного соков, смешанных в равных количествах без сахара с небольшим количеством мёда и слегка поджаренным хлебом.
Читайте также:

