Как заморозить алоэ в домашних условиях
Обновлено: 08.07.2024
Между этими медикаментозными препаратами существуют определенные различия, перечислим основные из них: различные механизмы действия; скорость наступления терапевтического эффекта; продолжительность действия; разная степень эффективности их терапевтического действия в зависимости от времени приема препарата и приема пищи; стоимость медикаментозных препаратов [1]. Вышеперечисленные факторы не всегда учитываются врачами при лечении больных.
Как известно, у большей части больных ГЭРБ отсутствуют эндоскопические признаки рефлюкс-эзофагита. Однако по мере прогрессирования ГЭРБ появляются патологические изменения слизистой оболочки пищевода. Симптомы этого заболевания оказывают на качество жизни такое же воздействие, что и симптомы других заболеваний, включая и ишемическую болезнь сердца [5]. Замечено [8] отрицательное воздействие ГЭРБ на качество жизни, особенно на показатели боли, психическое здоровье и социальную функцию. У больных, страдающих ГЭРБ, высок риск появления пищевода Барретта, а затем и аденокарциномы пищевода. Поэтому при первых же клинических симптомах ГЭРБ, особенно при возникновении эндоскопических признаков эзофагита, необходимо уделять достаточное внимание своевременному обследованию и лечению таких больных.
Нами изучены результаты клинико-лабораторного и эндоскопического обследования и лечения 30 больных (10 мужчин и 20 женщин), страдающих ГЭРБ в стадии рефлюкс-эзофагита. Возраст больных — от 18 до 65 лет. При поступлении в ЦНИИГ у 30 пациентов выявлены основные клинические симптомы ГЭРБ (изжога, боль за грудиной и/или в эпигастральной области, отрыжка), у 25 больных наблюдались клинические симптомы, в основном ассоциируемые с нарушением моторики верхних отделов желудочно-кишечного тракта (чувство быстрого насыщения, переполнения и растяжения желудка, тяжесть в подложечной области), обычно возникающие во время или после приема пищи. Сочетание тех или иных клинических симптомов, частота и время их возникновения, а также интенсивность и продолжительность у разных больных были различными. Каких-либо существенных отклонений в показателях крови (общий и биохимический анализы), в анализах мочи и кала до начала терапии не отмечено.
При проведении эзофагогастродуоденоскопии (ЭГДС) у 21 больного выявлен рефлюкс-эзофагит (при отсутствии эрозий), в том числе у 4 больных обнаружена рубцово-язвенная деформация луковицы двенадцатиперстной кишки и у одного больного — щелевидная язва луковицы двенадцатиперстной кишки (5 больных страдали язвенной болезнью двенадцатиперстной кишки, сочетающейся с рефлюкс-эзофагитом). Кроме того, у одной больной обнаружена пептическая язва пищевода на фоне рефлюкс-эзофагита и у 8 больных — эрозивный рефлюкс-эзофагит. У всех больных, по данным ЭГДС, обнаружена недостаточность кардии (в сочетании с аксиальной грыжей пищеводного отверстия диафрагмы или без нее).
В лечении таких пациентов использовался гастросидин (фамотидин) в дозировке 40-80 мг в сутки в течение 4 недель (первые 2-2,5 недели лечение проводилось в стационаре ЦНИИГ, в последующие 2 недели пациенты принимали гастросидин в амбулаторно-поликлинических условиях). Терапию гастросидином всегда начинали и продолжали при отсутствии выраженных побочных эффектов, пациентам назначали по 40 мг 2 раза в сутки в течение 4 недель; лишь при появлении диареи и крапивницы дозировку гастросидина уменьшали до 40 мг в сутки.
Исследование было выполнено с учетом критериев включения и исключения больных из исследования согласно правилам клинической практики.
При проведении ЭГДС определяли НР, используя быстрый уреазный тест (один фрагмент антрального отдела желудка в пределах 2-3 см проксимальнее привратника) и гистологическое исследование биопсийного материала (два фрагмента антрального отдела в пределах 2-3 см проксимальнее привратника и один фрагмент тела желудка в пределах 4-5 см проксимальнее угла желудка). При обследовании больных при необходимости проводили УЗИ органов брюшной полости и рентгенологическое исследование желудочно-кишечного тракта. Полученные данные, включая и выявленные побочные эффекты, регистрировали в истории болезни.
Лечение больных ГЭРБ в стадии рефлюкс-эзофагита всегда начинали с назначения им гастросидина по 40 мг 2 раза в сутки (предполагалось, что в случае появления существенных побочных эффектов доза гастросидина будет уменьшена до 40 мг в сутки). Через 4 недели от начала лечения (с учетом состояния больных) при наличии клинических признаков ГЭРБ и (или) эндоскопических признаков эзофагита терапию продолжали еще в течение 4 недель. Через 4-8 недель по результатам клинико-лабораторного и эндоскопического обследования предполагалось подвести итоги лечения больных ГЭРБ.
При лечении больных гастросидином (фамотидином) учитывались следующие факторы: эффективность гастросидина в подавлении как базальной и ночной, так и стимулированной пищей и пентагастрином секреции соляной кислоты, отсутствие изменений концентрации пролактина в сыворотке крови и антиандрогенных эффектов, отсутствие влияния препарата на метаболизм в печени других лекарственных средств.
Двое из 30 больных (6,6%) через 2-3 дня от начала лечения отказались от приема гастросидина, с их слов, из-за усиления болей в эпигастральной области и появления тупых болей в левом подреберье, хотя объективно состояние их было вполне удовлетворительным. Эти больные были исключены из исследования.
По данным ЭГДС, через 4 недели лечения у 17 пациентов из 28 (60,7%) исчезли эндоскопические признаки рефлюкс-эзофагита, у 11 — отмечена положительная динамика — уменьшение выраженности эзофагита. Поэтому в дальнейшем этих больных лечили гастросидином в амбулаторно-поликлинических условиях в течение еще 4 недель по 40 мг 2 раза в сутки (7 больных) и по 40 мг 1 раз в сутки (4 больных, у которых ранее была снижена дозировка гастросидина).
Весьма спорным остается вопрос — рассматривать ли рефлюкс-эзофагит, нередко наблюдаемый при язвенной болезни (чаще всего при язвенной болезни двенадцатиперстной кишки), как осложнение этого заболевания или же считать его самостоятельным, сопутствующим язвенной болезни заболеванием? Наш многолетний опыт наблюдений показывает, что, несмотря на некоторую связь ГЭРБ и язвенной болезни (их относительно частое сочетание и даже появление или обострение рефлюкс-эзофагита в результате проведения антихеликобактерной терапии), все же язвенную болезнь и ГЭРБ (в том числе и в стадии рефлюкс-эзофагита) следует считать самостоятельными заболеваниями. Мы неоднократно наблюдали больных с частыми обострениями ГЭРБ в стадии рефлюкс-эзофагита (при наличии у них рубцово-язвенной деформации луковицы двенадцатиперстной кишки). Последнее обострение язвенной болезни (с образованием язвы в луковице двенадцатиперстной кишки) у этих больных отмечалось 6-7 и более лет назад (значительно реже, чем рецидивы ГЭРБ в стадии рефлюкс-эзофагита), однако при очередном обострении язвенной болезни с образованием язвы в луковице двенадцатиперстной кишки всегда при эндоскопическом исследовании выявляли и рефлюкс-эзофагит. Мы уверены, что при наличии современных медикаментозных препаратов лечить неосложненную язвенную болезнь значительно легче, чем ГЭРБ: период терапии при обострении язвенной болезни двенадцатиперстной кишки занимает значительно меньше времени по сравнению с терапией ГЭРБ; да и в период ремиссии этих заболеваний пациенты с язвенной болезнью двенадцатиперстной кишки чувствуют себя более комфортно, в то время как больные ГЭРБ вынуждены для улучшения качества жизни отказываться от приема значительно большего количества продуктов и напитков.
При обследовании (через 8 недель лечения) трое из 11 больных по-прежнему предъявляли жалобы, ассоциированные с нарушением моторики верхних отделов желудочно-кишечного тракта. Трое больных при хорошем самочувствии отказались от проведения контрольной ЭГДС через 8 недель. По данным ЭГДС, у 7 из 8 больных отмечено исчезновение эндоскопических признаков эзофагита (в том числе у одной больной — заживление пептической язвы пищевода).
Определение НР проводилось у всех 30 больных: в 11 случаях выявлена обсемененность НР слизистой оболочки желудка (по данным быстрого уреазного теста и гистологического исследования материалов прицельных гастробиопсий). Антихеликобактерная терапия в период лечения больным ГЭРБ в стадии рефлюкс-эзофагита не проводилась.

Основная цель врачей во время госпитализации - вылечить пневмонию до такой степени, чтобы вы стали достаточно сильными, чтобы продолжить выздоровление дома. Вас выпишут, когда температура, частота дыхания, частота сердечных сокращений, показания артериального давления и уровни кислорода в крови будут находиться в пределах нормы. Ваш аппетит и уровень концентрации также должны улучшиться.
Но возвращение домой не означает, что вы полностью исцелены. В ближайшее время вы, к сожалению, не будете участвовать ни в каких марафонах. Ваша функция легких может отличаться от той, что была до пневмонии. Но вы можете полностью восстановиться до того уровня активности, который был до постановки диагноза.
К сожалению, у многих людей, чьи легкие были повреждены пневмонией (особенно – коронавирусной), уровень активности может никогда не быть прежним.
Пневмония - серьезная инфекция, которая может повредить легочную ткань. Ваши легкие могут не расширяться полностью, когда вы дышите, или некоторая часть легочной ткани может быть необратимо повреждена. Это может повлиять на количество поступающего кислорода и количество углекислого газа, покидающего тело. Это может вызвать у вас чувство усталости, а иногда и одышку.
После пневмонии часто возникает мышечная слабость. Это может произойти и из-за отсутствия активности и возможного похудения.
Кроме того, люди, у которых есть дополнительные проблемы, такие как болезни легких или сердца, часто испытывают усиление симптомов этих состояний. В этих случаях вам также могут назначить домашний кислород.
Ваш врач даст инструкции, которым нужно следовать, чтобы постепенно приходить в себя уже дома. Это может быть прием лекарств, постепенное увеличение уровня физической активности и выполнение дыхательных упражнений.
Восстановление после коронавирусной пневмонии
Для многих пациентов с COVID-19 избавление от вируса - только половина победы. Многие до сих пор страдают от неприятных последствий, при которых вирус SARS-COV-2 поражает жизненно важные органы, особенно легкие.
Нарушения функции легких, пневмония, снижение насыщения крови кислородом и одышка, фиброз легких и хроническая легочная недостаточность - одно из самых серьезных повреждений, которые COVID-19 наносит легким. Люди с хроническими респираторными заболеваниями и ослабленным иммунитетом особенно страдают.
После COVID-19 часто возникает респираторный дистресс. Даже молодые и здоровые пациенты сообщают об ухудшении функции легких после восстановления, некоторым также требуются аппараты для кислородной поддержки и искусственной вентиляции, которые также могут нарушить качество жизни. Острые респираторные заболевания и снижение иммунитета могут сделать человека склонным к другим проблемам. Экологические факторы, такие как высокие уровни загрязнения воздуха, также усугубляют ситуацию.
Мы предлагаем вам список мер, которые необходимо соблюдать для защиты здоровья легких после COVID-19.
Регулярно выполняйте дыхательные упражнения
Одышка и затрудненный поток кислорода являются частыми симптомами инфекции, поскольку COVID-19 начинает атаковать легкие. Пациентов с COVID часто просят практиковать простые упражнения на глубокое дыхание и медитативные позы, которые могут помочь им лучше дышать и улучшить приток крови к легким и бронхам.
Диафрагмальное дыхание, глубокие дыхательные движения способствуют более глубокому вдоху и движению мышц в легких и груди. Глубокие вдохи в положении лежа на животе также могут помочь увеличить приток кислорода.
Пранаяма считается прекрасным упражнением для улучшения работы легких. Пациенты, страдающие проблемами дыхания и колебаниями уровня кислорода могут тренироваться с использованием респирометра, что также способствует улучшению здоровья легких.
Ешьте продукты, которые увеличивают объем легких
Хорошая диета, богатая витаминами и минералами, повышает иммунитет. Есть определенные продукты, которые выводят токсины и помогают легче дышать. Это простой способ улучшить здоровье легких в домашних условиях.
Следует избегать чрезмерного употребления переработанных и рафинированных продуктов, делать ставку на сезонные продукты, такие как: свекла, зеленый чай, черника, помидоры, орехи и семена, они увеличивают объем легких. Апельсины, лимоны и цитрусовые продукты тоже должны быть в изобилии. Чеснок и куркума - мощные продукты, богатые антиоксидантами, которые, как говорят, обладают противовирусными свойствами.
Обязательно употребляйте много продуктов, богатых омега-3, которые особенно полезны для контроля воспаления в легких и снижения риска других респираторных заболеваний.
Эксперты также рекомендуют людям следить за питательными веществами. Необходим отказ от диет, способствующих снижению веса, которые могут лишить вас необходимых питательных веществ на некоторое время после выздоровления.
Избегайте курения
Курение не только повышает риск заражения и передачи COVID, но и наносит непоправимый вред легким, которые и без того уязвимы. Курение и табак вызывают дополнительную нагрузку на ваши жизненно важные органы, увеличивают вероятность развития других легочных проблем и инфекций в долгосрочной перспективе.
Кардиотренировки могут улучшить дыхательную функцию
Любая деятельность, которая увеличивает ваше дыхание, - это хороший способ восстановить емкость и функцию легких, когда вы находитесь на пути к выздоровлению. Эксперты предлагают пациентам заниматься умеренными или быстрыми физическими упражнениями или спортом. Это может повысить частоту сердечных сокращений и улучшить кровоток.
Регулярно гуляйте (если это безопасно), выбирайте домашние тренировки и кардио упражнения, которые полезны для вашего респираторного здоровья. Асаны йоги также могут помочь восстановить функциональность и повысить иммунитет. Также могут помочь аэробные упражнения.
Не забывайте регулярно тренироваться, но сначала делайте это медленно. Спортсменам также рекомендуется начать восстановление с реабилитационных упражнений, которые приносят пользу здоровью легких, прежде чем переходить к другим быстрым и интенсивным движениям.
Избегайте воздействия загрязнений и дыма
Людям, которые только что вылечились от COVID-19 или у которых нарушена функция легких, следует избегать ненужного воздействия дыма, загрязненной окружающей среды и любой деятельности, которая может помешать функционированию дыхательной системы. Загрязнение может не только увеличить риск повторного заражения, но и подвергнуть вас воздействию канцерогенов и других потенциально опасных раздражителей, которые могут оседать в полостях легких и затруднять дыхание.
Если вам необходимо выйти, соблюдайте все необходимые меры предосторожности, примите лекарства и позаботьтесь о себе. Паровые ингаляции и методы детоксикации также могут оказаться полезными.

Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Онкология является одним из самых известных неизлечимым заболеванием. Рак – это злокачественная опухоль, при которой происходит хаотичное размножение клеток, сопровождающееся инвазией в подлежащие ткани и метастазированием в отдаленные органы с током лимфы или крови. Если говорить простым языком, то недуг вызывает мутацию клеток. Раковые клетки не умирают в теле человека, а скапливаются и тем самым образуют опухоль. Это может произойти в теле любого человека – болезнь не выбирает жертву по полу или цвету кожи. Однако есть один важный фактор – общее состояние организма и иммунитета, от этого зависит, справится ли наше тело с борьбой с больными клетками или нет.
В большинстве случаев онкология воспринимается пациентами как смертный приговор. Но не все раковые образования приводят к гибели. Часть заболевших все же избавляется от недуга и вспоминают об этом как о страшном сне. Однако есть и большое количество летальных исходов.
Врачи выделяют несколько типов рака в зависимости от пораженного органа. Злокачественная опухоль может в любом органе человека, потому рак можно назвать группой заболеваний.
Виды рака:
- Меланома – поражение кожных покровов;
- Лейкоз – образование в кроветворной системе;
- Карцинома – поражение эпителиальной ткани органа;
- Лимфома – поражение лимфатической системы;
- Саркома – злокачественная опухоль в нервной, соединительной или опорной ткани тела.
Существуют и другие виды заболевания, такие как тератома, глиома, хориокарцинома, бластома. Но они встречаются намного реже, чем те, которые перечислены выше. Но в этом и состоит их опасность – они не исследованы так хорошо, поэтому они чаще приводят к летальному исходу.
Свидетельствовать о наличии онкологии могут самые разные симптомы. Они также зависят от органа, который поразил недуг. Список симптомов рака очень большой, поэтому стоит подробно разобраться в этом вопросе.
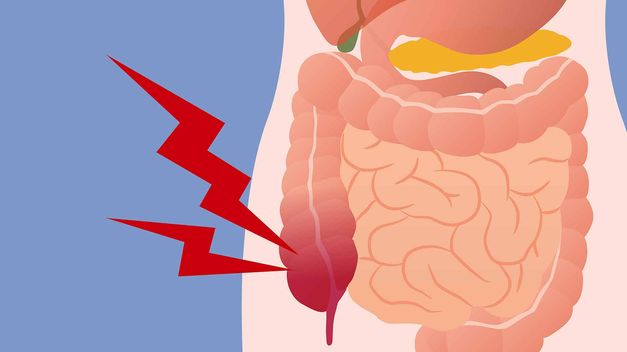
Симптомы рака кишечника
Это одна из разновидностей злокачественных опухолей, расположенная на слизистой оболочке толстой кишки. Сегодня такой недуг занимает второе место по распространенности у людей старше 45 лет. Рак кишечника отличается от других онкологических заболеваний более тяжелым течением, серьезными осложнениями и неблагоприятными прогнозами. Локализация рака кишечника может быть любой, так как опухоль образовывается на слизистой оболочке любого участка кишечника.
Главная сложность – полное отсутствие острых болезненных проявлений на начальной стадии. Из-за этого люди поздно обнаруживают наличие недуга, примерно половина случаев обнаруживаются на поздних стадиях.
При раке кишечника симптомы у женщин и мужчин одинаковы, но разнятся у всех в зависимости от локализации опухоли. Случай, при котором новообразование возникает в подвздошной, тощей и двенадцатиперстной кишках – достаточно редкое явление. В таком случае появляются следующие симптомы:
- Отвращение к пище;
- Изжога;
- Отрыжка;
- Тошнота;
- Болезненность в любой части живота;
- Чувство давления в желудке;
- Окрашивание кала в темный цвет.
Если раковая опухоль находится в толстом кишечнике, то заболевшего беспокоят следующие симптомы:
- Нарушение функционирования кишечника;
- Развитие анемии;
- Схваткообразные боли в животе;
- Нерегулярный стул (запор сменяется диареей);
- Вздутие левой части живота;
- Развивается частичная непроходимость кишечника.
Симптомы рака прямой кишки
Такой недуг развивается на фоне предшествующего хронического заболевания. Люди, имеющие хроническую патологию кишечника, должны проходить регулярное медицинское обследование. Это требуется для того, чтобы обнаружить заболевание на ранних стадиях и избежать осложнения.
В начале симптомы выражаются не ярко, однако регулярное их появление должно насторожить и послужить поводом для обследования. О раке кишки свидетельствуют следующие симптомы:
- Анемия;
- Боли;
- Общая усталость;
- Слизистые или гнойные выделения;
- Острые боли в нижней части живота и промежности, возникающие до дефекации и во время нее;
- Ложные позывы к дефекации;
- Недержание газа и кала;
- Выделение крови при дефекации.
Особенно опасным является наличие крови в кале – стоит отметить, этот симптом не относится к ранним, он свидетельствует об уже развитой в организме опухоли, однако нередко именно он становится первым, обращающим на себя внимание пациента.
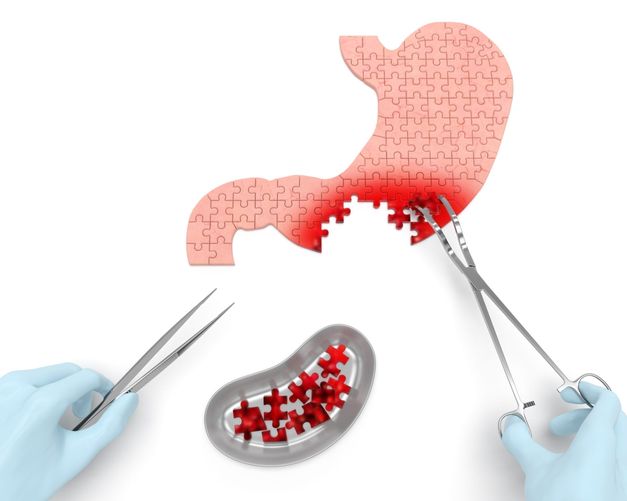
Симптомы рака желудка
Специалисты относят рак желудка к одному из самых распространенных типов онкологии. Однако, как и в предыдущих случаях, выявить его наличие достаточно сложно. Клиническая картина сглажена, патологию легко перепутать с обычным недомоганием. Первые симптомы рака желудка не дают выявить патологию до поздних стадий.
Первые признаки заболевания:
- Слабость;
- Снижение работоспособности;
- Апатия;
- Вялость;
- Упадок сил;
- Легкий дискомфорт;
- Изжога;
- Приступы тошноты и рвоты;
- Отрыжка воздухом;
- Головная боль;
- Тяжесть в области живота.
- Резкое и беспричинное похудение;
- Анорексия;
- Вздутие живота;
- Кровотечение;
- Узелки;
- Зоб;
- Тошнота и рвота;
- Чувство быстрого насыщения;
- Желтуха;
- Анемия.
Симптомы рака поджелудочной железы
Долгое время заболевание протекает бессимптомно. Зачастую первые жалобы появляются уже на поздних стадиях, когда опухоль сдавливает соседние органы, приводит к перекрытию просвета протоков, интоксикации организма продуктами распада.
Первые симптомами рака поджелудочной железы:
- Тяжесть и дискомфорт в верхних отделах живота;
- Жажда;
- Апатия;
- Быстрая утомляемость;
- Потеря аппетита;
- Повышение уровня сахара в крови;
- Частый жидкий стул.
Симптомы рака молочной железы
Человеческие молочные железы состоят из трех типов тканей – соединительной, жировой и железистой. Раком груди же называют злокачественную опухоль, которая развивается в железистой ткани. Существует миф, что этот недуг преследует только женскую часть населения, однако это не так, мужчины с таким диагнозом есть. Однако у женщин такой тип онкологии встречается в 100 раз чаще. Мутации, приводящие к развитию онкологии, бывают наследственными и приобретенными.
Как и многие другие злокачественные опухоли, рак груди развивается бессимптомно. Зачастую недуг обнаруживается самими больными или выявляется случайно при проведении профилактических исследований. Специалисты выделяют целый ряд симптомов рака груди:
Признаки и симптомы рака печени
В России ежегодное число вновь диагностированных случаев за последние 10 лет выросло с 3500 до 5000. Мужчины болеют в 3 раза чаще, чем женщины.
Рак печени – это злокачественная опухоль, развивающаяся из клеток печени в результате их трансформации. Недуг развивается на фоне длительного воспаления в органе, обычно у пациентов с циррозом. Специалисты разделяют заболевание на первичный и вторичный рак. Они имеют одинаковые признаки. Симптомы недуга неспецифичны и могут встречаться при других заболеваниях, например, при гепатите, циррозе, раке желчных протоков
Ранние признаки злокачественной опухоли печени:
- Запоры и поносы;
- Сниженный аппетит;
- Постоянное недомогание и усталость;
- Снижение веса;
- Ощущение дискомфорта из-за вздутия живота;
- Тошнота, иногда рвота;
- Озноб;
- Повышение температуры.
Симптомы рака печени:
- Расстройство ЖКТ проявляются как изменение стула – диарея, запор или метеоризм;
- Боли в животе из-за роста опухоли;
- Высокая концентрация жидкости в животе;
- Резкая потеря веса;
- Желтуха.
Симптомы рака горла
Заболевание характеризуется появлением злокачественного эпителиального новообразования, которое поражает разные отделы гортани.
Среди наиболее распространённых причин рака горла и негативных факторов, провоцирующих болезнь, можно обозначить следующие:
- Длительное курение;
- Частое употребление спиртных напитков;
- Значительные изменения в тканях, наличие доброкачественных образований – кисты, фибромы, невылеченное воспаление в организме;
- Постоянное вдыхание вредных газов, кислот, щёлочи, бензина и выхлопных газов, а также попадание в лёгкие пыльного воздуха.
В течение первых нескольких месяцев пациенты ощущают:
- першение в горле;
- сухость;
- ощущение присутствия инородного тела.
Позднее присоединяется следующая симптоматика:
- нарушение глотания;
- утомляемость;
- глухой голос;
- боль при глотании;
- утренняя боль при глотании, а позднее – постоянная.
Стоит отметить, что такая симптоматика также может говорить о наличии ларингита и фарингита. Клиническая картина при поражении этой области следующая:
Симптомы рака легких
Рак легких – злокачественная опухоль, источником которой являются клетки бронхиального и альвеолярного эпителия. Это опасное заболевание характеризуется неконтролируемым ростом клеток в тканях лёгкого, склонностью к метастазированию. При отсутствии лечения процесс развития опухоли может распространиться за пределы легкого в близлежащие или отдаленные органы.
Причиной рака легких, в подавляющем большинстве случаев, становится долгосрочное курение. Реже вероятностью заболевание проявляется у людей, которые не имеют этой вредной привычки. В этом случае можно всему виной сочетание генетических факторов и воздействие радона, асбеста, вторичного табачного дыма или других форм загрязнения воздуха.
Специалисты выделяют следующие симптомы заболевания:
- Сильный частый кашель;
- Кашель с выделением крови;
- Боль в груди;
- Большой стаж курильщика;
- Изменение голоса - хрипота;
- Свистящее дыхание;
- Резкая потеря веса.
Любая раковая опухоль помимо локальной симптоматики вызывает интоксикацию организма, при локализации очага в легких эти проявления особенно выражены.
Симптомы рака шейки матки
Один из самых распространенных видов онкологии среди женщин. Этот вид злокачественной опухоли возникает в основном в возрасте 35-55 лет. Реже в более молодом возрасте.
На ранних стадиях опухоль не дает о себе знать. Врачи выделяют следующие основные симптомы рака матки:
- Обильные вагинальные кровотечения, которые возникают после визита к гинекологу, полового акта, в период менопаузы, в промежутках между месячными;
- Кровянистые или гнойные выделения с резким и неприятным запахом;
- Продолжительные спазмические боли внизу живота и области матки, отдающиеся в пояснице;
- Тазовые боли во время полового акта и излишняя сухость влагалища;
- Резкая потеря в весе за несколько недель;
- Присутствие крови в моче и резкое учащение мочеиспускания;
- Отечность конечностей;
- Беспричинное высокое потоотделение;
- Повышение температуры без признаков простуды (37,5 и 37,8℃).
Симптомы рака кожи
Рак кожи – злокачественное новообразование, представляющие серьезную угрозу здоровью. С каждым годом число пациентов с этим диагнозом неуклонно растет. Основным симптомом этой злокачественной опухоли является появление новообразования в виде небольшого уплотнения, окрашенного в тёмно-коричневый, красный или даже чёрный цвета, хотя окрас опухоли может особо и не отличаться от цвета здоровой кожи.
Врачи выделяют следующие основные симптомы:
- Кровотечения и образование язв;
- Изменение цвета кожи;
- Боль в области образования, которая может усиливаться при надавливании;
- Жжение и зуд;
- Болезненность и увеличение лимфоузлов рядом с опухолью;
- Уплотнение области кожи.
Симптомы рака яичников
Это злокачественная опухоль, которая возникает из-за бесконтрольного роста клеток в ткани яичников. В начале недуг протекает бессимптомно и даёт о себе знать только на поздних стадиях.
Специалисты выделяют следующие основные симптомы:
- Болевой синдром, вызванный перекрутом ножки опухоли;
- Слабость;
- Вздутие живота;
- Недомогание;
- Ухудшение аппетита;
- Нарушение функционирования ЖКТ – метеоризм, запоры и тошнота;
- Развитие асцита;
- Развитие опухолевого плеврита;
- Сердечно-сосудистая и дыхательная недоста
- точность;
- Отеки нижних конечностей;
- Тромбозы;
- Метастазы в печени легких и костях.
Симптомы рака мозга
Это онкологическое заболевание также может протекать бессимптомно и поражает ткани и участки головного мозга. Такой недуг встречается реже чем другие опухолевые заболевания. Он отличается своим стремительным развитием и метастазированием.
Признаки рака головного мозга подразделяются на общемозговые, то есть проявляющиеся при всех без исключения видах заболевания, и очаговые, по совокупности которых можно составить первичное представление о локализации новообразования.
К общим симптомам рака головного мозга относят:
- внезапные головокружения, тошнота и рвота, обморочные состояния;
- ощущение постоянной усталости, сонливость;
- появление проблем со зрительным восприятием – расплывчатость картины и галлюцинации;
- появление постоянных головных болей, которые усиливаются при резких движениях головы и не снимаются лекарствами;
- нарушение ориентации в пространстве и координации.
Симптомы рака почки
Заболевание может быть представлено одной опухолью почки. В некоторых же случаях встречаются одновременно поражения обеих почек, или 2 или более опухоли в одном органе. Раковые клетки провоцируют разрушение здоровой почечной ткани, за счёт которой в дальнейшем они растут. Токсины, выделяемые в процессе роста опухоли, приводят к отравлению организма, которое может закончиться летальным исходом.
Ряд основных симптомов при онкологии почек:
- Повышенного артериального давления;
- Нарушение белкового обмена;
- Истощение или снижение массы тела;
- Гипертермии;
- Лихорадки;
- Изменения в крови – повышенная скорость оседания эритроцитов, анемия, гиперкальциемия, полицитемия;
- нарушения функции печени.
Где лечат рак в Красноярске?

Сердце и сосуды образуют кровеносную систему организма. Основная цель работы этой системы – снабжение всех тканей кислородом. Повреждения крупных сосудов опасны для здоровья, а иногда и для жизни. Эпизодические травмы мелких сосудов не столь угрожающие, однако хроническая ломкость может приводить к серьезным заболеваниям в будущем. Мы поясним, почему капилляры, а точнее стенки капилляров, становятся слабыми или проницаемыми и разберем, какими способами их можно укрепить.
Какие сосуды есть в теле человека
Система кровообращения состоит из сердца и нескольких типов сосудов. Они отличаются строением и присущими функциями, а повреждения несут неодинаковые последствия.
- трехслойные;
- мышечные;
- эластичные;
- плотные.
- трехслойные;
- мышечные и безмышечные;
- способны растягиваться.
- однослойные;
- узкие.
Вены и артерии повредить непросто. Для этого нужно сильное механическое воздействие, приводящее к наружному или внутреннему кровотечению. Травмы капилляров мы не всегда замечаем, поскольку они вызывают лишь подкожное кровоизлияние. Проявляется это через гематомы (проще говоря – синяки).
Как понять, что у человека слабые сосуды
В данном случае мы будем говорить не об эффективности или недостаточности кровообращения. Хотя, когда органы не получают кислорода, тоже говорят о слабости системы. Мы остановимся на ломкости капилляров – склонности к повреждению их стенок.
Синяки и подкожные кровоподтеки периодически появляются у всех. Но у отдельных людей это происходит слишком часто. Им необязательно ударяться – достаточно прикосновения с приложением небольшой силы. Это не индивидуальная особенность организма, а патологическое состояние, с которым нужно бороться.
Для диагностики проводят простой тест. На среднюю часть плеча накладывают жгут или манжету для создания давления (как при заборе крови на анализ). Если через 5-10 минут появились мелкая геморрагическая сыпь – на это необходимо обратить внимание и постараться улучшить состояние сосудистых стенок. При выполнении этого теста важно не оставлять жгут надолго во избежание нарушения кровообращения.
Почему сосуды становятся ломкими
Причины такого явления можно разделить на две группы. Первая – это наследственные или аутоиммунные заболевания, в результате которых появляются кровоизлияния и гематомы. При их диагностировании требуется лечение. Вторая группа – неблагоприятные условия, ослабляющие организм в целом. Для восстановления прочности и эластичности элементов системы кровообращения в этом случае может быть достаточно народных средств.

Болезни, из-за которых сосуды становятся слабыми
Непосредственно к ломкости капилляров приводит болезнь Шенлейн-Геноха (другие названия – геморрагический васкулит, пурпура). Кровоподтеки локализуются чаще на ногах, иногда поднимаются на живот и спину, а также руки. Заболевание является аутоиммунным и связано с чрезмерным накоплением иммунных комплексов IgA.
Укреплять сосудистые стенки необходимо и пациентам с нарушениями свертываемости крови. Например, дети, больные гемофилией, постоянно ходят в синяках. С возрастом последствия усугубляются, поскольку страдают все элементы системы кровообращения. Присутствует риск угрожающих жизни кровотечений и кровоизлияний в головной мозг.
Также ослабляют сосуды перенесенные вирусные заболевания. Появление геморрагической сыпи через неделю после гриппа – распространенное явление. В некоторых случаях оно становится реакцией не на сам вирус, а на препараты для борьбы с ним.
Сердечно-сосудистые заболевания: причины или последствия?
В большинстве случаев правильнее говорить о взаимной зависимости. Хотя большая часть сердечно-сосудистых заболеваний связана с патологиями артерий, от некоторых страдают и капилляры. Снижение тонуса сосудистой стенки или сужение просвета капилляров, препятствует нормальному кровообращению и снабжению головного мозга питательными веществами и кислородом.
Среди болезней следует отметить:
- гипертонию;
- цереброваскулярные патологии;
- системную склеродермию;
- системную красную волчанку.
Есть и случаи, когда нарушение эластичности и проницаемости стенки капилляров приводит к развитию сердечно-сосудистых заболеваний, включая гипертонию и инсульт. В частности, такое наблюдается в клинической картине сахарного диабета. Под токсическим действием избытка глюкозы, активируются механизмы вызывающие повреждение стенки сосудов, увеличение ее проницаемости. Поэтому у диабетиков очень высокий риск кровоизлияний в головной мозг и инфарктов миокарда
Факторы, ослабляющие сосуды
Кровеносная система напрямую связана со всеми органами человеческого тела. Она помогает питаться каждой клеточке и в то же время отводить отходы жизнедеятельности. Поэтому общее состояние здоровья тоже способно повлиять на степень ломкости.
Ослабить сосуды могут:
- недостаток витаминов;
- затяжные стрессы;
- вредные привычки;
- физическое истощение;
- колебания гормонального фона;
- отравления.
Улучшить ситуацию и укреплять стенки своими силами в таких случаях проще. Здоровый образ жизни, витамины, народные средства способствуют решению проблемы, причем не локально, а комплексно. Но предварительно стоит пройти обследование и убедиться, что за нарушением прочности оболочек не скрывается серьезное заболевание.
Какими способами можно укрепить сосуды
Флебологи утверждают, что укреплять их нужно систематически, а не время от времени. Не стоит дожидаться, пока на ногах начнут проступать варикозные звездочки или появятся первые признаки нарушения кровообращения.
Кровеносный сосуд не отдыхает ни минуты, поэтому дополнительная поддержка никогда не мешает. Лучше не экспериментировать и сначала проконсультироваться с врачом. Он уточнит, подходит ли вам то или иное средство.
Как укрепить сосуды с помощью диеты
Главный враг сердечно-сосудистой системы – холестерин. Это вещество провоцирует уплотнение стенок сосудов. Так что в умеренной концентрации оно даже полезно.
Есть комплекс продуктов, обладающих капилляропротекторным эффектом. Сюда входят:
- овощи и фрукты, богатые витамином C;
- бобовые;
- гречка;
- зелень (особенно щавель);
- рыба;
- молоко;
- морепродукты.
Очень полезны отвары различных ягод, особенно шиповника и черноплодной рябины.
Здоровая еда – не значит безвкусная. Оливковое масло, кайенский перец и куркума способны и улучшить кровообращение, и придать блюду колорит.
Рацион стоит скорректировать, если в нем присутствуют вредные продукты. Укрепить сосуды не получится, если постоянное есть фаст-фуд, пить кофе, употреблять алкоголь, курить. Они дают прямо противоположный эффект.
Витамины, помогающие укрепить капилляры
Существует много полезных веществ, благотворно влияющих на здоровье кровеносной системы. Лучше всего сосудистый эпителий укрепляют витамины групп:
- A (содержится в моркови, говяжьей печени, рыбе, брокколи, сыре, абрикосах, дыне);
- B (можно найти в молоке, почках, яйцах, сельди, зерновых);
- C (им богаты цитрусовые, зелень, шиповник, облепиха, капуста, томаты);
- K (потребляется из чернослива, огурцов, оливкового масла, спаржи, кайенского перца).
Улучшить состояние сосудов в целом помогают также витамины E и PP. Их действие направлено преимущественно на нормализацию липидного обмена. Если из продуктов питания получить нужное количество полезных веществ не удается, их можно добрать из препаратов.
Как здоровый образ жизни помогает укрепить сосуды
Отказ от вредных привычек и ведение здорового образа жизни позволяют укрепить не только капиллярные стенки, но и сердечно-сосудистую систему в целом. Кроме отказа от курения, алкоголя и жирной пищи, врачи рекомендуют:
- давать телу умеренные нагрузки (особенно ногам во избежание варикоза);
- воздерживаться от подъема непосильных тяжестей;
- не перегревать организм (под солнечными лучами, в бане);
- носить удобную обувь;
- избегать давящей одежды (особенно с резинками).
На состояние сосудов благотворно влияет и массаж. При этом речь идет об обычном ручном воздействии. Оно улучшает общее состояние, стимулирует кровообращение, однако при тромбофлебите противопоказано. Лимфодренажный и вибромассаж, напротив, вредны для сосудистого эпителия.
Еще один полезный компонент здорового образа жизни – контрастный душ. Он тренирует всю кровеносную систему (не только капилляры, но также вены и артерии).
Как улучшить состояние сосудов народными средствами
Народные средства могут стать мерой профилактики ломкости и оказывать укрепляющее воздействие. Распространенными являются отвары и настойки:
- из плодов шиповника, трав пустырника, сушеницы и лабазника;
- из головок чеснока и лимона;
- из барбариса (можно брать и ветви, и корни);
- из цветков гречихи;
- из шиповника и боярышника;
- из клюквы и чеснока.
Вариантов их приготовления существует много (они преимущественно отличаются пропорциями). Главное – ингредиенты.
Если нет желания готовить настой, достаточно натуральных чаев. Зеленый, анисовый или любой другой листовой помогает не только укрепить, но и почистить сосуды. Полезны и компрессы капустного листа. Его нужно прикладывать локально – на места, где капилляры уже повреждены.
Медикаментозное укрепление сосудов головного мозга
Когда описанные методы перепробованы, но желаемого эффекта нет, пора обращаться к врачу. Он подберет подходящее лекарство. Самолечением заниматься нельзя, ведь нужно точно понимать, из-за чего возникла проблема и каким действием должен обладать препарат, чтобы ее решить.
Капилляропротекторное действие оказывают:
- троксерутин и другие производные рутина;
- пирикарбат;
- эсцин;
- трибенозид
С их помощью можно укрепить сосуды, ускорить метаболизм в их клетках, повысить проницаемость стенок. Однако, они имеют ряд противопоказаний и перед их приемом необходимо проконсультироваться с врачом. В целом в результате их приема улучшается кровообращение. А вот ноотропы в этом случае бесполезны. Хотя они улучшают мозговое кровообращение, сосудистый эпителий укрепить они не способны.

Мы назвали пять методов, позволяющих укрепить капиллярные стенки при отсутствии серьезных заболеваний. Пользоваться ими под силу всем. Поэтому поддерживать здоровье сердечно-сосудистой системы не так сложно, как кажется.

Зубная боль – крайне неприятное явление, которое знакомо практически каждому человеку. Характеризуется разной локализацией и периодичностью (эпизодическая, постоянная). Причины и механизм ее возникновения также разнообразны. В этой статье поговорим об острой зубной боли, причинах ее развития, о том, какие доступные средства из домашней аптечки принять, чтобы облегчить тягостное состояние, и о возможных последствиях затягивания обращения к стоматологу.
Содержание
Можно ли терпеть зубную боль
При кратковременной острой болезненности, спровоцированной попаданием в кариесную полость кислой или сладкой пищи, проходящей после полоскания и прекращения действия раздражителя, посещение стоматолога можно отложить на пару дней. Такая боль характерна при неглубоком кариесе, эрозии эмали.
Но случается, что зуб болел, а потом перестал и человек не обращается за медицинской помощью. На самом деле заболевание, спровоцировавшее появление неприятных ощущений, переходит в хроническую форму, и прекращение боли может свидетельствовать о гибели пульпы, переходе патологического процесса за пределы зуба (бессимптомный процесс). Часто зуб впоследствии приходится удалять, а воспалительный процесс переходит на другие органы и ткани, в сложных и запущенных ситуациях консервативное лечение неэффективно и без оперативного вмешательства уже не обойтись.

Временное стухание острой зубной боли не является признаком выздоровления
Осложнения
Откладывая прием к стоматологу, вы рискуете вместо одного больного зуба получить серьезные осложнения:
- некроз пульпы – гибель и разрушение клеток соединительной ткани, заполняющая полость зуба;
- периодонтит – после гибели пульпы процесс распространяется за пределы зуба и начинается воспаление тканей пульпозной камеры;
- абсцесс – гнойный процесс мягких тканей полости рта или тела челюсти;
- флегмона – разлитой гнойный процесс, который распространяется по межклеточным пространствам мягких тканей лица, шеи и грудной клетки.
Когда точно нужно срочно бежать к врачу
Консультация стоматолога требуется, если у вас:
- болевые ощущения не проходят в течение суток (в течение 2х суток, если боль появилась после удаления, имплантации, выполнения хирургических манипуляций, возникает болевой синдром при нажатии на зуб);
- если болевой синдром любой интенсивности в челюсти сопровождается лихорадкой и/или общим недомоганием;
- при самостоятельном осмотре ротовой полости обнаружен десневой капюшон (покраснение, набухание десны) или гнойное воспаление;
- постепенно нарастает интенсивность болевого синдрома;
- кровоточивость дёсен и болезненность.
Чем снять острую зубную боль
Для лечения острой зубной боли в домашних условиях можно использовать следующие группы лекарственных средств:
- Нестероидные противовоспалительные препараты(НПВС) – (Нимесил, Найз, Нимесулид и др.). Можно принимать не более 2 раз в день.
- Ненаркотические анальгетики центрального и периферического действия – (Анальгин, Пенталгин, Парацетамол, Кеторол, Кетанов и др.).
- Местные анестетики – (Лидокаин, Новокаин и др.). Считаются самыми сильными лекарственными средствами для снятия зубной боли.
Таблетки от острой зубной боли
Таблетки быстро и сравнительно надолго снимают острую зубную боль. Многие такие обезболивающие лекарства отпускаются без рецепта и есть в домашних аптечках.
Нимесулид

Упаковка Нимесулида
Нимесулид — НПВС, подгруппа сульфонанилидов. Имеет противовоспалительный, обезболивающий, жаропонижающий эффект. С осторожностью принимать лицам с заболеваниями желудочно-кишечного тракта.
- Как принимать: 1 таблетка после еды или содержимое 1 пакетика растворить в ½ стакана воды, принять после еды. Не более 2 раз в сутки.
- Стоимость: от 40 руб. (10 таблеток) и от 120 руб. (4 пакетика).
- Производитель: Дарница, ОЗОН Фарм, Акрихин ХФК АО и др.
- Форма выпуска и дозировка: таблетки по 100 мг 10, 30 шт. в упаковке, гранулы для приготовления суспензии 4, 10 и 30 пакетов по 2 г в упаковке. Для перорального приёма.
- Противопоказания: аллергические и другие реакции на препарат в прошлом, воспалительные заболевания кишечника в стадии обострения, сопутствующий приём других средств из группы НПВС, внутренние кровотечения в анамнезе, нарушения свёртывания крови, почечная, печёночная, сердечная недостаточность, дети до 12 лет, беременность и период лактации, непереносимость компонентов.
- Отпускается: без рецепта.
Парацетамол

Упаковка Парацетамола
Парацетамол — анальгетик-антипиретик. Обладает обезболивающим, жаропонижающим эффектом.
- Как принимать: 1 таблетка после еды, не более 4 раз в сутки.
- Стоимость: от 10 руб.(10 таблеток).
- Производитель: Обновление ПФК, Фармстандарт-Лексредства и др.
- Форма выпуска и дозоровка: таблетки по 500 мг 10, 12, 20 шт. в упаковке.
- Противопоказания: аллергические и другие реакции на препарат в прошлом, непереносимость компонентов, дети до 6 лет, острая почечная, печёночная недостаточность.
- Отпускается: без рецепта.
Анальгин

Упаковка Анальгина
Анальгин — анальгетик-антипиретик периферического действия, производный пиразолона. Обладает обезболивающим, жаропонижающим эффектом.
- Как принимать: 1 таблетка после еды, не более 2-3 раз в сутки.
- Стоимость: от 50 руб.(10 таблеток) и от 100 руб. (10 ампул).
- Производитель: RENEWAL, Обновление ПФК АО, Авексима Сибирь ООО и др.
- Форма выпуска и дозировка: таблетки по 500 мг 10, 12, 20, 30, 50 шт. в упаковке, ампулы по 2 мл 10 шт. упаковке.
- Противопоказания: аллергические реакции и другие реакции на препарат в анамнезе, индивидуальная непереносимость, нарушения кроветворения, беременность и лактация, дети до 15 лет, в зависимости от возрастной категории и пути введения, острая почечная, печёночная недостаточность.
- Отпускается: без рецепта.
Кеторол

Упаковка Кеторола
Кеторол — анальгетик-антипиретик центрального действия, производный пирролизин-карбоксиловой кислоты. Обладает обезболивающим, жаропонижающим действием.
- Как принимать: 1-2 таблетки после еды, не более 3-4 раз в день.
- Цена: от 30 руб. (20 таблеток) и от 90 руб. (10 ампул).
- Производитель: МАКИЗ-ФАРМА ООО, Д-р Редди , с Лабораторис ЛТД (Индия) и др.
- Форма выпуска и дозировка: таблетки в оболочке по 10 мг 20 шт. в упаковке, ампулы по 1 мл 10 шт. упаковке.
- Противопоказания: аллергические реакции и другие реакции на препарат в прошлом, непереносимость компонентов, нарушения кроветворения, беременность и лактационный период, заболевания желудочно-кишечного тракта в стадии обострения, дети до 16 лет, в зависимости от пути введения и возрастной категории, острая печёночная, почечная недостаточность.
- Отпускается: по рецепту.
Что еще помогает при острой зубной боли
При приступах сильной острой боли можно принимать другие сильнодействующие препараты в виде порошка или спрея местного действия.
Нимесил

Пакетики Нимесила
Нимесил — НПВС, подгруппа сульфонамидов. Имеет противовоспалительный, обезболивающий, жаропонижающий эффект. С осторожностью принимать лицам с заболеваниями желудочно-кишечного тракта.
- Как принимать: содержимое 1 пакетика растворить в половине стакана воды, принимать после еды. Не более 2 раз в сутки.
- Стоимость: от 700 руб. (30 пакетов), от 300 руб. (9 пакетиков).
- Производитель: BERLIN-CHEMIE.
- Форма выпуска идозировка: гранулы для приготовления суспензии. Для перорального употребления. В упаковке 9, 30 пакетов по 2 г.
- Противопоказания: аллергические реакции и другие реакции на препарат в прошлом, воспалительные заболевания кишечника в стадии обострения, сопутствующий приём других средств из группы НПВС, внутренние кровотечения в анамнезе, нарушения свёртывания крови, почечная, печёночная, сердечная недостаточность, дети до 12 лет, беременность и лактационный период, непереносимость компонентов.
- Отпускается: без рецепта.
Лидокаин

Спрей Лидокаин
Лидокаин — местный анестетик.
- Как принимать: 1 доза = 1 распыление, местно не более 1-2 распылений или смочить тампон в растворе спрея или ампулы и положить в кариозную полость. Детям до 2 лет обезболивать ТОЛЬКО с помощью тампона!
- Цена: от 20 руб.(ампулы) и от 300 руб. (спрей).
- Производитель: Эгис Фармацевтический завод (Венгрия), Эллара, Фармасинтез и др.
- Форма выпуска и дозировка: спрей 50 мл для местного применения, ампулы по 2 мл 10 шт. упаковке.
- Противопоказания: аллергические реакции и другие реакции на препарат в прошлом, тяжёлые кровотечения, индивидуальная непереносимость, гипотония, брадикардия, беременность и лактационный период, патологии сердечно-сосудистой системы, дети до 16 лет, в зависимости от пути введения и возрастной категории, пожилой возраст старше 65 лет.
- Отпускается: по рецепту.
Какие таблетки нельзя принимать
Принимать любые препараты следует строго по инструкции. Бесконтрольный приём препаратов может повлечь за собой такие осложнения, как язва желудка, гастрит, нарушения в работе печени, почек, кроветворной системы. Перед приёмом лекарственных средств необходимо проверить их срок годности.
Нельзя принимать любые обезболивающие препараты перед посещением врача, потому что лекарственное средство изменит симптоматику и затруднит постановку правильного диагноза.

Не принимайте обезболивающие таблетки перед приемом у врача!
Лечение острой зубной боли в домашних условиях
Лучший выход из положения – посещение стоматолога в кратчайшие сроки, в крайнем случае – приём лекарственного препарата для облегчения боли с последующим обращением к врачу.
Некоторые народные методы, которые можно применять:
- прикладывание холодного компресса к щеке или кусочка льда к больному зубу на непродолжительное время несколько уменьшит болевые ощущения (холод сузит сосуды, задержит скорость распространения воспаления). Будьте бдительны: нельзя допускать соприкосновения холода с кожей, особенно длительно время, чтобы избежать обморожения;
- полоскание раствором 3% перекиси водорода с водой эффективно борется с болезнетворной микрофлорой и помогает убрать налёт, размягчая его. С этой же целью результативно полоскание раствором хлоргексидина, мирамистина;
- спиртовой компресс на полость зуба несколько уменьшает болезненность на короткое время благодаря анальгезирующему эффекту и дезинфекции. Кусочек ваты, смоченный в спирте или водке, помещаем внутрь кариозной полости;
- полоскание раствором соды (1 ч.л. на стакан воды) и/или соли (1 ч.л. на стакан воды) уменьшает отёк и сдавление нерва, благодаря уменьшению осмотического давления в тканях. Действенно при дискомфорте, возникшем при приёме пищи. Полоскать в течение 5-10 минут;
- полоскание настоем ромашки, шалфея уменьшает воспалительный процесс и отёк дёсен. 2 ст.л. травы залить 1 стаканом кипятка и настаивать в течение 15-20 минут. Тёплым настоем полоскать 4-6 раз в день.
Острая зубная боль при заболеваниях
Болевой синдром может появляться на фоне заболеваний. Если не лечить их, они приведут к осложнениям. Наиболее частые заболевания, вызывающие болевой синдром:
- Кариес. При глубоком поражении острая боль появляется при воздействии горячей, холодной пищи или воды. Болезненные ощущения при температурном воздействии свидетельствуют об истончении стенки кариесной полости и возможном развитии пульпита.
- Пульпит. Сильнейшая острая боль часто усиливается в вечернее и ночное время, имеет пульсирующий характер без чёткой локализации с иррадиацией в висок или ухо.
- Периодонтит. Острая боль при надкусывании – чаще свидетельствует о развитии этой болезни. Медикаментозные и народные средства при данной патологии не помогут. Лечение будет длительным, трудоёмким и проходить в несколько этапов.
- Флюс или абсцесс. Для них свойственна острая пульсирующая боль, свидетельствующая о развитии гнойного процесса. Имеется припухлость в полости рта, в тяжёлых случаях может быть припухшей щека.
- Онкологические заболевания челюстно-лицевой области. Боль покалывающая, с возможным онемением, мышечной слабостью.
- ЛОР-заболевания. Боль иррадиирует в заднюю часть верхней и нижней челюсти.
- Челюстно-лицевая невралгия.
- Патологии сердечно-сосудистой системы (стенокардия, инфаркт миокарда). Боль иррадиирует в угол нижней челюсти слева.
- Мигренозные, кластерные и другие виды головной боли. Острая приступообразная боль в верхней челюсти с одной стороны, позади глазницы, часто провоцируется приёмом алкоголя.
- Патологии височно-челюстного сустава. Рот открывается не полностью, при движении челюстью слышны щёлкающие, скрипящие звуки, боль впереди от козелка уха.
При выявлении ложных, иррадиирующих болей, мы направляем пациента к соответствующему смежному специалисту, который после обследования определит дальнейшую тактику лечения.
Острая зубная боль у беременных
Из-за повышенного уровня кислотности в ротовой полости и нехватки питательных веществ зубы быстрее поддаются разрушению во время беременности и лактации. Но в такие периоды при появлении острой боли крайне нежелательно принимать лекарственные препараты в связи с их токсическим воздействием на организм плода или ребёнка вплоть до пороков развития. Необходимо срочное обращение к врачу для постановки диагноза и выбора тактики лечения. Для облегчения болезненного состояния возможно применение народных методов лечения.
Острая зубная боль у детей
Причиной появления острой зубной боли у ребенка может быть как просто реакция на сладкую, кислую, холодную и горячую пищу, так и пульпит или кариес. Необходимо срочное обращение к врачу. Для облегчения состояния можно дать ребенку Парацетамол или Ибупрофен в дозировке, соответствующей возрастной норме, детский Нурофен. Приём других медикаментозных обезболивающих препаратов крайне нежелателен в связи с большим количеством побочных явлений.

Острая зубная боль ночью усиливается
Острая зубная боль после удаления зуба
Возникновение боли после экстракции зуба – нормальная реакция организма в первое время. Если болезненность не стихает, необходимо принять обезболивающие препараты. Если через 2 дня и более боль будет нарастать, обратитесь к стоматологу, проводившему удаление зуба – скорее всего, развился альвеолит.
Острая боль и зуб мудрости
Появление острой боли возможно при прорезывании зуба мудрости, особенно, когда для прорезывания нет места в челюсти и он давит на соседние, или при его разрушении. Для уменьшения боли можно принять анальгетики или НПВС, обратиться в клинику для решения вопроса о дальнейшем лечении или удалении "восьмерки".
Профилактика острой зубной боли
Чтобы предотвратить появление острой зубной боли, требуется соблюдение профилактических мер, а при появлении первых признаков дискомфорта или видимых изменений внешнего вида зуба или слизистой ротовой полости надо получить консультацию врача.
К профилактическим мерам относится:
- чистка зубов дважды в день;
- использование зубной нити, ёршика или ирригатора;
- профилактическое посещение стоматолога каждые полгода. Это позволит вылечить кариес на начальной стадии и не допустить развития осложнений;
- отказ от курения – табачный дым изменяет биохимический состав слюны, способствует образованию зубного налёта;
- отказ от сладкой и мягкой пищи: сахар является субстратом для питания микроорганизмов, а при употреблении мягкой пищи не происходит естественного очищения зубов.
Соблюдение этих простых правил и своевременно обращение к врачам нашей клиники сохранит здоровье и сэкономит ваш бюджет. Ведь проще и финансово выгоднее предупредить заболевание, чем потом его лечить! И вопрос, чем снять острую зубную боль, больше не возникнет.
Частые вопросы
Нет. Анальгетики и НПВС в виде таблеток имеют центральное и периферическое действие, попадая к месту приложения с током крови.
Если максимальная допустимая доза, указанная в инструкции, не помогает, нужно срочно обратиться к врачу.
Для купирования острой зубной боли ночью рекомендуется обратиться в круглосуточную стоматологическую клинику. Полноценное лечение ночью провести, безусловно, не удастся, но паллиативную помощь, облегчающую боль, вы получите. При отсутствии круглосуточной клиники, необходимо принять минимальную дозу обезболивающего лекарственного средства, а утром непременно обратиться к врачу.
Помните, что обезболивающие препараты не устраняют причину острой боли. Они снимают симптом. Для устранения причины болезненности необходим визит к врачу и надлежащее лечение. Обращайтесь к нашим специалистам!
Читайте также:

