Как влияет праджисан на плод
Добавил пользователь Morpheus Обновлено: 19.09.2024
Цель исследования. Снижение частоты преждевременных родов у пациенток с преждевременными родами в анамнезе. Оценка эффективности и безопасности применения препарата праджисан для профилактики преждевременных родов.
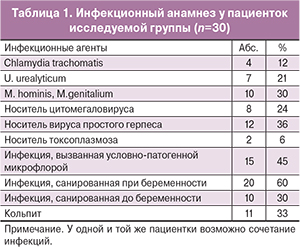
Материал и методы. В исследование включены 30 пациенток, имеющих в анамнезе преждевременные роды в сроках гестации 24–33 недели, наблюдавшихся в научной поликлинике ФГБУ НИИ ОММ МЗ РФ в 2014–2015 гг. На этапе включения пациенток в исследование проводилось УЗИ, задачей которого являлось установить наличие живого плода, отсутствие врожденных пороков развития у плода, декомпенсированной плацентарной недостаточности, а также в процессе проведения трансвагинальной цервикометрии зафиксировать признаки угрозы прерывания беременности. При укорочении шейки матки менее 35 мм с профилактической целью назначался препарат праджисан по схеме: в первые 4 дня по 100 мг 3 раза в день интравагинально, с 5-го дня по 100 мг. 2 раза в день до 33 недель беременности. В динамике наблюдения проводилась ультразвуковая цервикометрия, оценивались темпы роста внутриутробного плода.
Результаты исследования. У пациенток не зафиксировано наличие тяжелых экстрагенитальных и гинекологических заболеваний, повышенной чувствительности к препарату или его компонентам. У всех пациенток отмечалось укорочение шейки матки меньше 35 мм. Минимальная длина составила 21 мм. Из 30 пациенток, включенных в исследование, 13 были включены в сроках гестации 16 недель, 5 – в сроках гестации 20 недель, 12 – в сроках гестации 24–25 недель. В двух случаях потребовалась установка акушерского разгрузочного пессария. На основании полученных данных предложен алгоритм профилактики преждевременных родов у пациенток с преждевременными родами в анамнезе.
Заключение. Включение препарата праджисан в комплекс профилактики преждевременных родов у женщин с наличием преждевременных родов в анамнезе и с признаками угрозы прерывания беременности по данным цервикометрии, позволяет снизить удельный вес повторных преждевременных родов.
Актуальность профилактики преждевременных родов неоспорима. На фоне сложившейся демографической ситуации в нашей стране частота преждевременных родов остается высокой. После перехода на новые критерии учета преждевременных родов и появления в структуре сверхранних преждевременных родов с 22-й по 26-ю неделю гестации, показатели перинатальной заболеваемости и смертности увеличились. Помимо возросших экономических затрат на выхаживание глубоко недоношенных детей, продолжительность и качество жизни этих детей остается актуальной медико-социальной проблемой. Поэтому, наряду с совершенствованием неонатологической помощи и продолжающейся дискуссии о целесообразности учета родов с 22 недель и способах родоразрешения в эти сроки, идет активный поиск мер профилактики преждевременных родов. Особую актуальность это приобретает у женщин высокого перинатального риска, уже имеющих в анамнезе преждевременные роды.
Материал и методы исследования
Материалом для постмаркетингового открытого одноцентрового клинического исследования препарата праджисан стали 30 женщин с наличием в анамнезе преждевременных родов, наблюдавшиеся в научной поликлинике ФГБУ НИИ ОММ в период 2014–2015 гг.
Критериями включения в исследование были:
Формы выпуска и состав препарата Праджисан 200
Праджисан доступен в 3-х формах:
Их используют внутрь:
- при недостаточной лютеиновой фазе;
- чтобы забеременеть или подготовиться к искусственному оплодотворению;
- чтобы повысить фертильность и увеличить шансы зачать ребенка с 1-го раза.Прием должен продолжаться около 3-х недель. Суточная доза – примерно 250 мг, точные цифры зависят от индивидуальных особенностей пациентки и от того, какой диагноз был поставлен.
Можно приобрести упаковки, в которых 10, 20 или 30 капсул.
Основное вещество средства – гормон прогестерон. К другим компонентам относятся арахисовое масло, глицерол, раствор сорбитола, желатин. Учитывая форму препарата, составляющие могут дополняться или изменяться.
Важно помнить: смена одной формы препарата на другую нежелательно.
Фармакологические свойства

Согласно инструкции, основной компонент имеет прогестагенные свойства. Он влияет на организм во 2-й фазе цикла: быстро проникает и активизирует ДНК. Применение гормона перед беременностью благоприятствует накоплению жиров.
Фармакодинамика и фармакокинетика
Действует препарат следующим образом:
- Гестаген входит в контакт с рецепторами, попадает в ядро и там активизирует ДНК. В результате начинается быстрая выработка РНК.
- Слизистая матки переходит в секреторную фазу.
- Происходит оплодотворение.
- Гестаген снижает возбудимость и сокращение мышц матки.
- При стимуляции протеинлипазы возрастают запасы жира, увеличивается скорость выведения глюкозы. В печени накапливается гликоген. Повышается синтез альдостерона.
Действующее вещество по-разному влияет на продукцию гормонов гипофиза. Это зависит от дозы: небольшая способствует ускорению, а большая – подавлению.
Праджисан 200 при беременности назначают часто. Он имеет фармакокинетические свойства, которые зависимы от формы и способа применения.
Например, если используются капсулы, то содержащиеся в них вещества будут отлично всасываться в ЖКТ: в кровь будет проникать больше основного действующего вещества. Потребуется примерно 120 мин, чтобы концентрация достигла максимума. Иногда наибольшая концентрация может отмечаться спустя 1 ч, иногда – 3 ч.
Вещество синтезируется в печени.
Главные метаболиты, определяющиеся в плазме крови:
- 20-альфагидроксидельта;
- 4-альфапрегнанолон;
- 5-альфадигидропрогестерон.
Продукты метаболизма выводятся с мочой. Иначе проходит всасывание и выведение препарата, если он используется вагинально. Абсорбируется средство быстро. Основное вещество накапливается в матке. Максимальная концентрация может быть достигнута через 60 мин после введения. Уменьшение основного действующего вещества начинается примерно через 4 ч.
Если средство вводится вагинально трижды в сутки по 100 мг, концентрация будет оставаться на среднем уровне круглосуточно.
При метаболизме прогестерона в организме образуются 3-альфа, 5-бетапрегнандиол. Насыщенность последнего в крови не возрастает. Продукты метаболизма выводятся с мочой.
Показания к применению при беременности
Праджисан 200 при беременности и в ее отсутствии показан при низком уровне прогестерона.
Гормон прогестерон назначают беременным женщинам, которые склонны к невынашиванию плода из-за:
Праджистан назначают в следующих случаях:
Праджисан не имеет противопоказаний при беременности, но есть опасность для ребенка, особенно если ожидается рождение мальчика в 1-й половине всего срока. Основное вещество во 2-м и 3-м триместрах может поспособствовать возникновению болезней печени.
По результатам большого количества исследований, случаев неправильного развития плода обнаружено не было. О том, какое влияние может оказать активное вещество на рожденного младенца, который питается материнским молоком, ничего не известно.
Противопоказания
Праджисан противопоказан женщинам:
- имеющим индивидуальную непереносимость присутствующих в составе веществ;
- на раннем периоде беременности;
- имеющих проблемы с кровеносной системой;
- страдающих астмой, диабетом.
Также средство противопоказано, если имеются:
Если препарат будет принят, возможно появление следующих симптомов:
- аллергия;
- контактный дерматит;
- упадок сил;
- повышенная сонливость.
Если возникают эти или другие побочные эффекты, необходимо посетить специалиста. Он порекомендует другую форму или другое средство.
Инструкция по применению, дозировка препарата
Длительность терапии определяется доктором, что зависит от здоровья пациентки и ее индивидуальных особенностей.
На ранних сроках
Праджисан 200 в форме капсул при беременности употребляют внутрь. Чаще всего суточная доза не превышает 300 мг. Первую половину этой дозы употребляют в утренние часы, а вторую – в вечерние.
Доза может быть больше, например, если назначение было при недостатке лютеиновой фазы, она может доходить до 400 мг. Курс терапии продлится 1,5 недели: начинается с 17-го дня цикла, а заканчивается на 26-й день.
На поздних сроках
Гель применяется вагинальным путем. В аппликаторе содержится 90 мг основного вещества. При необходимости вылечить бесплодие прием продолжается 1,5 недели и проводится каждый день. Обычно он начинается с 18, 19, 20 или 21-го дня цикла. Чтобы поддерживать лютеиновую фазу, каждый день применяют по 1-му аппликатору. После наступления беременности прием продолжается еще 3 месяца.
Применение геля осуществляет следующим образом:

- Аппликатор извлекается, затем берется так, чтобы он располагался между большим и средним пальцами, а указательный размещается над поршнем.
- Потребуется лечь на спину и немного согнуть колени.
- Нужно с осторожностью ввести аппликатор и надавить на поршень. Содержимое окажется во влагалище.
- Потребуется утилизировать аппликатор, даже если в нем остался гель.
Побочные действия
Праджисан 200 при беременности в различных формах может привести к побочным явлениям.
Если ведется прием капсул, возможны проявления:
- чрезмерной сонливости;
- головокружения;
- тошноты;
- кровотечения;
- уменьшение длительности менструального цикла;
- напряженности молочных желез.
Для устранения или уменьшения побочных действий следует снизить дозу или применять другой вид препарата.
Если Праджисан вводится вагинально, может появиться аллергическая реакция, например, крапивница или анафилактический шок.
Передозировка
Если количество принятого препарата будет превышать дозу, прописанную доктором, могут наблюдаться следующие признаки:
Если наблюдаются какие-либо из симптомов, нужно сократить дозу или подкорректировать режим применения.
Например, если:
Особые указания
Перед приемом Праджисана необходимо ознакомиться с его особыми указаниями:
- Средство нельзя использовать в качестве контрацепции.
- При долгом лечении, основанном на приеме гормона прогестерона, нужно регулярно проводить медосмотры, включая исследование печени. Прием должен быть отменен, если будут обнаружены отклонения в работе этого органа.
- Прием следует остановить, если возникнет холестатическая желтуха.
- При приеме средств, в составе которых содержится эстроген и прогестаген, в части случаях у пациентов развивается хлоазма. У женщин, предрасположенных к развитию хлоазмы, эта болезнь может быстрее появиться или усугубиться при воздействии на кожу ультрафиолетовых лучей. Поэтому не рекомендуется часто пребывать на солнце, особенно в ясную погоду.
- Следует вести тщательное наблюдение за пациентками с депрессиями. Если она развивается и переходит в тяжелую стадию, прием должен быть отменен.
- Пациентки, имеющие проблемы с кровеносной и сердечно-сосудистой системой, должны быть под контролем специалиста.
- Женщины, которые водят автомобиль, и кто по роду деятельности управляет теми или иными механизмами, должны помнить: активный компонент влияет на способность к управлению.
Лекарственное взаимодействие
Исходя из метода применения, медикамент по-разному взаимодействует с иными средствами. Праджисан 200 при беременности с одновременным приемом барбитуратов теряет эффективность. Это же касается приема Праджисана и Карбамазепина, Гидантоина, Рифампицина.
Капсулы могут повышать эффект следующих веществ:
- циклоспорин;
- теофиллин;
- тролеандомицин.
Если Праджисан применяется в виде свечей или геля, не стоит вводить другие интервагинальные средства. Это предотвратит возможную абсорбацию прогестерона.
Аналоги

К препаратам, эффект которых основывается на гормоне прогестерон, относятся:
Применим в 1-м триместре беременности при недостаточной работе желтого тела. В крайние сроки и во время кормления запрещен для использования.
Из-за возможного развития холестаза средство рекомендовано применять осторожно во 2-м и 3-м триместрах беременности. В период грудного кормления он противопоказан.
Внутрь препарат принимают перед сном, без взаимосвязи с приемом пищи. Внутривагинально рекомендован вместе со средствами эстрогена.
Применение во время беременности недостаточно изучено, поэтому его использование допустимо только, если польза для женщины превышает риск для плода.
Сроки, условия продажи и хранения
Без утраты свойств препарат хранится в течение 2-х лет, однако для этого следует соблюдать определенные условия. Место, где лежат капсулы, свечи или гель, должно быть защищено от солнца и других источников света. Температура окружающего воздуха не должна превышать 25° С.
Цена в аптеках Москвы, СПб, регионов
Упаковку Праджисан с капсулами в аптеках Москвы можно приобрести примерно за 200 руб. В среднем цена препарата варьируется от 100 до 300 руб. Аналогичные цены можно наблюдать в аптеках Санкт-Петербурга и других регионах России.
Норма прогестерона во время беременности

Прогестерон вырабатывается организмом в период менструации и возрастает в середине цикла, во время овуляции. На протяжении же беременности его количество постоянно растет. За выработку гормона ответственны надпочечники.
Прогестерон ответственен за перестройку женского организма перед беременностью.
Он влияет на:
- деление клеток и рост тканей плода;
- увеличение матки;
- расширение костей таза;
- увеличение молочных желез;
- психоэмоциональное состояние.
Его норма меняется в зависимости от периода беременности:
Если оплодотворение произошло через ЭКО, норма не должна отличаться от показателей при естественной беременности, но женщина должна держать этот показатель на контроле, ведь часто прослеживается его недостаток.
Когда гормон выше, это может свидетельствовать о патологиях плода или заболеваниях женщины, например, сахарный диабет, проблемы с почками или надпочечниками.
Если уровень гормона низкий, возможна угроза выкидыша.
Это может быть:
- воспалительный процесс у женщины;
- задержка в развитии плода;
- замершая или внематочная беременность.
Клинически недостаток прогестерона может не быть заметен, поэтому для его диагностирования потребуется следующее обследование:
- замеры базальной температуры;
- УЗИ половых органов;
- допплерографию и допплерометрию;
- анализ крови на определение уровня гормонов;
- биопсия эндометрии.
Только при определении точных причин изменения уровня прогестерона допустимо употребление Праджисана, но только под контролем ведущего специалиста.
Кроме его приема для корректировки нормы гормона беременным следует придерживаться определенного рациона. Для снижения его уровня не употреблять орехи и молочную продукцию, снизить употребление белков. Для повышения включить в меню бобовые, орехи, авокадо, яйца, жирные сыры и рыбу, рыбий жир.
Немаловажно также:
- поддержание режима и сна;
- исключение из пищи консервированных продуктов, насыщенных витаминами E, C;
- употребление чистой воды;
- исключение покраски волос;
- ведение активного образа жизни.
Праджисан рекомендован при беременности, если имеется риск вынашивания ребенка. Средство продается в виде капсул, свечей и геля. Активным компонентом является гормон прогестерон, отвечающий за детородную функцию.
- заместительная гормонотерапия пери- и постменопаузы (в сочетании с эстрогенсодержащими препаратами).
Капсулы - вагинальный путь введения:
- заместительная гормонотерапия в случае дефицита прогестерона при нефункционирующих (отсутствующих) яичниках (донорство яйцеклеток);
- предупреждение (профилактика) преждевременных родов у женщин из группы риска (с укорочением шейки матки и/или наличием анамнестических данных преждевременных родов и/или преждевременного разрыва плодных оболочек);
- поддержка лютеиновой фазы во время подготовки к экстракорпоральному оплодотворению;
- поддержка лютеиновой фазы в спонтанном или индуцированном менструальном цикле;
- заместительная гормонотерапия (в сочетании с эстрогенными препаратами);
- бесплодие вследствие лютеиновой недостаточности;
- профилактика привычного и угрожающего аборта вследствие прогестиновой недостаточности.
- бесплодие вследствие лютеиновой недостаточности;
- поддержание лютеиновой фазы в процессе применения вспомогательных методов репродукции;
- вторичная аменорея, дисфункциональные маточные кровотечения, обусловленные дефицитом прогестерона;
- заместительная гормонотерапия в постменопаузе (в комбинации с эстрогенными препаратами).
Возможные аналоги (заменители)
Прогестерон (от 110.00 руб), Ипрожин (от 200.00 руб), Крайнон (от 204.00 руб), Утрожестан (от 376.00 руб), Прожестожель (от 1017.00 руб) …
Действующее вещество, группа
Лекарственная форма
Гель для местного применения, капсулы
Противопоказания
- повышенная чувствительность к компонентам препарата,
- тромбоз глубоких вен,
- тромбоэмболические нарушения (тромбоэмболия легочной артерии, инфаркт миокарда, инсульт),
- внутричерепное кровоизлияние или наличие данных состояний в анамнезе;
- кровотечения из влагалища неясного генеза;
- детский возраст до 18 (эффективность и безопасность не установлены);
- период грудного вскармливания;
- установленные или подозреваемые злокачественные новообразования молочных желез и половых органов.
Дополнительно при пероральном применении капсул: тяжелые заболевания печени (в том числе холестатическая желтуха, гепатит, синдромы Дубина-Джонсона, Ротора, злокачественные опухоли печени) в настоящее время или в анамнезе.
С осторожностью назначают при заболеваниях сердечно-сосудистой системы, артериальной гипертензии, хронической почечной недостаточности, сахарном диабете, бронхиальной астме, эпилепсии, мигрени, депрессии, в период II триместра беременности.
Как применять: дозировка и курс лечения
Продолжительность лечения определяется характером и особенностями заболевания.
Капсулы - пероральный путь введения.
Препарат принимают внутрь после еды, запивая водой.
В большинстве случаев при недостаточности прогестерона суточная доза составляет 200-300 мг, разделенных на 2 приема (утром и вечером).
При недостаточности лютеиновой фазы (предменструальный синдром, фиброзно-кистозная мастопатия, дисменорея, пременопауза) суточная доза составляет 200 или 400 мг, принимаемых в течение 10 дней (обычно с 17-го по 26-й день цикла).
При заместительной гормонотерапии в перименопаузе на фоне приема эстрогенов препарат применяется по 200 мг в день в течение 12 дней.
При заместительной гормонотерапии в постменопаузе в непрерывном режиме препарат применяется в дозе 100-200 мг с первого дня приема эстрогенов. Подбор дозы проводится индивидуально.
Капсулы - вагинальный путь введения
Капсулы вводят глубоко во влагалище.
Абсолютный дефицит прогестерона у женщин с нефункционирующими (отсутствующими) яичниками (донорство яйцеклеток): на фоне эстрогенной терапии по 200 мг в сутки на 13 и 14-й дни цикла, затем по 100 мг 2 раза в сутки с 15-го по 25-й день цикла, с 26-го дня, и в случае определения беременности доза возрастает на 100 мг в сутки каждую неделю, достигая максимума 600 мг в сутки, разделенных на 3 приема. Такая доза может применяться на протяжении 60 дней.
Предупреждение (профилактика) преждевременных родов у женщин из группы риска (с укорочением шейки матки и/или наличием анамнестических данных преждевременных родов и/или преждевременного разрыва плодных оболочек): обычная доза составляет 200 мг перед сном, с 22-й по 34-ую недели беременности.
Поддержка лютеиновой фазы во время подготовки к экстракорпоральному оплодотворению: рекомендуется принимать от 200 до 600 м г в сутки, начиная со дня инъекции хорионического гонадотропина в течение I и II триместра беременности.
Поддержка лютеиновой фазы в спонтанном или индуцированном менструальном цикле, при бесплодии, связанном с нарушением функции желтого тела: рекомендуется принимать 200-300 мг в сутки, начиная с 17-го дня цикла на протяжении 10 дней, в случае задержки менструации и диагностики беременности лечение должно быть продолжено.
В случаях угрозы аборта или в целях профилактики привычных абортов, возникающих на фоне недостаточности прогестерона: 200-400 м г в сутки в 2 приема ежедневно в I и II триместрах беременности.
При лечении бесплодия вследствие лютеиновой недостаточности 90 мг прогестерона (1 аппликатор) вводят ежедневно интравагинально, начиная со дня подтвержденной овуляции или с 18 по 21 день цикла в течение 10 дней.
Для поддержания лютеиновой фазы в процессе применения вспомогательных репродуктивных технологий (ВРТ): начиная со дня переноса эмбриона, гель применяют в дозе 90 мг прогестерона (1 аппликатор) и вводят ежедневно интравагинально. При наступлении беременности применение препарата продолжают в течение 12 недель или в течение 10-12 недель со дня подтверждения беременности.
Вторичная аменорея, дисфункциональные маточные кровотечения, обусловленные дефицитом прогестерона: 90 мг прогестерона (1 аппликатор) вводят интравагинально через день с 15 по 25 день цикла. При необходимости доза может быть уменьшена или увеличена.
Заместительная гормонотерапия в постменопаузе (в комбинации с эстрогенными препаратами): 90 мг прогестерона (1 аппликатор) вводят 2 раза в неделю.
Информация для пациента при самостоятельном применении препарата в лекарственной форме гель вагинальный
Точно следуйте рекомендациям врача.
Гель вагинальный вводится во влагалище. По гигиеническим соображениям и для удобства применения препарат упакован в одноразовый аппликатор, который выбрасывается после использования.
1) Вскройте пакет с аппликатором и вытащите аппликатор из него.
2) Открутите колпачок.
3) Держите аппликатор крепко между большим и средним пальцами и указательным пальцем над поршнем.
4) Займите положение лежа на спине со слегка согнутыми коленями. Осторожно введите аппликатор во влагалище.
5) Сильно нажмите указательным пальцем на поршень аппликатора, чтобы гель из аппликатора попал во влагалище.
Несмотря на то, что некоторое количество геля остается в аппликаторе, вы получаете всю необходимую дозу. Прогестерон будет всасываться медленно и в течение длительного времени. Теперь Вы можете выбросить аппликатор с оставшимся гелем.
Фармакологическое действие
Прогестерон - это гестаген, гормон желтого тела. Связываясь с рецепторами на поверхности клеток органов-мишеней, проникает в ядро, где, активируя ДНК, стимулирует синтез РНК. Способствует переходу слизистой оболочки матки из фазы пролиферации, вызываемой фолликулярным гормоном, в секреторную фазу, а после оплодотворения - в состояние, необходимое для развития оплодотворенной яйцеклетки. Уменьшает возбудимость и сократимость мускулатуры матки и маточных труб, стимулирует развитие концевых элементов молочной железы.
Стимулируя протеинлипазу, увеличивает запасы жира, повышает утилизацию глюкозы, увеличивая концентрацию базального и стимулированного инсулина, способствует накоплению в печени гликогена, повышает выработку альдостерона: в малых дозах ускоряет, а в больших - подавляет продукцию гонадотропных гормонов гипофиза; уменьшает азотемию, увеличивает выведение азота с мочой. Активирует рост секреторного отдела ацинусов молочных желез и индуцирует лактацию. Способствует развитию нормального эндометрия.

Прогестерон – это гормон, который вырабатывается в яичниках после процесса овуляции и подготавливает матку к будущей беременности. Если она не наступила – вырабатывается примерно 10-14 дней. Если беременность наступила, то вырабатывается желтым телом в яичнике в первые 8 недель (в среднем), поддерживая развитие беременности.
На этом основании все пациенты делают вывод, что если произошла гибель беременности (анэмбриония, неразвивающаяся беременность, самопроизвольный выкидыш), то значит прогестерона было мало и из-за этого беременность погибла. А это не соответствует в действительности в абсолютном-преабсолютном большинстве случаев!
Происходит все наоборот: эмбрион погибает (из-за нарушенной генетики, из-за пороков развития, из-за воздействия острой вирусной инфекции, которая может быть симптомной и бессимптомной, из-за причин, которые пока неизвестны медицинской науке), посылается сигнал, что продукция прогестерона больше не нужна, т.к. эмбрион прекратил свое развитие, уровень прогестерона начинает падать, в ответ на это запускаются процессы отторжения погибшей беременности от стенок матки, что в итоге выливается в появление кровянистых выделений (ремарка: появление кровянистых выделений на фоне беременности вовсе не всегда означает, что беременность погибла) и происходит выкидыш (что собственно и называется в медицине самопроизвольный выкидыш).
Т.е. первично не малое количество прогестерона (и из-за этого выкидыш), а первична гибель самой беременности и, в ответ на это происходит снижение прогестерона. Поэтому принимает женщина препараты прогестерона или нет на фоне беременности с кровянистыми выделениями или без них – шансы вынашивания беременности никак не меняются (есть исключения из этого правила – об этом ниже).
Поэтому нигде, кроме России, нет такой вакханалии в назначении препаратов прогестерона: у вас боли в животе – попринимайте препараты прогестерона, ваш возраст старше 35 лет – попринимайте препараты прогестерона, у вас миома – попринимайте препараты прогестерона, у вас появились сукровичные/кровянистые выделения на фоне беременности – попринимайте препараты прогестерона, у вас отслойка хориона/плаценты по УЗИ – попринимайте препараты прогестерона. Вот типичные российские примеры назначения препаратов прогестерона при беременности.
А согласно доказательной медицине, прогестерон при беременности назначается:
- женщинам с историей привычного выкидыша (два самопроизвольного выкидыша подряд);
- женщинам, у которых беременность наступила в программе ЭКО;
- женщинам с историей преждевременных родов (роды до 37 недели беременности)
- женщинам с короткой шейкой матки по УЗИ в сроке 20-22 недели (на Западе назначение препарата в этом случае считается спорным).
Возраст женщины, миома матки/кровянистые выделения, отслойка – сами по себе не являются показанием для назначения препаратов прогестерона.
При этом для назначения препаратов прогестерона при беременности в нужных ситуациях совершенно не требуется анализ крови на прогестерон. Не требуется также анализ крови на прогестерон и для тех, кто уже принимает препараты прогестерона в связи с указанными медицинскими ситуациями (привычный выкидыш, ЭКО, преждевременные роды, короткая шейка).
Анализ крови на прогестерон во время беременности – вообще никому не интересен, т.к. по его результату вообще не делается никаких окончательных прогнозов относительно беременности ( будет развиваться беременность или нет). Такие прогнозы делаются на основании результатов УЗИ и/или анализа ХГЧ (хориони́ческий гонадотропи́н – еще один гормон, который начинает вырабатываться во время беременности; на анализе ХГЧ в моче основан тест на беременность).
Почему беременным в результате ЭКО нужно принимать прогестерон? У женщин, которым проводили подсадку эмбрионов, своего желтого тела беременности нет, поэтому нет органа, который будет вырабатывать прогестерон в достаточном количестве до тех пор, пока плацента не возьмет на себя эту роль. Вот и получается, что если после ЭКО не поддерживать беременность дополнительным введением прогестерона, то подсадка эмбрионов будет не успешной в большинстве случаев. Здесь без этого гормона не обойтись.
А что получается у здоровой женщины? Если у женщины нормальные регулярные циклы и она забеременела спонтанно в течение года без вмешательства врачей – это нормальное, здоровое зачатие ребенка. Значит, уровни гормонов у такой женщины в порядке. Зачем же ей назначать дополнительные гормональные препараты? Ради чего?
Дефектное плодное яйцо не может имплантироваться правильно, поэтому уровень ХГЧ не растет так, как это происходит при нормальной беременности, и желтое тело беременности не поддерживает такую беременность выработкой достаточного количества прогестерона – она прерывается. И сколько не вводи прогестерона, не поможет. Пробовали вводить ХГЧ с прогестероном, однако результаты были те же – не помогает. Почему? Плодное яйцо уже дефектное с момента своего возникновения, поэтому с точки зрения природы, нормального потомства из него не получится. Но наши врачи об этом меньше всего думают или знают, а поэтому назначают гормоны всем женщинам “на всякий случай”.
Репродуктивная медицина помогла решить два других вопроса – лечение повторных спонтанных выкидышей и успешное проведение ЭКО (искусственное оплодотворение) благодаря дополнительному введению прогестерона. У ряда женщин повторные спонтанные выкидыши связаны с недостаточностью прогестероновой (лютеиновой) фазы. И дело вовсе не в полноценной яйцеклетке, а в плохой подготовке матки к принятию плодного яйца. Обычно недостаточность лютеиновой фазы связана с недостаточностью и первой фазы менструального цикла (эстрогеновой), но если произошло созревание яйцеклетки, хоть и запоздалое, то это уже хорошо. Поэтому вторая фаза становится важнее для процесса имплантации. Женщин, страдающих недостаточностью лютеиновой фазы, не так много, просто этим диагнозом злоупотребляют врачи постсоветских государств.
Ученые из разных стран мира провели немало исследований по вопросам “сохраняющей” терапии на ранних сроках беременности, и в один голос заявляют, что такой терапии нет. Оказывается, что все те препараты, которые хотя бы когда-то пробовали применять для сохранения или продолжения беременности, не эффективны. А что же тогда эффективно? Как ни странно, психологический фактор, вера женщины в положительный исход, действуют часто лучше всяких лекарственных препаратов. Для большинства женщин прогестерон является всего лишь пустышкой, успокоительной таблеткой, без которой у нее нет веры в положительный исход беременности. И к этому женщину приучили врачи, подруги, знакомые. И к этому она приучит своих дочерей…
Немного статистики, или риск есть всегда
Частота выкидышей достаточно велика: ими заканчиваются 15–20% беременностей. То есть, для практикующего врача это довольно часто встречающаяся ситуация, хотя в жизни каждого человека, понятно, это может случиться всего раз или вообще не произойти. Медицинская статистика, которая позволяет перевести медицину на язык цифр и сделать ее более точной наукой, говорит о том, что из этих 15–20% беременностей, завершающихся выкидышами, 80% и более происходят в первые 12 недель. То есть, чем больше срок беременности, тем меньше вероятность, что произойдет самопроизвольный выкидыш.
Все эти цифры – это так называемые популяционные риски, которые весят над головой любой женщины, принимает она препараты прогестерона или нет.
Медицинская статистика показывает, что более половины спонтанных выкидышей в первые 12 недель обусловлены генетическими нарушениями у плода.
Причем чем меньше срок беременности, тем выше вероятность того, что причиной являлось генетическое нарушение у плода. Это обобщенные данные многочисленных исследований, в основном западных. Дело в том, что какими бы царями природы мы себя ни мнили, на нас действуют те же самые законы природы, что и на муравьишку, букашку, травинку. Эти биологические законы никто не отменял: выживает лучший и сильнейший в хорошем смысле этого слова, в биологическом смысле.
Биологический индивидуум не может всегда выдавать 100-процентно качественные клетки (в данном случае речь идет о половых клетках). Так, в 1 мл спермы мужчины в среднем содержится 20 млн сперматозоидов, и в норме около 10% из них, то есть 2 млн, — это патологические формы. И такая спермограмма будет считаться нормальной. У женщины тоже могут созревать не очень качественные яйцеклетки, и чем старше мы становимся, тем больше вероятность того, что созреет некачественная яйцеклетка. Это не потому, что мы сознательно что-то делаем не так – подняли что-то тяжелое, выпили лишнюю чашку кофе, перетрудились дома/на работе. В отличие от сперматозоидов, которые постоянно обновляются, все яйцеклетки будущей женщины закладываются в тот момент, когда ее мама находится на 20 неделе беременности. И новых яйцеклеток не закладывается больше никогда, они только расходуются, только теряются на протяжении всей жизни девочки/женщины.
Т. е. если вам 35 лет, то яйцеклетка, которая вышла из яичника у вас в этом месяце, пролежала в яичнике в ожидании своей очереди на овуляцию уже более 35 лет. Поэтому, конечно, у 20-летней и у 40-летней женщины не только количество, но и качество яйцеклеток будет разное. Потому что на первую все неблагоприятное, что есть вокруг нас в плане питания, окружающей среды, воздуха и воды, действует всего 20 лет, а на вторую – уже 40. Поэтому с беременностью затягивать не стоит.
Два мира, два подхода
В России немножко другое психологическое отношение населения к медицине и немного другая медицина.
Западные исследования показывают, что нет медикаментов, которые справляются со спонтанным выкидышем. Если беременность сохраняется, то это природа сохраняет беременность, а не лечение. Для привычного выкидыша такие медикаменты есть: если удалось выявить причину повторных прерываний беременности, на нее можно воздействовать. Это лечение назначают еще либо до наступления беременности, либо на ранних этапах беременности, до появления каких-либо симптомов угрозы прерывания.
Важно понимать, что ничего нельзя сделать, чтобы свести вероятность повторения прерывания при последующей беременности до нуля. Даже если будут сделаны все нужные и ненужные тесты (что, к сожалению, очень часто встречается), проведено нужное лечение, вероятность того, что выкидыш повторится, составляет в среднем те же самые 15–20%.
Так ли безвреден препарат прогестерона?
К тому же, назначением прогестерона в нашей стране создана зависимость женщины, зачастую еще готовящейся стать матерью, а тем более беременной женщины, от всякого рода таблеток, инъекций, капельниц, свеч и прочего – зависимость искусственно созданного страха, что без лекарства беременность прогрессировать не будет и закончится ее прерыванием. Таким образом, прием таблеток у большинства женщин становится обязательным атрибутом их жизни, а тем более, когда их все подруги, коллеги, родственники, знакомые вынашивали беременность “на прогестероне”.

Беру на себя смелость описать преимущества и страхи перед назначением гормонозаместительной терапии (ГЗТ). Уверяю вас – будет интересно!
Менопауза, как утверждает современная наука, это не здоровье, это болезнь. Характерными специфическими проявлениями для неё являются вазомоторная нестабильность (приливы), психологические и психосоматические расстройства (депрессия, тревожность и др.), урогенитальные симптомы -сухость слизистых, болезненное мочеиспускание и ноктурия - "ночные хождения в туалет". Долговременные последствия: ССЗ (сердечно-сосудистые заболевания), остеопороз (снижение плотности костной ткани и переломы), остеоартроз и болезнь Альцгеймера (слабоумие). А так же сахарный диабет и ожирение.
ГЗТ у женщин сложнее и многограннее, чем у мужчин. Если мужчине нужен для замещения только тестостерон, то женщине и эстрогены, и прогестерон, и тестостерон, а иногда и тироксин.
При ГЗТ используются меньшие дозы гормонов, чем в препаратах гормональной контрацепции. Препараты ГЗТ не обладают контрацептивными свойствами.
Все приведённые ниже материалы основаны на результатах крупномасштабного клинического исследования ГЗТ у женщин: Womens Health Initiative (WHI) и опубликованы в 2012 году в консенсусе по гормонозаместительноной терапии НИИ Акушерства и гинекологии им. В.И. Кулакова (Москва).
Итак, основные постулаты ГЗТ.
Противопоказания к ГЗТ:
- Рак молочных желез в анамнезе, в настоящее время или при подозрении на него; при наличии наследственности по раку молочной железы, женщине необходимо сделать генетический анализ на ген данного рака! И при высоком риске рака - ГЗТ уже не обсуждается.
- Венозная тромбоэмболия в анамнезе или в настоящее время (тромбоз глубоких вен, легочная эмболия) и артериальная тромбоэмболическая болезнь в настоящее время или в анамнезе (например: стенокардия, инфаркт миокарда, инсульт).
- Заболевания печени в стадии обострения.
- эстроген-зависимые злокачественные опухоли, например, рак эндометрия или при подозрении на эту патологию;
- кровотечения из половых путей неясной этиологии;
- нелеченная гиперплазия эндометрия;
- некомпенсированная артериальная гипертензия;
- аллергия к активным веществам или к любому из составляющих препарата;
- кожная порфирия;
- разрегулированный сахарный диабет 2 типа
Обследования перед назначением ЗГТ:
- Сбор анамнеза (для выявления факторов риска ГЗТ): осмотр, рост, вес, ИМТ, окружность живота, АД.
- Гинекологический осмотр, забор мазков на онкоцитологию, УЗИ органов малого таза.
- Маммография
- Липидограмма, сахар крови, или сахарная кривая с 75 гр глюкозы, инсулин с подсчётом индекса НОМА
- Дополнительно (не обязательны):
- анализ на ФСГ, эстрадиол, ТТГ, пролактин, тестостерон общий, 25-ОН-витамин Д, АЛТ, АСТ, креатинин, коагулограмма, СА-125
- Денситометрия (на остеопороз), ЭКГ.
- Индивидуально – УЗДГ вен и артерий
О препаратах, используемых в ГЗТ.
У женщин 42-52 лет при сочетании регулярных циклов с задержками цикла (как явление пременопаузы), нуждающихся в контрацепции, не курящих. можно использовать не ГЗТ а контрацепцию - Джес, Логест, Линдинет, Мерсилон или Регулон/ или использование внутриматочной системы - Мирены (при отсутствии противопоказаний).
Далее переходят на ГЗТ в циклическом режиме (с менструальноподрбными кровотечениями), при прекращении цикла - переходят на непрерывный режим терапии.
Этрогены накожные (гели):
Дивигель 0.5 и 1 гр 0.1%, Эстрожель
Комбинированные препараты Э/Г для циклической терапии: Фемостон 2/10, 1/10, Климинорм, Дивина, Трисеквенс
Комбинированные препараты Э/Г для непрерывного приёма: Фемостон 1/2.5 конти, Фемостон 1/5, Анжелик, Клмодиен, Индивина, Паузогест, Климара, Прогинова, Паузогест, Овестин
Тиболон
Гестагены: Дюфастон, Утрожестан
Андрогены: Андрогель, Омнадрен-250
К альтернативным методам лечения относятся
растительные препараты: фитоэстрогены и фитогормоны. Данные о долговременной безопасности и эффективности этой терапии не достаточны.
В некоторых случаях возможно единовременное сочетание гормональной ГЗТ и фитоэстрогенов. (например, при недостаточном купировании приливов одним видом ГЗТ).
Женщины, получающие ЗГT, должны не реже одного раза в год посещать врача. Первое посещение намечается через 3 месяца от начала ГЗТ. Необходимые обследования для мониторирования ГЗТ врач вам назначит, учитывая особенности вашего здоровья!

Важно! Обращение администрации сайта о вопросах в блоге:
В рамках блога в ответах на вопросы мы не можем оказывать полноценные врачебные консультации, это связано и недостатком информации о пациенте и с затратами времени врача, для того чтобы изучить каждый случай. В блоге возможны только ответы общего плана. Но мы понимаем, что не везде есть возможность проконсультироваться с эндокринологом по месту жительства, иногда важно получить еще одно врачебное мнение. Для таких ситуаций, когда нужно более глубокое погружение, изучение медицинских документов, у нас в центре есть формат платных заочных консультаций по медицинской документации.
Читайте также:

