Фгдс при язве луковицы дпк описание
Обновлено: 08.07.2024
Когда-то и поход к стоматологу был экстраординарным мероприятием. Причина была проста: ожидание боли. Времена изменились и бояться больше не нужно. Медицинские технологии шагнули далеко вперед, позволив пациентам оставить страх в прошлом. Однако и сегодня еще есть процедуры, к прохождению которых человек относится с некоторой тревогой, откладывая поход к доктору. Но так ли обоснованы его опасения?
- Юлия Николаевна, в представлении многих, гастроскопия ассоциируется если не с пыткой, то с ужасным дискомфортом – точно. Действительно ли эта диагностическая процедура для самых отважных?
- Есть ли у гастроскопии какое-то другое название или названия?
Да. Это фиброгастродуоденоскопия (ФГДС), эзофагогастродуоденоскопия (ЭГДС), видеоэзофагогастродуоденоскопия (ВЭГДС).
- Как проходит гастроскопия желудка и что она выявляет?
Чаще всего в положении лежа на левом боку. Через рот в пищевод и далее проводится эндоскоп. С его помощью осматриваются верхние отделы пищеварительного тракта: пищевод, желудок и часть двенадцатиперстной кишки. При этом определяется наличие воспалительных процессов, эрозий и язв, доброкачественных и злокачественных новообразований слизистой оболочки.
Значительно реже, но все же встречаются патологические образования, располагающиеся не на слизистой оболочке, а под ней, в толще стенки желудка. Напрямую оценить их в таком случае затруднительно, а подчас и невозможно. Для таких случаев существуют эндоскопические аппараты, имеющие ультразвуковую насадку, которая позволяет сделать УЗИ стенки исследуемого органа прямо изнутри, а также при необходимости взять биопсию из какого-либо подозрительного образования. Эти аппараты, как правило, гораздо дороже обычных и имеются далеко не в каждом лечебном учреждении.
- В каких случаях без гастроскопии не обойтись? Когда она назначается?
Показаниями для проведения этой диагностики являются боли в верхних отделах живота, периодически возникающая тошнота или рвота, снижение массы тела без связи с соблюдением какой-то специальной диеты, неприятный запах изо рта, чувство изжоги, ощущение кислого или горького во рту, а также с профилактической целью (в случае, если у родственников первой линии имелись или имеются заболевания верхних отделов системы пищеварения).
- У гастроскопии есть противопоказания?
Да. Среди них: агональное состояние пациента, инфаркты и инсульты в остром и подостром периоде, психические расстройства и некоторые другие.
Группами и факторами риска при гастроскопии могут быть пожилой возраст, сердечная недостаточность определенной степени выраженности, серьезная легочная патология и некоторые другие.
Вопрос о возможности проведения обследования решается в каждом конкретном случае, исходя из клинической картины пациента.
- Юлия Николаевна, возможно ли провести гастроскопию без глотания зонда? Существуют альтернативные методы?
Альтернативные методы исследования, безусловно, существуют. Это рентгеновское исследование желудка с бариевой взвесью. Этот метод в целом значительно проигрывает эндоскопии в диагностической мощи, однако, в частности, он может помочь, например, когда требуется более детальное изучение сократительной функции желудка. В этом аспекте он будет более информативен, чем эндоскопия, и, будучи использован по показаниям, может помочь в постановке диагноза, в том числе, и некоторых форм рака желудка.
Еще один метод - капсульная эндоскопия. Изначально метод создавался для осмотра более отдаленных отделов кишечника, которые невозможно осмотреть с помощью традиционной эндоскопии. При последней желудок в процессе исследования раздувается воздухом, чтобы осмотреть всю площадь слизистой оболочки. При капсульной эндоскопии сделать это невозможно и, кроме того, капсулой в процессе исследования нельзя управлять, как традиционным эндоскопом.
Таким образом, на данный момент развития медицинской науки и техники не существует ни одного метода исследования, который по полноте и точности диагностики в полной мере мог бы сравниться или превосходил бы эндоскопию.
- Имеет ли смысл делать гастроскопию под наркозом?
При необходимости - безусловно, поскольку главная задача - это проведение полноценной диагностики.
Реальность такова, что, в силу индивидуальных психоэмоциональных особенностей, не каждый пациент готов психологически и физически к данной процедуре, поэтому иногда гастроскопия под наркозом – это выход.
- Проведение гастроскопии без наркоза требует от пациента точного соблюдения инструкций врача? Например, как нужно дышать во время ФГДС - ртом или носом?
Да, необходимо придерживаться того, что говорит доктор. Принципиальной разницы между дыханием через рот или нос нет - главное спокойно дышать. Мы всегда учим своих пациентов, что и как делать, и помогаем им на протяжении всей процедуры.
- Как правильно подготовиться к гастроскопии желудка? Необходимо ли специальное питание перед обследованием?
Если процедура планируется на первую половину следующего дня, накануне не следует принимать пищу после 19 часов. Ужин должен быть легким, без кисломолочных, острых, копченых и соленых продуктов. Пить вечером этого дня можно.
Особого питания перед подготовкой к процедуре исследования желудка с помощью ФГДС не требуется. В день исследования нельзя курить, жевать жевательную резинку и пить. Если сохнет рот, можно прополоскать его, но воду не глотать.
- У любой медали – две стороны, поэтому вопрос о негативных последствиях закономерен. Могут ли быть какие-то осложнения после проведения диагностики?
Речь идет даже не об осложнениях, а скорее о дискомфорте. Сразу после процедуры могут быть небольшие колики в животе из-за движения воздуха, который используется в процессе исследования для раздувания желудка и может в некотором количестве попадать в кишечник. Они проходят в течение нескольких минут после процедуры.
Может возникать чувство саднения, боли в глотке в течение 1-2 дней после исследования.
- Как часто можно проходить это обследование?
Настолько часто, насколько требуется при каждой конкретной клинической ситуации. Это определяет лечащий врач, в зависимости от диагноза. Частые схемы для примера: через 1 месяц после первоначально установленного диагноза и проведенного лечения, раз в полгода при осенне-весенних обострениях язвенной болезни желудка и двенадцатиперстной кишки, раз в год - при гастритах.
- Юлия Николаевна, что вы пожелаете тем, кому пройти гастроскопию необходимо, но страх останавливает?
Я хотела бы пожелать нашим читателям довериться доктору, который будет проводить исследование. Для этого можно, например, сходить и заранее с ним пообщаться. Исследование далеко не так неприятно и страшно, как его описывают и представляют себе. Поэтому будьте спокойны и безбоязненно приходите на обследование.
Другие интервью с Калининой Ю.Н.:
Калинина Юлия Николаевна
Выпускница лечебного факультета Курского государственного медицинского университета 2009 года.
В 2011 - специализация по эндоскопии.
Язвенная болезнь — это хроническое заболевание, протекающее с чередованием периодов обострения и ремиссии, основным признаком которого является образование дефекта (язвы) в стенке желудка и/или двенадцатиперстной кишки.
Язва — это имеющий четкую границу дефект слизистой оболочки. Поверхностная язва называется эрозией. Язвенную болезнь выявляют у 5–10% взрослого населения.
В зависимости от локализации язвы разделяют на желудочные и дуоденальные (duodenum — двенадцатиперстная кишка).
Соотношение язв желудка и двенадцатиперстной кишки примерно равняется 1: 4. У лиц молодого возраста отмечается меньшая частота желудочных язв по сравнению с дуоденальными (1: 13). И наоборот, у больных среднего и пожилого возраста увеличивается частота язв желудочной локализации.
Наряду с язвенной болезнью как самостоятельным заболеванием в настоящее время принято выделять вторичные симптоматические язвы желудка и двенадцатиперстной кишки, возникающие под воздействием стресса, нарушений кровообращения, приема жаропонижающих, обезболивающих средств (ацетилсалициловая кислота, индометацин, диклофенак, ибупрофен) и других.
В зависимости от причины выделяют:
- стрессовые язвы (например, при инфаркте миокарда, распространенных ожогах, после нейрохирургических операций );
- медикаментозные язвы (прием нестероидных противовоспалительных средств, гормонов и других медикаментозных средств);
- эндокринные язвы (при синдроме Золлингера — Эллисона, гиперпаратиреозе);
- язвы при некоторых заболеваниях внутренних органов (болезни Крона, атеросклерозе ветвей брюшной аорты и др.).
Причины возникновения язвенной болезни
Одной из основных причин развития язвенной болезни на данный момент считают инфекцию, вызываемую микроорганизмом Helicobacter pylori (H.pylori) . Однако следует отметить, что H.pylori инфекцией инфицировано приблизительно более половины населения земного шара и у многих людей данная инфекция протекает бессимптомно, у части инфицированных развивается хронический гастрит, атрофический гастрит, рак желудка. Воздействие Helicobacter pylori на слизистую оболочку желудка может зависеть от состояния иммунной системы макроорганизма, развитие язвенной болезни зависит от наличия сопутствующих факторов.
Факторы, способствующие развитию язвенной болезни (факторы риска)
- фактор (стрессы).
- Курение (также курение ухудшает заживление язв и повышает вероятность их повторного развития — рецидивов, степень риска при курении табака зависит от количества выкуриваемых в день сигарет).
- Наследственность.
- Нарушение режима и характера питания.
- Злоупотребление алкоголем.
Эндоскопические стадии язвенной болезни
- открытая язва,
- рубцующаяся язва,
- стадии красного рубца, белого рубца.
Размеры язвы
- небольшая (менее 0,5 см);
- средняя (0,5–1 см);
- крупная (1,1–3 см);
- гигантская (более 3 см).
Клиническая картина язвенной болезни
Наиболее постоянным и важным симптомом язвенной болезни является боль. Боли при язвенной болезни имеют четко выраженную ритмичность (время возникновения и связь с приемом пищи), и сезонность обострений.
Характер и интенсивность болей могут различаться (тупые, ноющие, жгучие, режущие, схваткообразные). Локализация болей при язвенной болезни различна и зависит от расположения язвы: при язве на малой кривизне желудка боли чаще возникают в подложечной области, при дуоденальных язвах — в подложечной области справа от срединной линии. При язвах кардиального отдела желудка боль может быть за грудиной или в области сердца, в этом случае важно дифференцировать язвенную болезнь со стенокардией или инфарктом миокарда. Боль часто происходит после приема антацидов, молока, пищи и даже после рвоты.
Кроме болевого синдрома в типичную клиническую картину язвенной болезни входят различные диспептические симптомы.
Изжога — один из ранних и частых симптомов, характерных для язвенной болезни. Изжога может возникать в те же сроки после приема пищи, что и боли. Она нередко предшествует появлению боли, а в последующем часто сочетается с болевым синдромом. Эти два симптома имеют тесную взаимосвязь, и некоторые больные с трудом их различают. В более поздние сроки заболевания изжога может исчезнуть. Но иногда она может быть единственным субъективным проявлением язвенной болезни.
Отрыжка — довольно частый, но не специфический симптом язвенной болезни. Наиболее характерна отрыжка кислым. Появление отрыжки связано с нарушением эвакуации содержимого желудка вследствие длительного спазма и выраженного воспалительного отека привратника или луковицы двенадцатиперстной кишки. Следует также помнить, что отрыжка характерна при диафрагмальной грыже.
Тошнота и рвота — это диспептические симптомы, характерные для обострения язвенной болезни. Тошнота часто сочетается с рвотой, хотя рвота может возникать и без предшествующей тошноты.
Рвота у больных язвенной болезнью часто отличается некоторыми специфическими особенностями: , она возникает на высоте болей, являясь как бы кульминацией боли; , она приносит значительное облегчение. Рвотные массы, как правило, имеют кислую реакцию с примесью недавно съеденной пищи. Рвота может наблюдаться и натощак.
Аппетит при язвенной болезни обычно сохранен или даже повышен (так называемое болезненное чувство голода). Снижение аппетита возможно при выраженном болезненном синдроме, может возникать страх перед приемом пищи возможности возникновения или усиления боли. Снижение аппетита и страх перед едой могут привести к значительному похудению больного.
Запоры наблюдаются у половины больных язвенной болезнью, особенно в период обострения. Запоры при язвенной болезни обусловлены рядом причин: спастическим сокращением толстой кишки, щадящей диетой, бедной грубоволокнистой клетчаткой и отсутствием вследствие этого стимуляции кишечника, ограничением физической активности, применением антацидов (альмагель и др.).
Симптомы зависят от расположения язвы и возраста пациента. В некоторых случаях боли могут отсутствовать (безболевые язвы). В этих случаях язвы обнаруживают, когда развиваются осложнения (язвенное кровотечение, перфорация язвы — прорыв стенки язвы в брюшную полость, пенетрация язвы).
Только около половины людей с дуоденальными язвами (язвы двенадцатиперстной кишки) имеют типичные симптомы. У детей, пожилых людей, пациентов, принимающих некоторые лекарства, симптомы могут быть нетипичными или вообще отсутствовать.
Осложнения язвенной болезни
Иногда при язвенной болезни развиваются угрожающие жизни осложнения: пенетрация, перфорация (прободение), кровотечение и сужение (стеноз) пилородуоденального отдела желудка.
Язвы часто осложняются кровотечением, даже если они не вызывали болей. Симптомами язвенного кровотечения могут быть рвота кровью или массой частично переваренной крови, которая напоминает кофейную гущу, и появление черного дегтеобразного кала. При очень интенсивном кровотечении в стуле может появляться алая кровь. Кровотечение может сопровождаться слабостью, головокружением, потерей сознания. Пациента необходимо срочно госпитализировать.
Язвы двенадцатиперстной кишки и желудка могут повреждать стенку этих органов насквозь, образуя отверстие, ведущее в брюшную полость. Возникает боль — внезапная, интенсивная и постоянная. Она быстро распространяется по всему животу. Иногда человек чувствует боль, которая усиливается при глубоком дыхании. Симптомы менее интенсивны в пожилом возрасте, а также у людей, принимающих кортикостероиды или у очень тяжело больных. Повышение температуры тела указывает на развитие инфекции в брюшной полости. При не оказании медицинской помощи развивается шок (резкое падение артериального давления). При перфорации (прободении) язвы требуется операция.
Язва может разрушить всю мышечную стенку желудка или двенадцатиперстной кишки и проникнуть в смежный орган, например печень или поджелудочную железу. Это осложнение называется — пенетрация язвы.
Отек воспаленных тканей вокруг язвы или рубец после предыдущих обострений болезни могут сузить выход из желудка (пилородуоденальный отдел) или просвет двенадцатиперстной кишки. При таком виде непроходимости часто возникает неоднократная рвота, выделяются большие объемы пищи, съеденной за многие часы до этого. Отмечается чувство переполнения желудка после еды, вздутие живота и отсутствие аппетита — наиболее частые симптомы нарушения проходимости. Со временем частая рвота ведет к потере веса, обезвоживанию и нарушению равновесия минеральных веществ в организме. Лечение язвы в большинстве случаев уменьшает непроходимость, но тяжелые нарушения проходимости могут потребовать эндоскопического или хирургического вмешательства.
Лечение язвенной болезни желудка и двенадцатиперстной кишки должно проходить только под контролем лечащего врача. Дело в том, что самостоятельный приём различных антацидов и других средств, снижающих кислотность желудочного сока, может облегчить симптомы заболевания, но данное улучшение состояния будет лишь кратковременным. Только адекватное лечение, назначенное врачом-гастроэнтерологом, может привести к полному заживлению язв.
Диагностика язвенной болезни
Врач может заподозрить наличие язв в желудке или двенадцатиперстной кишке при наличии характерных жалоб пациента. После осмотра и расспроса больного врач назначит ряд исследований для подтверждения или исключения диагноза язвенной болезни.
Эндоскопическое исследование желудка и двенадцатиперстной кишки — ФЭГДС (фиброэзофагогастродуоденоскопия). При данном исследовании врач вводит тонкий, гибкий инструмент (оптоволоконную трубку — эндоскоп) с источником света и микрокамерой на конце в пищевод и далее в желудок и двенадцатиперстную кишку (12пк) пациента.
Исследование проводят с целью осмотра внутренней поверхности органов тракта (для обнаружения язв и определения их локализации, а также для исключения осложнений: кровотечение, перфорация, пенетрация, стеноз), в ходе исследования врач может взять образцы ткани (биоптаты) из желудка.
Полученные биоптаты исследуют в лабораторных условиях для исключения злокачественного заболевания (при язвенной болезни желудка), обнаружения Helciobacter pylori, уточнения вида гастрита. С помощью эндоскопа часто можно также остановить кровотечение из язвы (прижигание язвенного дефекта).
Рентгенологическое исследование. Обзорный снимок органов брюшной полости производят при подозрении на наличие перфорации язвы (прободение стенки желудка или двенадцатиперстной кишки), при этом в брюшной полости определяется скопление свободного газа (воздуха), поступающего из тракта.
При подозрении на опухоль, стеноз привратника или 12 пк проводят рентгенографическое исследование желудка и двенадцатиперстной кишки после приёма бариевой взвеси.
Исследования для выявления H.pylori инфекции. На настоящий момент существует множество методов диагностики H.pylori инфекции, в том числе уреазный дыхательный тест, определение антител в крови, ПЦР диагностика на наличие H.pylori в кале, биопсия слизистой желудка на наличие H.pylori.
Исследование крови. Общий анализ крови не позволяет обнаружить язву, но может выявить анемию, являющуюся следствием язвенного кровотечения, или повышенное количество лейкоцитов, как признак осложнений.
Лечение язвенной болезни
Лечение язвенной болезни преследует 2 основные задачи:
- Уничтожение (эрадикация) Helicobacter pylori;
- Снижение уровня кислотности желудочного сока, что ведёт к уменьшению боли и заживлению язв.
Для осуществления поставленных задач в лечении используют ряд препаратов различного механизма действия:
- Ингибиторы протонной помпы (омепразол, эзомепразол, пантопразол, лансопразол и их аналоги).
- Блокаторы H2 гистаминовых рецепторов (ранитидин, фамотидин и др.) — последнее время используются реже в связи с большей эффективностью ингибиторов протонной помпы.
- Антациды (альмагель, гастал, маалокс, фосфалюгель и др.) — действуют быстро, но кратковременно.
- Препараты, защищающие слизистую оболочку желудка и двенадцатиперстной кишки (цитопротективные препараты)- , вентер.
- Антибактериальные средства (лечение H.pylori).
- Диета.
Пищу следует принимать часто (5–6 раз в день) мелкими порциями. При обострении язвенной болезни необходимо исключить вещества, являющиеся сильными возбудителями желудочной секреции:
- алкоголь,
- блюда с экстрактивными веществами (мясные, рыбные, грибные, овощные бульоны),
- черный хлеб,
- жирные и жареные блюда,
- соленья,
- копчености,
- кофе,
- крепкий чай,
- продукты, богатые эфирными маслами (редька, лук, чеснок, хрен, корица),
- консервы,
- газированные напитки.
Можно употреблять продукты, являющиеся слабыми раздражителями желудочной секреции:
- молоко,
- сливки,
- творог,
- яичный белок,
- мясо, птица, рыба, освобожденные от кожи, фасций, сухожилий,
- из овощей — вареные, тушеные картофель, морковь, кабачки, цветная капуста,
- супы слизистые, молочные, крупяные (из риса, гречневой, овсяной и манной круп), на втором бульоне,
- суфле мясное, рыбное, куриное, творожное.
Стараться избегать стрессовых ситуаций.
Следует отказаться от курения. Курение воздействует на защитный барьер слизистой оболочки желудка, делая его более восприимчивым к развитию язв. Табакокурение также увеличивает кислотность желудочного сока и замедляет заживление слизистой.
Также необходимо исключить употребление алкоголя. Злоупотребление алкоголем может вести к раздражению и разъеданию слизистой оболочки желудка, вызывая появление воспаления и кровотечения.
По возможности следует исключить приём нестероидных противовоспалительных средств (НПВП), таких как: Ацетилсалициловая кислота (Аспирин), Ибупрофен (Нурофен), Диклофенак (Вольтарен, Ортофен). Данные лекарственные средства вызывают появление и/или усиление воспаления в желудке.
Вместо этих лекарственных средств при необходимости возможен приём Ацетаминофена (Парацетамол).
Если вы отмечаете у себя наличие симптомов, похожих на проявления язвенной болезни, то вам следует обратиться к врачу гастроэнтерологу или терапевту по месту жительства.
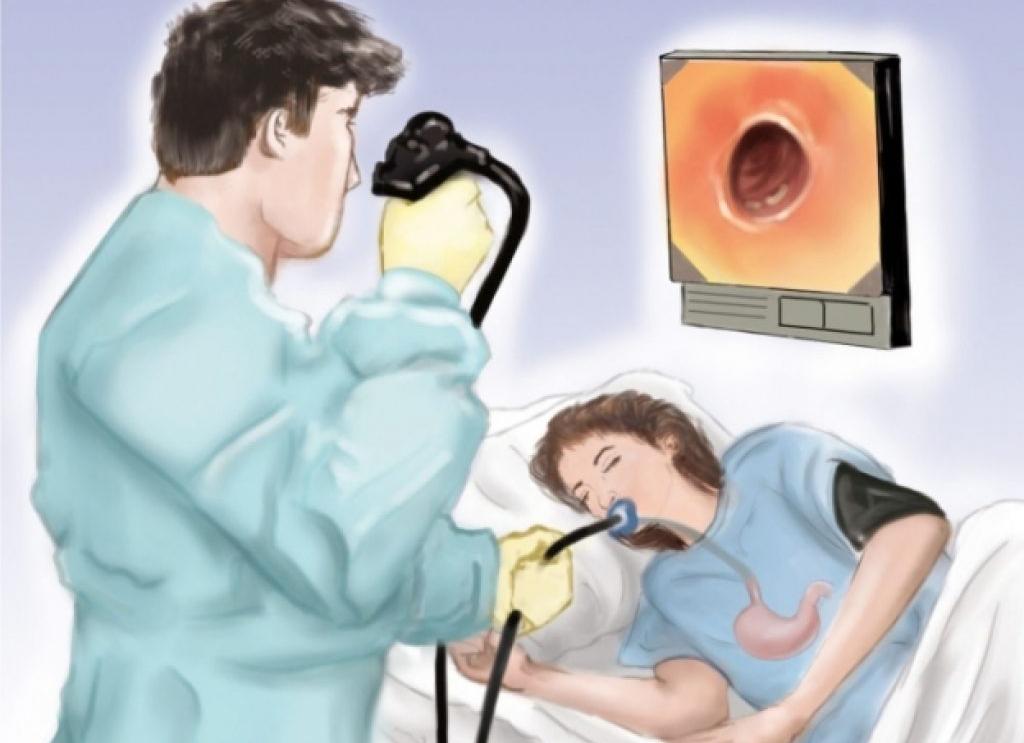
ФГДС (фиброгастродуоденоскопия) — эндоскопическое исследование пищевода, желудка и двенадцатиперстной кишки с помощью фиброволоконной оптики (зонд, гастроскоп, эндоскоп). Этот метод диагностики является очень точным и эффективным, позволяет не только увидеть органы изнутри, но и дает возможность взять образец ткани.
Многие очень боятся данной процедуры. Но на самом деле все не настолько страшно, если правильно подготовиться к ФГДС.
Как проходит процедура ФГДС?
- Пациент ложится на левый бок, согнув ноги в коленях.
- Врач аккуратно вводит трубку для произведения диагностики.
- Во время процедуры нужно глубоко дышать (трубка не должна препятствовать дыханию) и стараться не проглатывать слюну.
В особых случаях ФГДС могут проводить под наркозом (во сне), тогда все неприятные и болезненные ощущения исключены (но есть противопоказания).
Обследование ФГДС может длится примерно от 5 до 30 минут.
Что показывает ФГДС желудка
Гастроскопия позволяет получить максимально точную информацию о состоянии органов и тканей, наличии эрозий и различных образований. С помощью ФГДС можно выявить следующие проблемы:
- язву желудка и двенадцатиперстной кишки;
- доброкачественные и злокачественные новообразования;
- желудочно-кишечные кровотечения;
- гастроэзофагеальную рефлюксную болезнь;
- гастриты и дуодениты;
- эзофагиты.
Какие симптомы могут указывать на то, что следует записаться к гастроэнтерологу и, возможно, сделать ФГДС:
- рвота и чувство тошноты;
- нарушение глотания;
- пониженный аппетит;
- вздутие живота;
- хронический кашель;
- болезненные ощущения в эпигастрии;
- ощущение тяжести в желудке после еды;
- изжога;
- отрыжка;
- потеря веса без причин.
Подготовка к ФГДС
Правильная подготовка к ФГДС желудка включает в себя соблюдение диеты, голодание перед самой процедурой, а также моральную подготовку. Обо всем по порядку:
Диета для подготовки к ФГДС
За два дня до диагностики рекомендуется ограничить себя в тяжелой и вызывающей повышенное газообразование еде. Следует исключить из рациона:
- алкогольные напитки;
- шоколад;
- острую еду;
- орехи;
- жирное мясо;
- бобовые; (чечевица, горох и т.д.)
- грибы;
- фастфуд;
- копчености;
- и т.д.
От тяжелой еды желудок может просто не успеть очиститься, что ухудшит результаты исследования (вряд ли вы захотите проходить процедуру заново еще раз).
Что можно кушать при подготовке к ФГДС желудка?
Нужно употреблять в пищу еду, которая легко усваивается, например:
- вареную куриную грудку;
- нежирная рыба;
- гречка или рис;
- легкие супы;
- яйца;
- кисломолочные продукты (нежирные);
- овощи после термической обработки.
За сколько часов до ФГДС нельзя есть?
Последний прием пищи должен быть за 10-12 часов до диагностики, поэтому при подготовке к ФГДС желудка в первой половине дня (а обычно прием назначают утром) лучше ужинать примерно за 3-4 часа до сна.
При подготовке к ФГДС во второй половине дня нужно по-прежнему сохранять интервал в 10-12 часов, поэтому рассчитывайте время последнего приема пищи самостоятельно (возможно это будет ранним утром).
Можно ли пить воду перед ФГДС?
Пить воду можно вплоть до двух часов до процедуры. Следует исключить крепкий чай, кофе, газированные напитки.
Через сколько после ФГДС можно есть?
Кушать можно спустя два часа. Рекомендуем принимать легкую пищу в день обследования.
Что еще нельзя делать перед ФГДС:
- курить;
- принимать лекарства;
- жевать жвачку;
- чистить зубы (внутрь может попасть паста и вызвать раздражение);
- не стоит проходить ФГДС при недомогании (насморк, температура - лучше подождать выздоровления);
- нельзя делать ФГДС при ларингите, фарингите, трахеите (мешает отек слизистой, она становится чувствительной к механическому воздействию эндоскопа).
Также нужно предупредить врача при наличии хронических патологий, аллергии на медицинские препараты и трудностях с носовым дыханием.
Подготовка к ФГДС под наркозом:
Обследование проходит под наркозом, если на то есть медицинские показания. Правила подготовки к ФГДС те же самые, к ним добавляется сдача анализов крови и отказ от железосодержащих и нестероидных противовоспалительных препаратов.
Можно ли беременным делать ФГДС:
Гастроскопия безопасна для беременных в том числе, противопоказаний нет. Единственное что может вызвать процедура — это небольшой стресс.
Как часто можно делать ФГДС
Обследование не несет никакого вреда здоровью, поэтому проводить его можно столько, сколько скажет лечащий врач. При гастрите или других патологиях возможно необходимость в гастроскопии увеличится до 3 раза в год (раз в 4-6 месяцев) для отслеживания динамики заболевания.

Обследование желудочно-кишечного тракта с помощью гибкого эндоскопа
ФГДС (гастроскопия) — это один из вариантов эндоскопического исследования, позволяющий провести внешний осмотр слизистых оболочек кишечника, пищевода и желудка. Процедура производится с использованием гибкого эндоскопа, снабженного волоконно-оптической системой, манипулятором и небольшой видеокамерой. Изображение, передаваемое на экран монитора, можно сохранить в памяти компьютера в виде файла.
Помимо фото- и видеофиксации эндоскоп позволяет проводить следующие операции:
- удаление опухолей;
- остановка кровотечения;
- введение медицинских препаратов.
Фиброгастродуоденоскопию проводят по назначению лечащего или консультирующего доктора. ФГДС применяется для диагностики гастрита, онкологических заболеваний, язвы двенадцатиперстной кишки и желудка, воспаления слизистой оболочки пищевода и дуоденита. Гастроскопия может назначаться в качестве дополнительной процедуры для уточнения диагноза при аллергических реакциях, боли в верхней части живота и сердечно-сосудистых патологиях.
Особенности проведения диагностической процедуры
За 6-8 часов до проведения ФГДС полностью исключается прием пищи. Обследование производится натощак. Процедура проводится в специальных кабинетах, операционных и реанимационных палатах. Перед исследованием может применяться местная или общая анестезия. Второй вариант используется при выраженном рвотном рефлексе, сильном беспокойстве пациента и наличии специфических заболеваний (грыжа пищеводного отверстия диафрагмы, пищевод Барретта и пр.).
Трубка эндоскопа вводится через специальный загубник, который обследуемый зажимает зубами. Во время проведения ФГДС необходимо расслабиться и обеспечить необходимый дыхательный ритм (плавные и неглубокие вдохи и выдохи). В процессе исследования в эндоскоп подается воздушная смесь, с помощью которой расправляются полости органов верхних отделов ЖКТ. Средняя продолжительность фиброгастродуоденоскопии составляет 5-7 минут. Результаты диагностики вносятся в протокол эндоскопического исследования.
Абсолютные и относительные противопоказания к проведению гастроскопии
ФГДС не проводится при острой форме инсульта и инфаркта миокарда. Гастроскопию нельзя назначать больным со стенозом пищевода. К абсолютным противопоказаниям также относится сильный сколиоз, значительный размер щитовидной железы, гемофилия и бронхиальная астма (острая стадия). Относительными противопоказаниями являются воспалительные заболевания гортани и глотки, расширение шейных лимфоузлов и психические болезни, нарушающие самоконтроль у пациента.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Читайте также:

