Чем опасна тля для человека
Обновлено: 07.07.2024
Иммунитет у тех людей, которые перенесли коронавирус, в среднем сохраняется от 3 до 9 месяцев. После этого срока возможно повторное заражение. Защитить человека от него способна прививка. Но о том, требуется ли она, специалисты и обыватели постоянно спорят.
Разберемся! Нужно ли делать прививку (проходить вакцинацию), если переболел коронавирусом? Когда ее проводить? Куда обратиться, чтобы пройти процедуру?
Нужна ли прививка переболевшим коронавирусом?
ВОЗ (Всемирная организация здравоохранения) рекомендует проходить иммунизацию всем. И не важно, заражался человек инфекцией или нет. Такого же мнения придерживаются и CDC (Центры по контролю и профилактике заболеваний) США. На 3 месяца отложить прививку следует только после лечения моноклональными антителами или при наличии в анамнезе мультисистемного воспалительного синдрома. Министр здравоохранения РФ также уверен, что вакцинация переболевших коронавирусом является обязательной.
Это обусловлено тем, что, в соответствии с российскими и международными исследованиями, иммунный ответ у людей, которые перенесли инфекцию, сохраняется после нее только около полугода. Затем защита постепенно ослабевает. Иммунизация позволяет повысить эффективность борьбы с коронавирусной инфекцией (в том числе с новыми ее штаммами).
Когда делать прививку (проходить вакцинацию) переболевшим коронавирусом?
Перенесший инфекцию человек обычно получает защиту от повторного заражения на полгода. Данной точки зрения в настоящий момент придерживаются как Минздрав и Роспотребнадзор РФ, так и ВОЗ. Именно поэтому вакцинация возможна уже через 6 месяцев после выздоровления.
Нужна ли переболевшим коронавирусом вакцинация двумя дозами?
Преимущества обращения в МЕДСИ
Если вы хотите уточнить особенности вакцинации от коронавируса переболевших ковидом или записаться на прививку, позвоните . Наш специалист ответит на все вопросы. Также запись в клинику возможна с помощью приложения SmartMed.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Тонзиллит: причины появления, симптомы, диагностика и способы лечения.
Определение
Тонзиллит – инфекционное заболевание, которое проявляется местным воспалением одной или нескольких миндалин глотки, чаще небных. Является самым распространенным инфекционным заболеванием в мире, а боль в горле, в свою очередь, – самой частой жалобой при обращении за медицинской помощью.
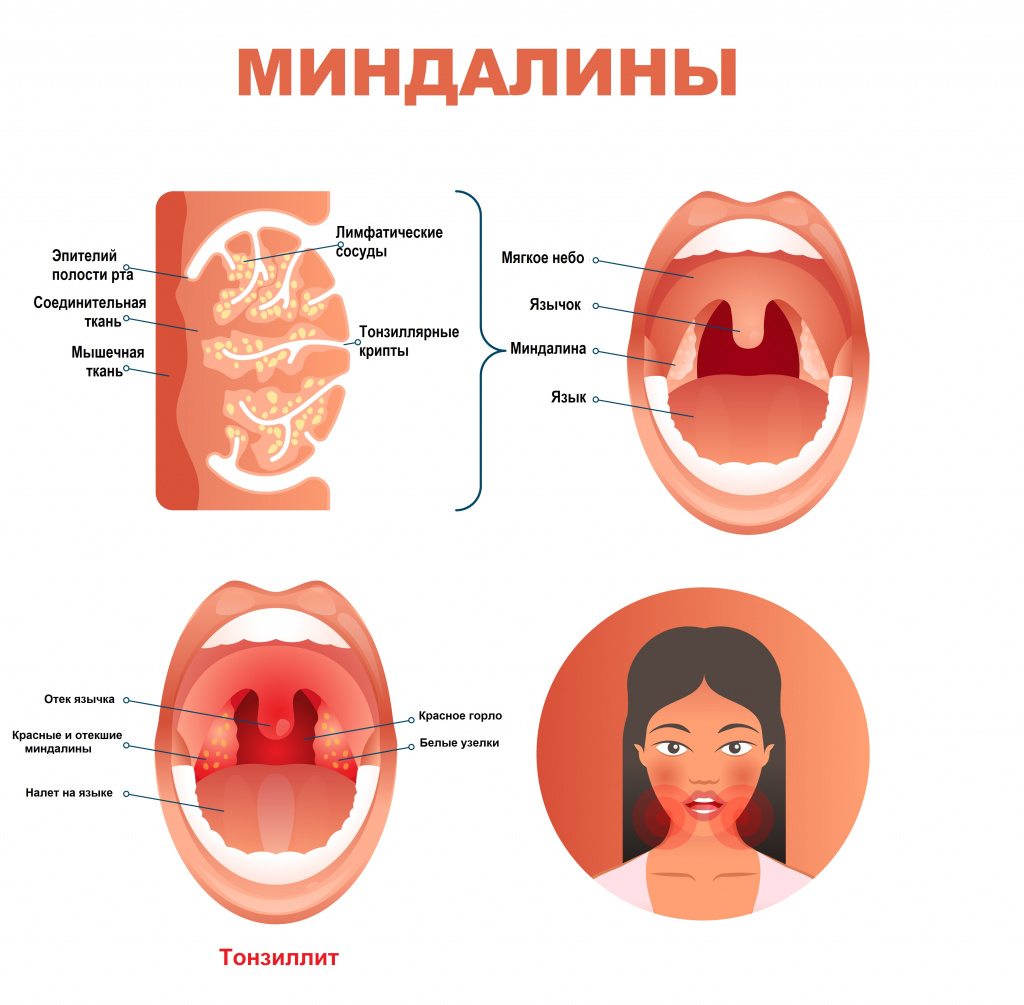
Причины появления тонзиллита
Причиной тонзиллитов являются вирусы и бактерии. Заражение происходит воздушно-капельным или контактно-бытовым путем. Нередко причиной тонзиллита становится инфекция ротовой полости (кариозные зубы и др.) и околоносовых пазух.
Среди вирусов, вызывающих тонзиллит, первостепенную роль играют аденовирус, вирус парагриппа, риновирус, респираторно-синтициальный вирус, вирус Эпштейна–Барр, энтеровирус Коксаки В.
Не исключено воздействие других микроорганизмов: микоплазм, хламидий, спирохет (в этом случае заболевание носит название ангины Симановского–Плаута–Венсана).
Дифтерийная палочка (Corynebacterium diphtheriae) вызывает дифтерию – опасную инфекцию, которая протекает с воспалением глотки и миндалин.
Реже причиной воспаления миндалин становятся грибки.
По утверждению ученых, у детей до трех лет чаще возникает вирусный тонзиллит, а до двух лет роль стрептококка в развитии тонзиллита практически исключена, равно как и у людей старше 45 лет.
Классификация заболевания
Тонзиллит протекает остро или хронически.
Острый тонзиллит – это первичное воспаление, когда местом возникновения и протекания заболевания являются миндалины.
Вторичное острое воспаление возникает на фоне инфекционных заболеваний, таких как дифтерия, корь, скарлатина и т.д., а также онкологических заболеваний крови (например, лейкозов) или патологических состояний, сопровождающихся снижением количества клеток крови, отвечающих за борьбу с бактериями и вирусами (например, агранулоцитоз).
Хронический неспецифический тонзиллит может протекать контролируемо с малым числом обострений, то есть в компенсированной форме, или с частыми обострениями и развитием токсико-аллергических реакций – в декомпенсированной форме. Хронический тонзиллит вызывают различные бактерии и вирусы. Только в 30% случаев у детей и в 15% случаев у взрослых обнаруживают b-гемолитический стрептококк группы А.
Хронический специфический тонзиллит встречается на фоне туберкулеза, сифилиса и некоторых других заболеваний.
Симптомы тонзиллита
Инкубационный период (время от попадания возбудителя в организм до развития клинических проявлений) полностью зависит от свойств вируса или бактерии, а также состояния иммунитета человека. При заражении стрептококком он длится максимум пять дней, но чаще заболевание развивается в течение нескольких часов.
Общим для всех видов острых тонзиллитов является:
- боль в горле, усиливающаяся при глотании, иногда такой интенсивности, что приводит к отказу от еды;
- повышение температуры тела вплоть до 38–40°С;
- увеличение шейных лимфатических узлов;
- симптомы интоксикации – чувство недомогания, разбитость, слабость.
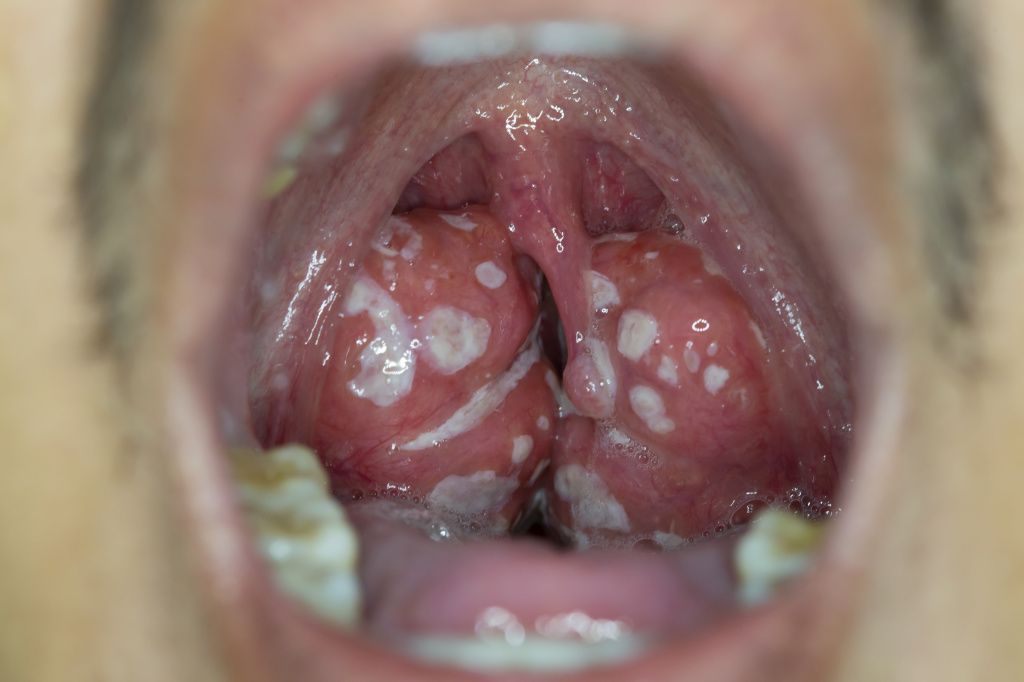
Следует обращать внимание на сопутствующие симптомы: воспаление конъюнктивы глаз, насморк, кашель, увеличение печени и селезенки, других групп лимфоузлов и т.д.
Хронический тонзиллит может давать о себе знать периодическим воспалением миндалин (не стоит путать обострение хронического тонзиллита с острым тонзиллитом) и общей реакцией организма на постоянное нахождение микробного агента в виде токсических и аллергических процессов. В течение болезни миндалины замещаются соединительной тканью. Часто миндалины наполнены жидким гноем или гнойными пробками, они могут быть немного увеличены и разрыхлены. Небные дужки (валики вокруг миндалин) отечные, красные. Немного увеличены шейные лимфатические узлы. Токсико- аллергические явления выражаются периодическим подъемом температуры тела чуть выше 37°С, повышенной утомляемостью, пониженной трудоспособностью, могут возникнуть боли в суставах, нарушения сердечного ритма, боли в сердце, нарушения в работе почек.
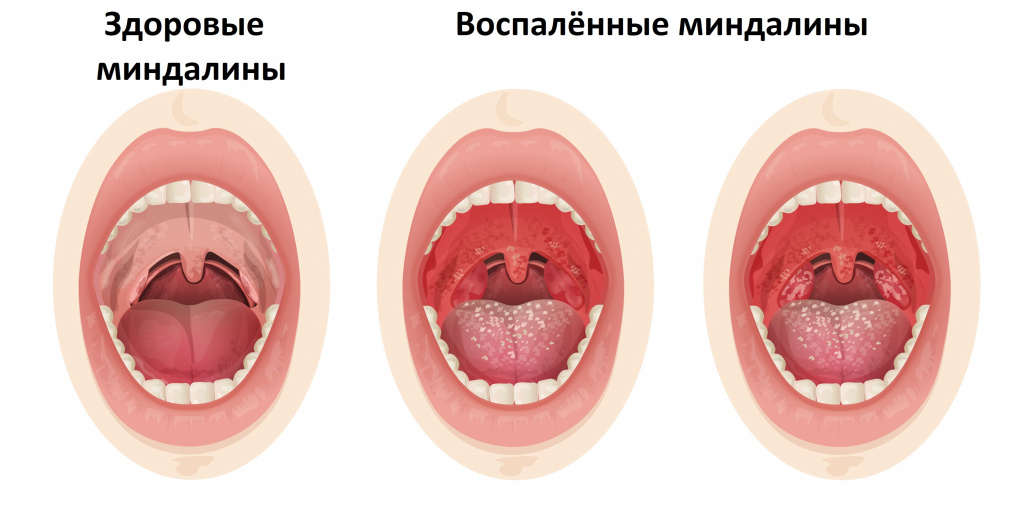
Диагностика тонзиллита
Диагностика тонзиллита не представляет трудностей и основывается на опросе и осмотре пациента. Сложнее разобраться, какой возбудитель вызвал заболевание. На этом этапе с помощью лабораторных исследований важно подтвердить или исключить наличие b-гемолитического стрептококка группы А. С этой целью исследуют клиническую кровь и мочу; проводят бактериологическое исследование мазка с небных миндали и задней стенки глотки до начала лечения и приема местных препаратов; выполняют посев на b-гемолитический стрептококк группы А, а также экспресс-тест для определения стрептококка группы А.
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Коронку или зубной протез, имитирующий настоящий зуб, устанавливают в целях сохранения испорченного элемента или полной его замены. В стоматологии применяют различные виды зубных коронок. Чтобы сделать верный выбор, стоит узнать, какие разновидности коронок на зубы бывают, какими особенностями характеризуются протезы и какие из них наиболее предпочтительны для установки в зоне улыбки и в боковых отделах.
Какие разновидности зубных коронок ставят и какие из них предпочтительнее
Коронку на зуб обычно устанавливают при его разрешении более чем на 50%. Если единица частично сохранилась, протез изготавливают в лаборатории и крепят на видимую часть зуба с помощью специального стоматологического цемента. В результате удается восстановить не только эстетику зубного ряда, но и жевательную и артикуляционную функцию.
Коронки на зубы отличаются материалами изготовления, соответственно, свойствами и стоимостью.
Металлопластиковые коронки
Такие протезы называют условно-временными коронками. Лояльный по цене вариант протезирования, который предполагает установку коронок с металлической базой и пластмассовым покрытием. Традиционно конструкции изготавливают из никеля, кобальта, хрома.
Несмотря на естественный внешний вид и относительно хорошую функциональность, носить такие протезы продолжительное время не стоит: изделие быстро теряет свою белизну, немного увеличивается в габаритах и нуждаются в замене.
В числе неоспоримых преимуществ металлопластика невысокая стоимость и щадящее воздействие на эмалевый слой зуба. Если изделие незначительно деформировалось, его можно отремонтировать прямо в ротовой полости больного. Из минусов такого выбора стоит выделить невысокую прочность конструкции и вероятность развития аллергии.
Металлокерамические коронки
Практика показывает, что металлокерамические коронки заслуженно считаются самыми популярными. В качестве основы изделия выступает металл (кобальт, хром, титан, золото и пр.). Для придания коронке эстетичного облика металлическую базу покрывает керамическим слоем и соединяют элементы посредством воздействия высоких температур.
Популярность металлокерамики в протезировании объясняется ее явными преимуществами:
- Эстетичность. Материал, которым покрыт каркас коронки, полностью воссоздает анатомическую структуру эмали;
- Достаточная прочность. Изделия достаточно прочные за счет литого металлического каркаса – они выдерживают обычную жевательную нагрузку, не стираются. Редко наблюдается скол эмалевого покрытия. В таком случае ремонт протеза можно произвести в полости рта пациента;
- Универсальность. Коронки такого вида устанавливают как на отдельные фрагменты ряда, так и в виде зубного моста.
Поскольку керамический слой абсолютно непрозрачный, протезированный фрагмент (особенно при одиночной реставрации) может выделяться на фоне естественных зубов. Другой минус металлокерамических коронок – это необходимость обточки единицы, после которой она навсегда теряет свою первичную форму.
Металлические коронки

Это предшественники всех остальных видов зубных протезов. Такая разновидность протезов показана к установке только на жевательные зубы, поскольку на передних зубах конструкции заметны. Коронки из металла изготавливают из стали, титана, платины, золота. Востребованы также сплавы, в состав которых включены кобальт и хром, серебро.
В лабораторных условиях для пациентов готовят штампованные изделия или литые с напылением. Стандартные конструкции приобретают нужную форму в ходе работы. Индивидуальное изготовление колпачка гарантирует максимальное прилегание к тканям, что исключает быстрое стирание материала и распространение бактерий под протезом.
Из достоинств таких изделий стоит отметить исключительную прочность (за счет пластичности материала коронка из этого вида материала не трескается и долго не изнашивается). Однако металлические протезы крайне неэстетичны, способны вызывать аллергию, их сложно посадить на зуб.
Керамические коронки на зубы
Безметалловые коронки заслуженно признаны самыми эстетичными: их крайне сложно отличить от естественных зубов, даже если десневая ткань истончается, протез остается невидимым и смотрится естественно. В стоматологии используют несколько разновидностей безметалловых коронок на зубы:
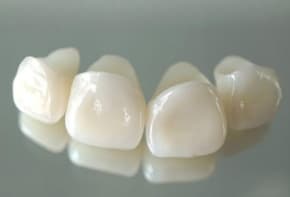
- Фарфоровые или цельнокерамические. Их изготавливают по персональному слепку из прессованного материала без добавления прочих компонентов.
- Смешанные (диоксид циркония и керамика). Прочнее предыдущего типа протезов, отличаются высокой светопропускной способностью и не вызывают аллергии.
- Смешанные (оксид алюминия и керамика). Конструкции изготавливают из полупрозрачного гипоаллергенного материала, который комфортен в ношении и устойчив к температурным перепадам.
Все керамические изделия биологически совместимы со слизистой, не склонны вызывать аллергических реакций. В числе прочих преимуществ конструкций:
- небольшой вес (коронку можно установить даже на ослабленные зубы);
- невосприимчивость керамики к красителям;
- необходимость минимальной обточки зуба до протезирования керамикой.
В числе недостатков такого способа протезирования сравнительно высокая стоимость изделий, а также их хрупкость. Керамические конструкции не рассчитаны на существенные жевательные нагрузки, именно поэтому их чаще используют при протезировании верхних резцов.
Если правильно ухаживать за изделиями из керамики, они прослужат от 10-до 15 лет. При этом протезная конструкция не поддается кариесу и не накапливает на себе налет.
Коронки из диоксида циркония
Циркониевые коронки готовят в лабораторных условиях при использовании высокоточного компьютерного оборудования. Лазерное сканирование позволяет провести точный анализ зубного ряда, после чего компьютерная программа моделирует точную коронку на зуб. Оптические данные переносятся от компьютера на фрезерный станок, который и вытачивает протез из заготовки.
Такие виды зубных коронок наиболее дорогостоящие. Их цена оправдана рядом явных преимуществ:
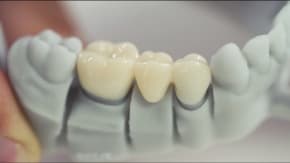
- Прочность. Диоксид циркония так же прочен, как и натуральная зубная эмаль. На базе этого материала можно изготавливать даже цельные мосты;
- Высокая эстетика. Оттенок диоксида циркония легко подбирается под цвет натурального эмалевого слоя;
- Биологическая совместимость. Диоксид циркония безопасен для здоровья человека. Такой вид протезирования не противопоказан пациентам с аллергией на металл.
Изделия рекомендованы к установке пациентам, которые предъявляют высокие требования к внешнему виду конструкций и хотят, чтобы новые зубы не отличались от естественных элементов.
Золотые коронки на зубы
Отдельно стоит отметить вид металлических коронок – золотые изделия. В стоматологии при изготовлении протезов не применяют чистый материал, поскольку золото – это мягкий металл. Традиционно применяют сплав с палладием и платиной. Конструкции хорошо прилегают, не раздражают слизистую, не приводят к кровоточивости десен.
Очень часто золотые протезы покрывают керамическим слоем. Такие изделия можно ставить даже на передние зубы: они сохраняют полезные свойства базового материала и неплохо смотрятся.
Временные коронки на зубы
Поскольку протезирование зубов требует временных затрат, нередко больному фиксируют временные коронки. Больной носит конструкции до момента готовности постоянных протезов.
Речь идет о недорогих полимерных, акриловых, пластмассовых коронках, которые призваны защитить препарированные единицы от смещения, болезнетворных микроорганизмов. Кроме этого, они отлично выполняют эстетическую функцию, маскируют “дырки” в ротовой полости.
Временные коронки можно ставить на естественные зубы или на имплантаты. За счет этих конструкций обеспечивается равномерное распределение жевательной нагрузки, снижается риск рассасывания челюстной кости, ускоряются темпы привыкания к постоянному протезу.
Лямблиоз – это заболевание, вызываемое лямблиями – микроскопическими кишечными паразитами, относящимися к типу простейших, классу жгутиковых. Лямблии являются кишечными паразитами, основные зоны их жизненной активности – двенадцатиперстная кишка и начало тонкой кишки. Носителями лямблий являются многие животные, в том числе крысы, мыши, кошки, собаки. Но основным источником лямблиозной инфекции для человека является человек.
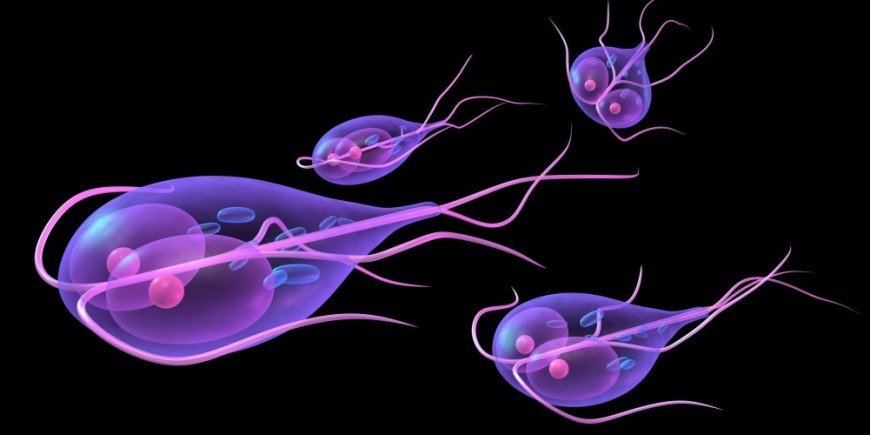
Инвазия лямблиями может приводить к функциональному расстройству тонкого кишечника, хотя в значительном числе случаев человек – носитель лямблий – может не иметь никаких жалоб. Однако в соответствии с рекомендациями ВОЗ диагноз лямблиоз устанавливается при обнаружении лямблий в любом случае, даже при отсутствии выраженных симптомов.
Лямблии названы в честь доктора Д.Ф. Лямблия, чеха по происхождению, описавшего этого кишечного паразита в 1859 году и с 1860 года работавшего в России. Однако история лямблий в европейской медицине начинается с описания, сделанного значительно позже французским биологом Альфредом Жиаром (латинское написание его фамилии – Guard). Поэтому в зарубежной медицине принято другое название лямблиоза – giardiasis (произносится как жардиаз или гардиаз).
Распространённость лямблиоза зависит от развитости гигиенической культуры. В европейских странах лямблиями поражено не более 3-5% людей. Среди детей лямблиоз выявляется в два раза чаще, чем у взрослых. Это связано с тем, что дети чаще не соблюдают правила гигиены.
Причины лямблиоза

Механизм передачи лямблий – фекально-оральный. То есть лямблии выводятся из организма вместе с калом, а попадают через рот – вместе с пищей или водой.
Лямблии существуют в двух формах – вегетативной (в которой лямблии питаются и растут) и в форме цисты (когда тело микроорганизма покрывается защитной оболочкой). Вне организма человека вегетативные формы погибают, а цисты сохраняют жизнеспособность.
Для того чтобы заражение лямблиями произошло, достаточно, чтобы в организм попало от 10 до 100 цист. Цисты лямблий могут присутствовать в земле, в воде, в том числе проточной и даже родниковой, переноситься на лапах мух. Убивает цисты только охлаждение ниже 13°C или же кипячение.
Циста, попавшая в организм человека, достигает двенадцатиперстной кишки, где растворяется под воздействием кишечного сока. Из одной цисты образуются две вегетативные формы лямблий. Лямблии прикрепляются к ворсинкам слизистой оболочки кишечника и, как считается, питаются продуктами пристеночного пищеварения. Лямблии размножаются путем деления. Каждые 9-12 часов количество лямблий удваивается.
При попадании в толстую кишку лямблия меняет форму, превращаясь в цисту. Цисты покидают организм вместе с фекалиями.
Симптомы лямблиоза
Лямблий может насчитываться до миллиона на 1 квадратный сантиметр стенки кишечника. Они механически повреждают кровяные тельца (эритроциты), вызывают раздражение нервных окончаний, нарушают процесс всасывания. В результате развивается воспаление. Продукты жизнедеятельности лямблий могут вызвать аллергические реакции.

Лямблиоз может протекать в острой или хронической форме. Симптомы острого лямблиоза могут проявиться через 1-3 недели после инвазии.
Наиболее часто лямблиоз проявляется в виде кишечного расстройства. В некоторых случаях лямблиоз может стать причиной нарушениям работы желчного пузыря и застоя желчи. В случае длительного протекания лямблиоза (особенно у детей) могут наблюдаться невротические симптомы.
При лямблиозе болит в подложечной области и в области пупка. Боль, как правило, тупая, но в некоторых случаях может быть и острой.
Повышенное газообразование (метеоризм) обычно сопровождается чувством переполненности желудка. Возможны отрыжка и изжога.
Возможны поносы до 3-5 раз в сутки; стул сначала водянистый или пенистый, потом может стать жирным. Поносы могут смениться запорами.
Возможные аллергические проявления лямблиоза:
-
;
- сильный зуд;
- атопический дерматит; ;
- аллергический ринит, конъюнктивит, блефарит и некоторые другие проявления.
При длительном течении лямблиоза (особенно у детей) могут наблюдаться следующие невротические симптомы: слабость, быстрая утомляемость, раздражительность (у маленьких детей – плаксивость), головные боли, головокружения, кардиалгия.
Методы диагностики лямблиоза
Лямблиоз не имеет специфических симптомов, а проявления его разнообразны. Поэтому типична ситуация, когда человек лечится у разных специалистов по поводу разных симптомов, а лямблиоз при этом остаётся не выявленным.
Обязательно следует сдать анализы на лямблии в следующих случаях:
- при склонности к кишечным заболеваниям, а также при хроническом их течении;
- при эозинофилии (присутствии в крови повышенного количества эозинофилов); ;
- в случае кишечного расстройства, полученного при выезде за рубеж, особенно в южные и экзотические страны;
- в случае невротических симптомов, особенно на фоне кишечных расстройств.
Лямблиоз устанавливается на основании лабораторных исследований. Для диагностики лямблиоза обычно используются:
Исследуется кал – на наличие цист лямблий, и содержимое кишечника – на наличие вегетативных форм.
С помощью серологического анализа устанавливается присутствие в крови антител к лямблиям.
Иммунологический анализ позволяет обнаружить в кале специфический антиген лямблий.
Методы лечения лямблиоза
Лечение лямблиоза состоит из нескольких этапов:
Цель подготовительного этапа – создать в организме среду, неблагоприятную для размножения лямблий, устранить эндотоксикоз (вывести токсины из организма), повысить защитные силы организма, механически удалить максимальное количество лямблий. На этом этапе используются желчегонные препараты, специальная диета (исключается пища со значительным содержанием углеводов), различные методы очистки кишечника.
Данный этап предполагает приём противопаразитарных препаратов.
Цель этапа – восстановить микрофлору кишечника, повысить иммунитет, создать условия, препятствующие размножению лямблий (так как возможны рецидивы, если в кишечнике осталось значимое количество жизнеспособных лямблий). На этом этапе также огромное значение имеет диета в сочетании с правильным режимом питания.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Читайте также:

