Бактериальная дизентерия питательные среды для посевов
Добавил пользователь Дмитрий К. Обновлено: 19.09.2024
Дизентерия - инфекционная болезнь, характеризующаяся учащением стула, примесью слизи и крови в кале, схваткообразными болями в животе, повышением температуры тела и симптомами общей интоксикации. Частота стула может быть от 3-5 до 15-20 раз в сутки и более. Для дизентерии характерны усиление болей в животе перед актом дефекации, появление болезненных и ложных позывов "на низ" (на дефекацию) - тенезмов.
Что является возбудителем заболевания?
Возбудителями дизентерии являются бактерии рода шигелл.
Кто является источником инфекции?
Болеют дизентерией только люди. Источник инфекции - больной человек.
Как происходит заражение?
Заражение дизентерией происходит при попадании возбудителя в организм человека через рот с пищей, водой или через грязные руки.
Как осуществляется госпитализация, изоляция и выписка больных?
Обязательной госпитализации подлежат больные среднетяжелыми формами заболевания, с наличием тяжелых сопутствующих заболеваний, а также больные из числа работников пищевых предприятий, детских учреждений и водопроводных сооружений. Распределение больных по палатам внутри отделения производится по срокам заболевания и виду выделенного возбудителя. Изоляция прекращается в соответствии с установленными правилами. Лица, перенесшие острую дизентерию, могут быть выписаны из стационара по исчезновении клинических признаков, но не ранее чем через 3 дня после нормализации стула. Реконвалесценты, у которых диагноз подтвержден бактериологически, выписываются после однократного отрицательного посева кала. Работники пищевых предприятии и лица, к ним приравненные, выписываются после однократного отрицательного посева кала, если диагноз не подтвержден бактериологически. В случаях бактериологически подтвержденного диагноза выписка их проводится после двукратных отрицательных бактериологических исследований кала. Бактериологическое обследование начинают проводить не ранее чем через 2 дня после окончания этиотропного лечения.
Каковы особенности ухода за больными дизентерией?
При уходе за больными дизентерией, как и при других острых кишечных инфекциях, большое значение приобретают тщательное выполнение больными и персоналом правил личной гигиены и текущей дезинфекции. Больные должны мыть руки перед каждым приемом пищи, после посещения туалета. В отделении каждый больной пользуется индивидуальным горшком, номер которого соответствует номеру кровати. Палатная медицинская сестра должна следить за стулом больных и отмечать на температурном листе истории болезни кратность стула и его характер, количество испражнений, наличие в них патологических примесей: слизи, крови и гноя. Утром до обхода стул больных в горшечной осматривает врач вместе с медицинской сестрой или санитаркой.
Палаты следует хорошо и часто проветривать, но температура в них должна быть не ниже 19-20 °С вследствие нарушения у больных дизентерией теплорегуляции.
Очень важно содержать больного в чистоте. Тяжелобольные при частом стуле укладываются на резиновое судно. Для облегчения ухода под таз больного подкладывается медицинская клеенка шириной не более 1 м, которая обязательно застилается сложенной вдвое простыней или пеленкой. Белье меняется по мере необходимости; нельзя допускать, чтобы на больном было белье, загрязненное испражнениями. Во избежание образования опрелостей и пролежней необходимо тщательное обмывание области ягодиц, заднего прохода и промежности после каждой дефекации.
Какое лечение и диета назначаются больным?
В назначении режима руководствуются состоянием больного. В начале заболевания назначаются диета № 4 и обильное питье.
Выбор других патогенетических лечебных средств и длительность их назначения определяются тяжестью течения заболевания. В случаях преобладания симптомов гастроэнтерита больным дизентерией в первую очередь проводят дезинтоксикационную терапию и восполнение утраченной жидкости: внутривенное вливание солевых растворов (квартосоль, трисоль, лактосоль, раствор Рингера-Локка) в объеме 1,5-2 л. В случае продолжающихся рвоты и поноса количество жидкости увеличивается в зависимости от объема потерянной больным жидкости, который учитывает медицинская сестра.
Для воздействия на возбудителя при тяжелом течении дизентерии используются антибиотики широкого спектра (тетрациклины, левомицетин) в сочетании с сульфаниламидами, например с фталазолом. При легких и среднетяжелых формах используются энтеросептол, фуразолидон, фурадонин, интестопан. Кроме этиотропных средств, важное место занимают биологические препараты (вакцина, колибактерин, лактобактерин).
Как проводится бактериологическое исследование?
Важнейшим методом подтверждения диагноза является бактериологическое исследование испражнений. Для увеличения высеваемости дизентерийных палочек рекомендуется соблюдение следующих правил: горшки и судна, откуда берется материал, должны хорошо промываться горячей водой, чтобы на них не оставалось следов дезинфицирующих средств; кал на посев должен забираться до начала этиотропной терапии, лучше всего в первые дни болезни; забор материала на посев желательно производить из свежевыделенных испражнений, отбирая слизисто-гнойные комочки кала (без крови), содержащие наибольшее количество возбудителя. Необходимо как можно быстрее доставлять материал в лабораторию; если это невозможно, то кал нужно помещать в пробирку с консервантом (30 % глицерина и 70 % изотонического раствора натрия хлорида) или хранить его в холодильнике (при температуре 1-4 °С). Целесообразно посев кала на плотные питательные среды (Плоскирева, Эндо или Левина, среды с добавлением левомицетина) делать непосредственно в отделении.
Какие дополнительные методы лабораторной диагностики можно использовать для подтверждения диагноза?
К вспомогательным методам диагностики дизентерии относится внутрикожная аллергическая проба Цуверкалова с дизентерином, имеющая большее значение в диагностике дизентерии у детей. Проба ставится обычно с 3-4-го дня заболевания. Внутрикожно вводится 0,1 мл дизентерина. Результаты читаются через 24 часа. Реакция считается положительной, (Если гиперемия и инфильтрат на месте введения дизентерина не менее 10-20 мм в диаметре; выраженная положительная реакция - при диаметре 20-35 мм; резко положительная - если диаметр местных изменений более 35 мм. В случае гиперемии без инфильтрата реакция считается сомнительной.
Из серологических методов диагностики используется реакция непрямой гемагглютинации, для чего кровь берут из вены в количестве 3-5 мл в первые дни болезни и повторно через 10-12 дней. Реакция становится положительной с конца 1-й недели болезни, максимальный титр антител наблюдается на 3-й неделе заболевания.

Шигеллёз, или бактериальную дизентерию , относят к кишечным инфекциям с фекально-оральным механизмом передачи возбудителя заболевания — бактерий рода Shigella. Шигеллы поражают преимущественно толстый кишечник, вызывают интоксикацию, а заболевание в запущенной форме может приводить к различным осложнениям (стойкому нарушению пищеварения, гиповитаминозу, перфорации кишечника, перитониту и др).
Различают 4 вида шигелл: Флекснера, Зонне, Бойда, дизентерии.
Важная особенность шигелл в том, что они способны менять чувствительность к лекарственным препаратам. Если какое-либо антибактериальное средство достаточно часто используется в отдельном регионе (например, при выращивании птицы), то возбудитель может оказаться нечувствительны к данному препарату. Это значительно затрудняет терапию.
Лекарственная устойчивость возбудителей, их способность выживать во внешней среде с некоторых пор снова приводят к массовым вспышкам дизентерии и даже крупным эпидемиям, во время которых летальный исход составляет до 5 % от заболевших.
Главный фактор в патогенезе дизентерии — это выделение токсинов, обуславливающих основные клинические проявления. Дизентерийные токсины действуют местно в просвете кишечника, всасываясь в кровь, воздействуют на стенки сосудов, центральную нервную систему, печень, органы кровообращения.
Выделяют несколько форм и вариантов заболевания:
• Острая дизентерия в колитическом, гастроэнтеритическом, гастроэнтероколитическом вариантах с легким, средне-тяжелым и тяжелым течением;
• Возможно стертое и затяжное течение заболевания;
• Хроническая дизентерия в рецидивирующей или непрерывной форме;
Симптомы дизентерии и осложнения
Инкубационный период длится обычно 3 дня, но, в зависимости от возбудителя, состояния организма и инфицирующей дозы (количество проникших клеток) может затягиваться до 7 дней или сокращаться до суток.

При колитическом варианте болезнь развивается остро с повышением температуры, снижением аппетита, тошнотой, интенсивной режущей болью в животе. Сначала боль разливается по всему животу, потом концентрируется внизу и в правой подвздошной области. Течение болезни сопровождается диареей — 10 и более раз за сутки. При этом кал быстро теряет нормальную консистенцию, в нём появляются примеси в виде крови, слизи, гноя, а позывам к дефекации сопутствует мучительная боль. Столь острые клинические симптомы постепенно исчезают через неделю-полторы, а язвенные поражения слизистой — примерно через месяц.
Гастроэнтеритический вариант характеризуется тошнотой, рвотой, диареей с обильным жидким стулом. Боль в этом случае локализуется в области пупка, эпигастральной области.
Гастроэнтероколитический вариант характеризуется сочетанием колитического и гастрокэнтеритического синдромов
Частым явлением стала стёртая дизентерия. При такой форме больной испытывает легкое недомогание, умеренную болезненность в животе без определённой локализации, у него жидкий или кашицеобразный стул с обычным интервалом — 1—2 раза за сутки. Дизентерия, продолжающаяся более трех месяцев, диагностируется как хроническая. Чтобы избежать более тяжёлых последствий и перерастания болезни в хроническую форму, необходимо при подозрительных симптомах обязательно сдать анализы.
Осложнения при дизентерии:
• выпадение прямой кишки.
Осложнения возникают при запоздалом обращении к врачам, тяжёлых случаях, неправильно выбранной терапии, как следствие низкого качества диагностики или квалификации врача. Чтобы тяжёлых последствий избежать, нужно обращаться к врачу при первых симптомах и проходить лабораторные исследования в надёжных, и современных лабораториях.
Источники инфекции, механизмы передачи

Источник инфекции — человек, больной различными формами дизентерии, в том числе и бессимптомными. Заражение реализуется контактно-бытовым, водным и пищевым путями. Болеют люди всех возрастных групп, наиболее подвержены лица с ослабленным иммунитетом и дети дошкольного возраста. Заболевшие дизентерией опасны для окружающих почти сразу после заражения и в течение всего периода реконвалесценции (выздоровления). Если же болезнь приобретает хроническую форму, то выделение возбудителя происходит месяцами. Нужно отметить, что у людей восприимчивость к болезни разная.
Исследуемый материал для диагностики дизентерии
Возбудитель при дизентерии выделяют из испражнений.
Возможно исследование крови для определения антител к шигеллам (ответная реакция организма на встречу с возбудителем заболевания).
Методы лабораторной диагностики дизентерии
Копрограмма — это анализ кала: его состава, свойств, примесей. При шигеллезе в кале обнаруживаются включения слизи, скопления лейкоцитов более 20-30 в поле зрения, эритроциты и эпителиальные клетки.
Общий анализ крови
При тяжёлой форме шигеллеза отмечают следующие изменения:
• лейкоцитоз с нейтрофильным сдвигом формулы влево;
• токсическую зернистость нейтрофилов;
Бактериологический посев
Это ведущий специфический метод диагностики дизентерии, который заключается в проведении посева кала на специальные питательные среды для выделения патогенных бактерий. Бактериальный посев используют как подтверждающий анализ, потому что его результаты известны только через 2-5 дней. Однако он чрезвычайно важен для точной постановки диагноза и определения чувствительности к антибактериальным препаратам. По результатам исследования врач корректирует проводимое лечение
Серологическое исследование
Задачей серологической диагностики является определить специфические антитела в крови к основным видам шигелл. Для анализа используют реакцию непрямой гемагглютинации — РНГА. В разведённую сыворотку крови в лаборатории добавляют эритроциты с антигенами шигелл разных видов. Через сутки результат готов: если в пробах есть специфические иммунные антитела к шигеллам, то образуются агглютинины. Антитела при дизентерии появляются в конце первой недели болезни и достигают максимума на 21-25 день, затем титр антител уменьшается. Поэтому целесообразно использовать метод парных сывороток, то есть исследовать две пробы крови, взятые с интервалом 10-14 дней. Диагностическое значение имеет нарастание титра антител в четыре и более раз.
Полимеразная цепная реакция (ПЦР) – заключается в определении фрагментов ДНК шигелл в кале. Это быстрый и надежный метод исследования.
Ректороманоскопия
Это инструментальный метод диагностики, который проводят с помощью ректоскопа, вводимого в анальный проход больного. С помощью окуляра врач оценивает состояние слизистой, определяет изменения, характерные для дизентерии.
Профилактика и лечение дизентерии
Лечение дизентерии может проводиться дома, либо в стационаре (в случае средней или тяжелой форма болезни). Госпитализация также необходима и людям с тяжёлыми сопутствующими, хроническими патологиями.
Лечение заключается в приёме антибиотиков, специфических дизентерийных бактериофагов, строгом постельном режиме и специальной диете (стол № 4) с нежирными бульонами, куриным мясом, нежирной рыбой, киселями, кашами, зелёным чаем, отваром шиповника.
Профилактикой заболевания является строгое соблюдение личной гигиены, медицинский осмотр людей, работающих в местах общественного питания, постоянный контроль водных источников, общественных водоёмов, бассейнов, предприятий питания и т. д.
Как сдать анализ на дизентерию в АО "СЗЦДМ"
Только раннее выявление заражения шигеллами гарантирует минимальный риск здоровью и скорое выздоровление. Потому при первых признаках недомогания и в качестве профилактики необходимо пройти лабораторные исследования на предмет заражения возбудителем шигеллёза.
Сделать это легко в подразделениях АО "СЗЦДМ". По интерактивной карте вы сможете определить ближайший к вам пункт исследований и выбрать удобное время. На сайте или через колл-центр можно записаться на приём к врачу.
Во всех наших лабораториях работают квалифицированные сотрудники, используются современные методики исследований и гарантирована полная безопасность вашему здоровью и сохранность — личным данным.
Будьте здоровы!
Лаборатория АО "СЗЦДМ" предлагает услуги, обеспечивающие комплексное и преемственное лабораторное обследование пациента
Диагностика В медицинских центрах АО "СЗЦДМ" проводят качественные диагностические исследования всего организма
Лечение Наши медицинские центры ориентированы на обслуживание пациентов в амбулаторном режиме и объединены единым подходом к обследованию и лечению пациентов.
Реабилитация Реабилитация - это действия, направленные на всестороннюю помощь больному человеку или инвалиду для достижения им максимально возможной полноценности, в том числе и социальной или экономической.
Профосмотры АО "СЗЦДМ" проводит профилактические осмотры работников, которые включают в себя - комплексы лечебных и профилактических мероприятий, проводимых для выявления отклонений в состоянии здоровья, профилактики развития и распространения заболеваний.
ГлавнаяHelixbook Посев кала на патогенную флору (диз. группа и тифопаратифозная группа) без определения чувствительности к антибиотикам
Посев кала на патогенную флору (диз. группа и тифопаратифозная группа) без определения чувствительности к антибиотикам
Микробиологическое исследование, позволяющее выявить в кале патогенную флору: возбудителей бактериальной дизентерии (шигеллеза), сальмонеллезов, в том числе брюшного тифа и паратифа, а также патогенные группы кишечной палочки (E. coli) – возбудителей эшерихиозов.
Синонимы русские
Посев кала на патогены.
Синонимы английские
Stool сulture, Salmonella sp., Shigella sp., Escherichia coli, bacteria identification and susceptibility , Stool culture, routine.
Метод исследования
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Исследование рекомендуется проводить до начала приема антибиотиков и других антибактериальных химиотерапевтических препаратов.
- Исключить прием слабительных препаратов, введение ректальных свечей, масел, ограничить (по согласованию с врачом) прием медикаментов, влияющих на перистальтику кишечника (белладонна, пилокарпин и др.), и препаратов, влияющих на окраску кала (железо, висмут, сернокислый барий), в течение 72 часов до сбора кала.
Общая информация об исследовании
Патогенные микроорганизмы не входят в состав нормальной микрофлоры и в норме у человека отсутствуют. При попадании в организм они, как правило, приводят к инфекционным заболеваниям.
Бактерии дизентерийной группы вызывают дизентерию (шигеллез) – острое инфекционное заболевание с фекально-оральным механизмом передачи возбудителя. Она сопровождается преимущественным поражением толстой кишки с диареей, лихорадкой и болями в животе. В стуле пациента зачастую обнаруживается кровь, слизь или гной.
К бактериям тифопаратифозной группы относятся Salmonella typhi (возбудитель брюшного тифа), Salmonella paratyphi A, B, C (возбудитель паратифа A, B, C соответственно), а также возбудители других сальмонеллезов. Сальмонеллез передается фекально-оральным путем и характеризуется преимущественным поражением желудочно-кишечного тракта, а его симптомы похожи на симптомы гастроэнтерита или энтерита: тошнота, рвота, спазмы в животе, диарея, лихорадка и головные боли.
Брюшной тиф – это острое инфекционное заболевание с фекально-оральным путем передачи, протекающее с постепенным развитием общего недомогания, бессонницы и головной боли, к которым присоединяются лихорадка, симптомы поражения центральной нервной системы в виде заторможенности, нарушений сознания и бреда, а также нарушения стула и сыпь в области живота и грудной клетки. Паратиф А и В по клинической картине и эпидемиологическим особенностям схожи с брюшным тифом, а паратиф С напоминает пищевую токсикоинфекцию.
Патогенные кишечные палочки являются причиной эшерихиозов – острых кишечных инфекций, которым в большей степени подвержены дети. Эшерихии делят на серогруппы по О-антигену. Среди патогенных эшерихий (кишечных палочек) выделяют:
1) энтеротоксигенные, приводящие к холероподобной диарее,
2) энтеропатогенные, вызывающие диарею главным образом у детей,
3) энтероинвазивные кишечные палочки, сходные по своим свойствам с возбудителями бактериальной дизентерии,
4) энтерогеморрагические, приводящие к дизентериеподобной диарее и гемоколиту.
Для всех перечисленных заболеваний характерно бактерионосительство – транзиторное (случайно выявленное), острое (в период выздоровления после острой дизентерии) или хроническое.
Идентифицируются патогенные микроорганизмы при помощи микробиологических методов, таких как культивирование на питательных средах (посев).
Возбудителями собственно дизентерии является большая группа биологически сходных бактерий, объединенных в род Shigella. Впервые возбудитель был обнаружен в 1888 г. А. Шантемесом и Ф. Видалем; в 1891 г. он был описан А. В. Григорьевым, а в 1898 г. К. Шига с помощью полученной им от больного сыворотки идентифицировал возбудителя у 34 больных дизентерией, окончательно доказав этиологическую роль этой бактерии. Однако в последующие годы были обнаружены и другие возбудители дизентерии: в 1900 г. – С. Флекснером, в 1915 г. – К. Зонне, в 1917 г. – К. Штуцером и К. Шмитцем, в 1932 г. – Дж. Бойдом, в 1934 г. – Д. Ларджем, в 1943 г. – А. Саксом. В настоящее время род Shigella включает более 40 серотипов. Все они представляют собой короткие неподвижные грамотрицательные палочки, не образующие спор и капсул, которые хорошо растут на обычных питательных средах, не растут на голодной среде с цитратом или малонатом в качестве единственного источника углерода; не образуют H2S, не имеют уреазы; реакция Фогеса – Проскауэра отрицательна; глюкозу и некоторые другие углеводы ферментируют с образованием кислоты без газа (кроме некоторых биотипов Shigella flexneri: S. manchestеr и S. newcastle); как правило, не ферментируют лактозу (за исключением шигелл Зонне), адонит, салицин и инозит, не разжижают желатин, обычно образуют каталазу, не имеют лизиндекарбоксилазы и фенилаланиндезаминазы. Содержание Г + Ц в ДНК составляет 49 – 53 мол %. Шигеллы – факультативные анаэробы, температурный оптимум для роста 37 °C, при температуре выше 45 °C не растут, оптимальная рН среды 6,7 – 7,2. Колонии на плотных средах – круглые, выпуклые, полупрозрачные, в случае диссоциации образуются шероховатые колонии R-формы. Рост на МПБ в виде равномерного помутнения, шероховатые формы образуют осадок. Свежевыделенные культуры шигелл Зонне обычно образуют колонии двух типов: мелкие круглые выпуклые (I фаза), крупные плоские (II фаза). Характер колонии зависит от наличия (I фаза) или отсутствия (II фаза) плазмиды с м. м. 120 МД, которая определяет также вирулентность шигелл Зонне.
Международная классификация шигелл построена с учетом их биохимических признаков (маннит-неферментирующие, маннит-ферментирующие, медленно ферментирующие лактозу шигеллы) и особенностей антигенной структуры (табл. 37).
У шигелл обнаружены различные по специфичности О-антигены: общие для семейства Enterobacteriaceae, родовые, видовые, групповые и типоспецифические, а также К-антигены; Н-антигенов у них нет.
Классификация бактерий рода Shigella
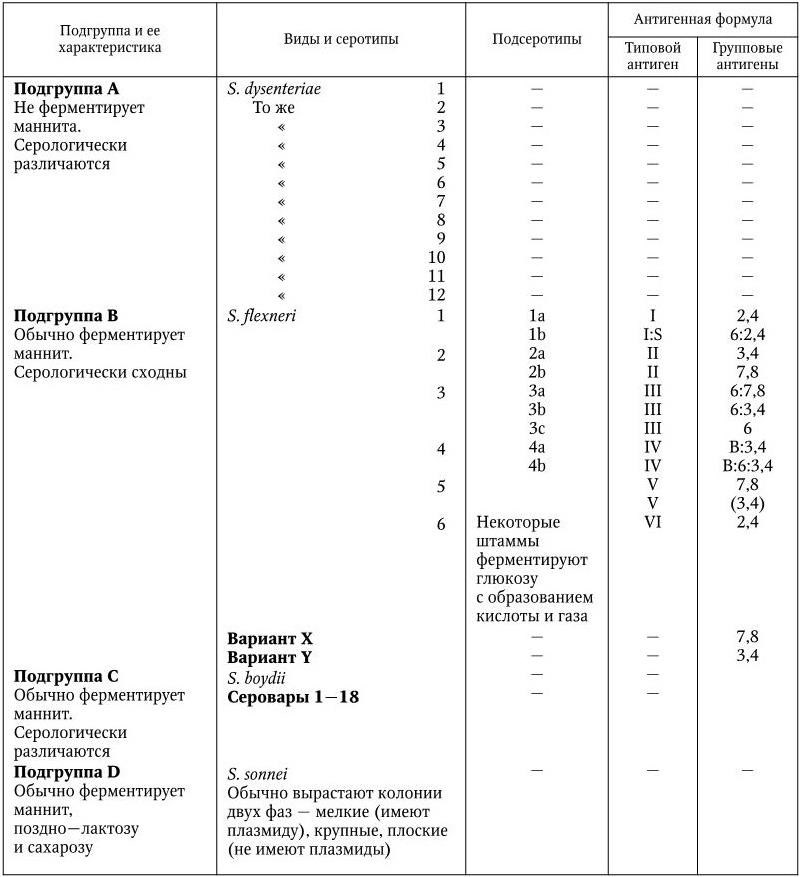
В классификации учитываются только групповые и типоспецифические О-антигены. В соответствии с этими признаками род Shigella подразделяется на 4 подгруппы, или 4 вида, и включает 44 серотипа. В подгруппу А (вид Shigella dysenteriae) включены шигеллы, не ферментирующие маннита. Вид включает в себя 12 серотипов (1 – 12). Каждый серотип имеет свой особый типовой антиген; антигенные связи между серотипами, а также с другими видами шигелл выражены слабо. К подгруппе В (вид Shigella flexneri) относятся шигеллы, обычно ферментирующие маннит. Шигеллы этого вида серологически родственны друг другу: они содержат типоспецифические антигены (I – VI), по которым подразделяются на серотипы (1 – 6), и групповые антигены, которые обнаруживаются в разных составах у каждого серотипа и по которым серотипы подразделяются на подсеротипы. Кроме того, этот вид включает два антигенных варианта – X и Y, у которых нет типовых антигенов, они различаются по наборам групповых антигенов. Серотип S. flexneri 6 не имеет подсеротипов, но его разделяют на 3 биохимических типа по особенностям ферментации глюкозы, маннита и дульцита (табл. 38).
Биотипы S. flexneri 6
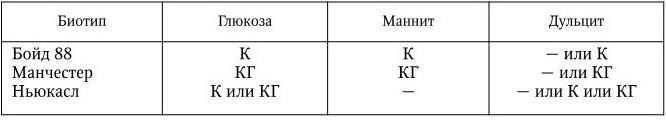
Примечание. К – ферментация с образованием только кислоты; КГ – ферментация с образованием кислоты и газа; ( – ) – ферментация отсутствует.
Липополисахаридный антиген О у всех шигелл Флекснера содержит групповой антиген 3, 4 как главную первичную структуру, его синтез контролируется хромосомным геном, локализованным около his-локуса. Типоспецифические антигены I, II, IV, V и групповые антигены 6, 7, 8 являются результатом модификации антигенов 3, 4 (гликозилирования или ацетилирования) и определяются генами соответствующих конвертирующих профагов, место интеграции которых располагается в районе lac – pro хромосомы шигелл.
Появившийся на территории страны в 80-х гг. ХХ в. и получивший широкое распространение новый подсеротип S. flexneri 4 (IV:7, 8) отличается от подсеротипа 4a (IV:3, 4) и 4b (IV:3, 4, 6), возник из варианта S. flexneri Y (IV:3, 4) вследствие лизогенизации его конвертирующими профагами IV и 7, 8.
К подгруппе С (вид Shigella boydii) относятся шигеллы, обычно ферментирующие маннит. Члены группы серологически отличаются друг от друга. Антигенные связи внутри вида выражены слабо. Вид включает 18 серотипов (1 – 18), каждый из которых имеет свой главный типовой антиген.
В подгруппу D (вид Shigella sonnei) включены шигеллы, обычно ферментирующие маннит и способные медленно (через 24 ч инкубации и позже) ферментировать лактозу и сахарозу. Вид S. sonnei включает один серотип, однако колонии I и II фаз обладают своими типоспецифическими антигенами. Для внутривидовой классификации шигелл Зонне предложено два метода:
1) деление их на 14 биохимических типов и подтипов по способности ферментировать мальтозу, рамнозу и ксилозу; 2) деление на фаготипы по чувствительности к набору соответствующих фагов.
Эти способы типирования имеют главным образом эпидемиологическое значение. Кроме того, шигеллы Зонне и шигеллы Флекснера с этой же целью подвергают типированию по способности синтезировать специфические колицины (колициногенотипирование) и по чувствительности к известным колицинам (колицинотипирование). Для определения типа продуцируемых шигеллами колицинов Дж. Абботом и Р. Шеноном предложены наборы типовых и индикаторных штаммов шигелл, а для определения чувствительности шигелл к известным типам колицинов используют набор эталонных колициногенных штаммов П. Фредерика.
Резистентность. Шигеллы обладают достаточно высокой устойчивостью к факторам внешней среды. Они выживают на хлопчатобумажной ткани и на бумаге до 30 – 36 дней, в высохших испражнениях – до 4 – 5 мес., в почве – до 3 – 4 мес., в воде – от 0,5 до 3 мес., на фруктах и овощах – до 2 нед., в молоке и молочных продуктах – до нескольких недель; при температуре 60 °C погибают через 15 – 20 мин. Чувствительны к растворам хлорамина, активному хлору и другим дезинфектантам.
Факторы патогенности. Важнейшее биологическое свойство шигелл, обусловливающее их патогенность, – способность внедряться в эпителиальные клетки, размножаться в них и вызывать их гибель. Этот эффект может быть обнаружен с помощью кератоконъюнктивальной пробы (введение под нижнее веко морской свинки одной петли культуры шигелл (2 – 3 млрд бактерий) вызывает развитие серозногнойного кератоконъюнктивита), а также путем заражения культур клеток (цитотоксическое действие) или куриных эмбрионов (их гибель), или интраназально белых мышей (развитие пневмонии). Основные факторы патогенности шигелл можно разбить на три группы:
1) факторы, определяющие взаимодействие с эпителием слизистой оболочки;
2) факторы, обеспечивающие устойчивость к гуморальным и клеточным механизмам защиты макроорганизма и способность шигелл размножаться в его клетках;
3) способность продуцировать токсины и токсические продукты, которые обусловливают развитие собственно патологического процесса.
Первая группа включает в себя факторы адгезии и колонизации: их роль выполняют пили, белки наружной мембраны и ЛПС. Адгезии и колонизации способствуют ферменты, разрушающие слизь, – нейраминидаза, гиалуронидаза, муциназа. Вторая группа включает факторы инвазии, которые способствуют проникновению шигелл в энтероциты и их размножению в них и в макрофагах с одновременным проявлением цитотоксического и (или) энтеротоксического эффекта. Эти свойства контролируются генами плазмиды с м. м. 140 МД (она кодирует синтез белков наружной мембраны, обусловливающих инвазию) и хромосомными генами шигелл: kcp A (обусловливает кератоконъюнктивит), cyt (отвечает за разрушение клеток), а также другими генами, еще не идентифицированными. Защита шигелл от фагоцитоза обеспечивается поверхностным К-антигеном, антигенами 3, 4 и липополисахаридом. Кроме того, липид А эндотоксина шигелл обладает иммуносупрессивным действием: подавляет активность клеток иммунной памяти.
К третьей группе факторов патогенности относятся эндотоксин и обнаруженные у шигелл два типа экзотоксинов – экзотоксины Шига и шигаподобные (SLT-I и SLT-II), цитотоксические свойства которых наиболее сильно выражены у S. dysenteriae 1. Шига– и шигаподобные токсины обнаружены и у других серотипов S. dysenteriae, их образуют также S. flexneri, S. sonnei, S. boydii, EНEC и некоторые сальмонеллы. Синтез этих токсинов контролируется tox-генами конвертирующих фагов. Энтеротоксины типа LT обнаружены у шигелл Флекснера, Зонне и Бойда. Синтез LT у них контролируется плазмидными генами. Энтеротоксин стимулирует активность аденилатциклазы и отвечает за развитие диареи. Токсин Шига, или нейротоксин, не реагирует с аденилатциклазной системой, а оказывает прямое цитотоксическое действие. Токсины Шига и шигаподобные (SLT-I и SLT-II) имеют м. м. 70 кД и состоят из субъединиц А и В (последние из 5 одинаковых малых субъединиц). Рецептором для токсинов служит гликолипид мембраны клетки.
Вирулентность шигелл Зонне зависит также от плазмиды с м. м. 120 МД. Она контролирует синтез около 40 полипептидов наружной мембраны, семь из них связаны с вирулентностью. Шигеллы Зонне, имеющие эту плазмиду, образуют колонии I фазы и обладают вирулентностью. Культуры, утратившие плазмиду, образуют колонии II фазы и лишены вирулентности. Плазмиды с м. м. 120 – 140 МД обнаружены у шигелл Флекснера и Бойда. Липополисахарид шигелл является сильным эндотоксином.
Особенности эпидемиологии. Источником инфекции является только человек. Никакие животные в природе дизентерией не болеют. В экспериментальных условиях дизентерию удается воспроизвести только у обезьян. Способ заражения – фекально-оральный. Пути передачи – водный (преобладающий для шигелл Флекснера), пищевой, особенно важная роль принадлежит молоку и молочным продуктам (преобладающий путь заражения для шигелл Зонне), и контактно-бытовой, особенно для вида S. dysenteriae.
Особенностью эпидемиологии дизентерии является смена видового состава возбудителей, а также биотипов Зонне и серотипов Флекснера в определенных регионах. Например, до конца 30-х гг. XX в. на долю S. dysenteriae 1 приходилось до 30 – 40 % всех случаев заболеваний дизентерией, а затем этот серотип стал встречаться все реже и реже и почти исчез. Однако в 1960 – 1980-е гг. S. dysenteriae вновь появилась на исторической арене и вызвала серию эпидемий, которые привели к формированию трех гиперэндемических очагов ее – в Центральной Америке, Центральной Африке и Южной Азии (Индия, Пакистан, Бангладеш и другие страны). Причины смены видового состава возбудителей дизентерии, вероятно, связаны с изменением коллективного иммунитета и с изменением свойств дизентерийных бактерий. В частности, возвращение S. dysenteriae 1 и широкое распространение ее, послужившее причиной формирования гиперэндемических очагов дизентерии, связывают с приобретением ею плазмид, обусловивших множественную лекарственную устойчивость и повышенную вирулентность.
Особенности патогенеза и клиники. Инкубационный период при дизентерии 2 – 5 дней, иногда меньше суток. Формирование инфекционного очага в слизистой оболочке нисходящего отдела толстого кишечника (сигмовидная и прямая кишка), куда проникает возбудитель дизентерии, носит циклический характер: адгезия, колонизация, внедрение шигелл в цитоплазму энтероцитов, их внутриклеточное размножение, разрушение и отторжение эпителиальных клеток, выход возбудителей в просвет кишечника; вслед за этим начинается очередной цикл – адгезия, колонизация и т. д. Интенсивность циклов зависит от концентрации возбудителей в пристеночном слое слизистой оболочки. В результате повторяющихся циклов воспалительный очаг разрастается, образующиеся язвы, соединяясь, увеличивают обнаженность кишечной стенки, вследствие чего в испражнениях появляются кровь, слизисто-гнойные комочки, полиморфноядерные лейкоциты. Цитотоксины (SLT-I и SLT-II) обусловливают разрушение клеток, энтеротоксин – диарею, эндотоксины – общую интоксикацию. Клиника дизентерии во многом определяется тем, какой тип экзотоксинов в большей степени продуцируется возбудителем, степенью его аллергизирующего воздействия и иммунным статусом организма. Однако многие вопросы патогенеза дизентерии остаются еще не выясненными, в частности: особенности течения дизентерии у детей первых двух лет жизни, причины перехода острой дизентерии в хроническую, значение сенсибилизации, механизм местного иммунитета слизистой кишечника и др. Наиболее типичными клиническими проявлениями дизентерии служат понос, частые позывы: в тяжелых случаях до 50 и более раз в сутки, тенезмы (болезненные спазмы прямой кишки) и общая интоксикация. Характер стула определяется степенью поражения толстого кишечника. Наиболее тяжело протекает дизентерия, вызванная S. dysenteriae 1, наиболее легко – дизентерия Зонне.
Постинфекционный иммунитет. Как показали наблюдения над обезьянами, после перенесенной дизентерии остается прочный и достаточно длительный иммунитет. Он обусловлен антимикробными антителами, антитоксинами, повышением активности макрофагов и Т-лимфоцитами. Значительную роль играет местный иммунитет слизистой оболочки кишечника, опосредуемый IgAs. Однако иммунитет носит типоспецифический характер, прочного перекрестного иммунитета не возникает.
Лабораторная диагностика. Основной метод – бактериологический. Материалом для исследования служат испражнения. Схема выделения возбудителя: посев на дифференциально-диагностические среды Эндо и Плоскирева (параллельно на среду обогащения с последующим посевом на среды Эндо, Плоскирева) для выделения изолированных колоний, получение чистой культуры, изучение ее биохимических свойств и, с учетом последних, идентификация при помощи поливалентных и моновалентных диагностических агглютинирующих сывороток. Выпускают следующие коммерческие сыворотки.
1. К шигеллам, не ферментирующим маннит:
к S. dysenteriae 1 и 2 (поливалентные и моновалентные),
к S. dysenteriae 3 – 7 (поливалентные и моновалентные),
к S. dysenteriae 8 – 12 (поливалентные и моновалентные).
2. К шигеллам, ферментирующим маннит:
к типовым антигенам S. flexneri I, II, III, IV, V, VI,
к групповым антигенам S. flexneri 3, 4, 6, 7, 8 – поливалентная,
к антигенам S. boydii 1 – 18 (поливалентная и моновалентные), к антигенам S. sonnei I фазы, II фазы,
к антигенам S. flexneri I – VI + S. sonnei – поливалентная.
Для быстрой идентификации шигелл рекомендуется следующий метод: подозрительную колонию (лактозонегативная на среде Эндо) пересевают на среду TSI (англ. triple sugar iron) – трехсахарный агар (глюкоза, лактоза, сахароза) с железом для определения продукции H2S; или на среду, содержащую глюкозу, лактозу, сахарозу, железо и мочевину. Любой организм, который расщепляет мочевину через 4 – 6 ч инкубирования, вероятнее всего, относится к роду Proteus и может быть исключен. Микроорганизм, образующий H2S или имеющий уреазу, или образующий кислоту на косячке (ферментирует лактозу или сахарозу), может быть исключен, хотя штаммы, образующие H2S, должны быть исследованы как возможные члены рода Salmonella. Во всех других случаях культура, выросшая на этих средах, должна быть исследована и, если ферментирует глюкозу (изменение цвета столбика), выделена в чистом виде. Одновременно она может быть исследована в реакции агглютинации на стекле с соответствующими антисыворотками к роду Shigella. При необходимости проводят другие биохимические тесты, проверяющие принадлежность к роду Shigella, а также изучают подвижность.
Для обнаружения антигенов в крови (в том числе в составе ЦИК), моче и испражнениях могут быть использованы следующие методы: РПГА, РСК, реакция коагглютинации (в моче и испражнениях), ИФМ, РАГА (в сыворотке крови). Эти методы высокоэффективны, специфичны и пригодны для ранней диагностики.
Для серологической диагностики могут быть использованы: РПГА с соответствующими эритроцитарными диагностикумами, иммунофлуоресцентный метод (в непрямой модификации), метод Кумбса (определение титра неполных антител). Диагностическое значение имеет также аллергическая проба с дизентерином (раствор белковых фракций шигелл Флекснера и Зонне). Реакцию учитывают через 24 ч. Она считается положительной при наличии гиперемии и инфильтрата диаметром 10 – 20 мм.
Лечение. Основное внимание уделяется восстановлению нормального водно-солевого обмена, рациональному питанию, дезинтоксикации, рациональной антибиотикотерапии (с учетом чувствительности возбудителя к антибиотикам). Хороший эффект дает раннее применение поливалентного дизентерийного бактериофага, особенно таблетированного с пектиновым покрытием, которое предохраняет фаг от действия HCl желудочного сока; в тонком кишечнике пектин растворяется, фаги освобождаются и проявляют свое действие. С профилактической целью фаг следует давать не реже одного раза в три дня (срок его выживания в кишечнике).
Проблема специфической профилактики. Для создания искусственного иммунитета против дизентерии были использованы различные вакцины: из убитых бактерий, химические, спиртовая, но все они оказались малоэффективными и сняты с производства. Созданы вакцины против дизентерии Флекснера из живых (мутантных, стрептомицинзависимых) шигелл Флекснера; рибосомальные вакцины, но они также не нашли широкого применения. Поэтому проблема специфической профилактики дизентерии остается нерешенной. Основной путь борьбы с дизентерией заключается в улучшении системы водоснабжения и канализации, обеспечении строгих санитарно-гигиенических режимов на предприятиях пищевой, в особенности молочной промышленности, в детских учреждениях, местах общественного пользования и в соблюдении личной гигиены.
Читайте также:

