Потемнело глазное яблоко у человека
Добавил пользователь Алексей Ф. Обновлено: 24.09.2024
Плавающие помутнения встречаются у очень многих людей, что является проявлением разнообразных помутнений стекловидного тела глаза. Стекловидное тело – прозрачная бесцветная студенистая субстанция, подобная гелю. Расположено в заднем отделе глазного яблока, охватывая пространство между хрусталиком и сетчаткой, и прилегая к ним, образует стекловидную камеру глаза. Стекловидное тело – самый большой структурный элемент глазного яблока, составляющий около 4/5 его объёма, который придаёт глазу шаровидную форму, обеспечивая плотность, прочность и упругость – это его первая функция. Вторая, обладая уникальной прозрачностью – проводит свет к сетчатке. Кроме того, оно активно участвует во внутриглазном обмене веществ.
Помутнения могут ощущаться по-разному:
Причины возникновения помутнений:
1.Механические травмы глаза и глазного яблока. При умеренном и сильном давлении на глаз, стекловидное тело деформируется, тем самым нарушается его сетчато-нитчатое строение. При этом волокна стекловидного тела могут разрываться, опадать, запутываться в клубки и сгустки. После таких травм человек начинает видеть помутнения, что и есть деструкция стекловидного тела. При травмах глаза в жидкую среду стекловидного тела может попадать кровь, которая также видна как плавающие помутнения, однако кровь расщепляется ферментами через некоторое время, в отличие от "мушек" коллагеновой природы.
2.Нарушения кровообращения глаза. Это может быть вызвано целым рядом причин: нарушения в работе сердечно - сосудистой системе, вегето - сосудистая дистония, спазмы сосудов шеи, головного мозга, позвоночника, миопия, связанная с перерастяжением тканей глазного яблока вследствие его роста в переднее - задней оси. В некоторых случаях улучшения микроциркуляции крови в глазу и глазном яблоке способствуют умеренные занятия физическими упражнениями, йогой, массаж, прогулки на свежем воздухе, активный образ жизни.
3.Воспалительные процессы в глазах, внутриглазные инфекции, внутриглазные паразиты. Последствия острых респираторных заболеваний.
4.Различные нарушение метаболизма (обмена веществ); тяжёлые хронические заболевания - сахарный диабет, СПИД, болезнь Паркинсона; истощение нервной системы; физическое истощение, дистрофия; частые и длительные нагрузки глаз; тяжелые физические и психо - эмоциональные нагрузки; длительная гипоксия (недостаток кислорода); радиоактивное облучение; недостаток витаминов, минеральных и питательных веществ; последствия некоторых глазных операций, курение и спиртное, заболевания печени и желудочно - кишечного тракта.
5.Возрастные изменения стекловидного тела, чаще всего начинаются в возрасте 40-60 лет.
Методы лечения:
- немедикаментозное лечение
- медикаментозное лечение
- хирургическое лечение (витрэктомия – удаление стекловидного тела)
Однако, немедикаментозное и медикаментозное лечение мало эффективно. В целом, следует отметить, что лечение помутнений стекловидного тела должно быть направлено в первую очередь на своевременное и полное устранение основной причины заболевания.

Пигментация роговицы глаза (невус) от обычного родимого пятна отличается лишь тем, что расположена на глазном яблоке. Так же, как и на теле, родинка на глазу может появиться в любом возрасте и изменяться в течение жизни по размеру и цвету. Однако, чаще всего ребёнок рождается уже с маленьким пигментированным пятном на радужке глаза. Явление это несимметричное. Пятно может быль округлым или иметь форму сектора с центром в середине зрачка, располагается родинка на роговице или на белке глаза. Приобретённые пигментные пятна на роговице обычно связаны с изменениями гормонального фона.
За цвет глаз, так же как и на коже, отвечает пигмент меланин. Цвет родимых пятен в глазу бывает коричневый, желтоватый, чёрный, розовый. Замечено, что светлокожие и светловолосые люди чаще бывают обладателями глазных родинок.
Чаще всего пигментация роговицы глаза не опасна. Однако, нужно следить и обратиться к врачу, если за короткий срок в пигментации произойдут значительные изменения. Это может быть признаком перерождения доброкачественного образования в меланому глаза.
2. Виды пигментных пятен
По расположению пятна делятся на невусы конъюнктивы (видны на слизистой оболочке глаза) и невусы хориоидеи (выявляются только при диагностике глаза, поскольку расположены на глазном дне).
По структуре пигментные пятна глаза делят на три группы:
- сосудистые пятна (красноватые или розовые пятна, образовавшиеся из сосудов глаза);
- пигментный невус (скопления пигмента меланина коричневого, желтоватого или чёрного цвета);
- кистовидный невус (узел из лимфатических сосудов, чаще бесцветная область, делающая картину рисунка роговицы похожей на соты или пузырьки).
3. На что следует обратить внимание?
Родинки глаза никак не влияют на зрение. Тем не менее, пятно в глазу требует особого внимания и консультации офтальмолога. В норме края невуса чётко очерчены, поверхность бархатистая на вид, форма и цвет существенно не меняются. Если рост и изменения пятна становятся заметными, необходимо пройти ряд обследований, при необходимости — лечения или даже удаления пигментного пятна. Также тревожными симптомами должны стать:
- ухудшение зрения;
- ограничение поля зрения;
- ощущение постороннего предмета в глазу.
Даже если невус в глазу стабилен и не доставляет человеку никакого беспокойства, нужно помнить, что, как любую родинку, крайне нежелательно подвергать его ультрафиолетовому излучению и иным воздействиям, провоцирующим мутации. В солнечную погоду очень желательно защищать глаза темными очками ли хотя бы носить головные уборы с козырьком.
4. Методы лечения
Если по каким-то причинам совместно с врачом принято решение удалить пигмент на роговице глаза, — современная медицина предлагает щадящие методы. До недавнего времени родинки глаза оперировались только с помощью микроскальпелей и радиоскальпелей под микроскопом. В настоящее время широко применяется лазерная коагуляция. Процедура стала максимально безопасной для близлежащих тканей, безболезненной и эффективной: достигается идеальный косметический результат.
Заболевания ![частые заболевания]()
Жалобы и симптомы ![Жалобы и симптомы]()
- Высокая температура тела
- Иммунитет снижен
- Боли различной локализации
- Резкое снижение или набор веса
- Плохая работы желудка тракта
- Частые ОРЗ, ОРВИ
- Слабость, головокружение, недомогания
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика ![Диагностика]()
- ЭКГ (электрокардиограмма)
- Общий анализ крови
- Биохимический анализ крови
- Общий анализ мочи
- Пульсоксиметрия
Наши цены ![Типичные жалобы]()
- Консультация терапевта - от 1500 р.
- Биохимический анализ крови (стандартная, 10 показателей) - 2470 р.
- Биохимический анализ крови (расширенаяая, 14 показателей) - 3565 р.
- Общий анализ крови - 675 р.
- ЭКГ (электрокардиография) - 1500 р.
- Общий анализ мочи - 320 р.
- Пульсоксиметрия - 500 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бельмо на глазу: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Бельмо на глазу, или лейкома внешне проявляется помутнением роговицы глаза, возникшим после травмы или воспалительного процесса. Роговица представляет собой переднюю, самую выпуклую часть капсулы глаза, состоящую из тонкой бессосудистой мембраны, через которую преломляющийся свет попадает в задние отделы глаза. Различают три стадии помутнения роговицы в зависимости от размеров и глубины поражения: облачко, пятно и бельмо, однако все они сказываются на остроте зрения, а в некоторых случаях человек может полностью ослепнуть на пораженный глаз.
Разновидности бельм на глазу
Различают врожденное и приобретенное бельмо:
- врожденное бельмо формируется еще в период внутриутробного развития эмбриона и часто сочетается с другими врожденными болезнями глаз;
- приобретенная форма – наиболее распространенная, одинаково часто встречается как у мужчин, так и женщин.
- бельмо роговицы без поражения других отделов глаза; в роговой оболочке имеются рубцы разной формы и длины;
- бельмо, спаянное с радужкой; на роговице появляется помутнение, прорастающее мелкими сосудами, переходящее на область радужной оболочки;
- бельмо в сочетании с истинным помутнением хрусталика, то есть катарактой;
- бельмо с вторичной катарактой;
- интенсивное помутнение роговицы глаза, для которого характерны спайки роговицы с радужкой и/или хрусталиком, помутнение хрусталика;
- бельмо, осложненное отслойкой сетчатки глаза и развитием атрофии глаза.
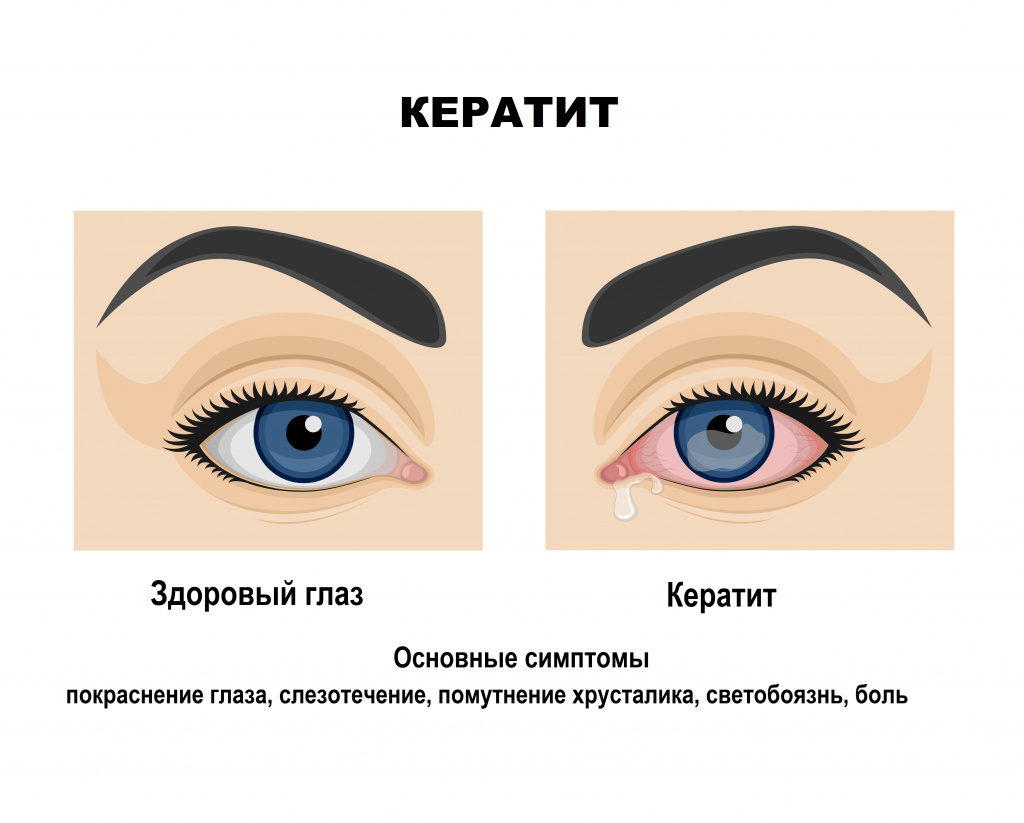
Одной из возможных причин врачи считают кератит – воспаление роговой оболочки глаза. Чаще всего причиной кератита становится вирусная инфекция (вирусы герпеса, ветряной оспы). Нередко к воспалительному процессу в роговице приводят бактериальные инфекции, а также несоблюдение правил ношения контактных линз.
Для кератита характерны покраснение глаза, боль, слезотечение, светобоязнь, помутнение роговицы уже на начальных этапах заболевания, снижение остроты зрения.
Если лечение не начато вовремя, воспаление распространяется глубже и начнет формироваться бельмо на глазу.
Травмы роговицы – еще одна распространенная причина возникновения бельма на глазу. Травмы могут быть как механическими, так и термическими или химическими (ожоги щелочью или кислотой). Щелочные ожоги наиболее опасны.
Первые симптомы при травме - боль, слезотечение, ощущение инородного тела, опускание века.
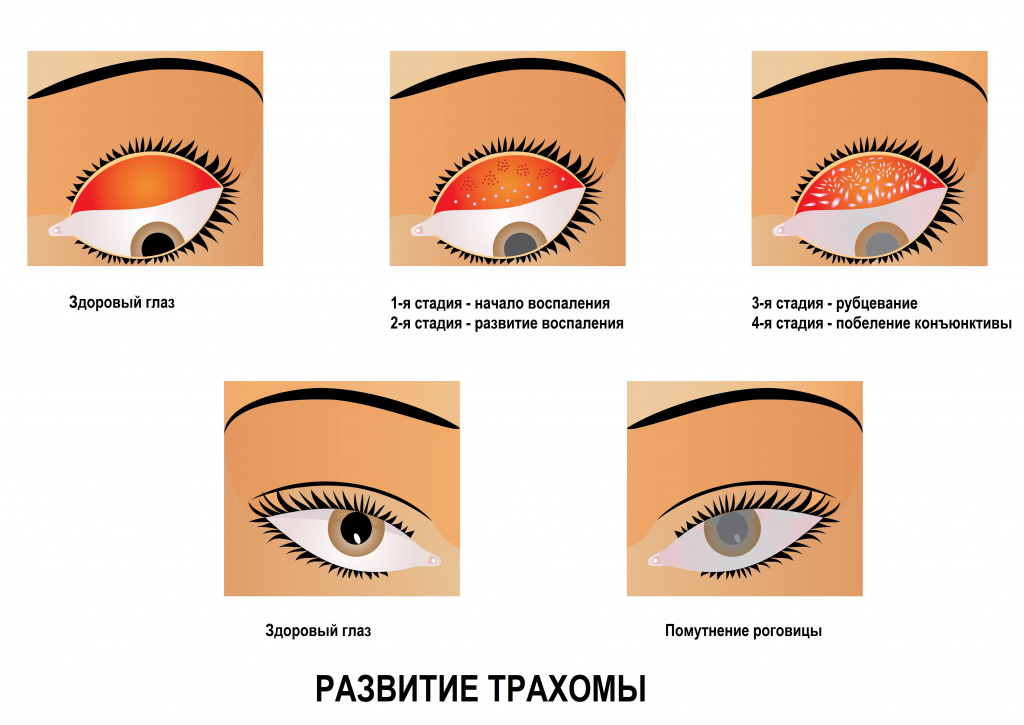
Инфекционные заболевания конъюнктивы могут приводить к поражению роговицы и возникновению бельма. Конъюнктива – это соединительная оболочка глаза, которая покрывает внутреннюю поверхность век, а снаружи доходит до роговицы. Одно из наиболее опасных заболеваний конъюнктивы – трахома. Оно возникает при попадании в глаз хламидийной инфекции, носит хроническое течение и является причиной слепоты почти у двух миллионов людей в мире. Дети наиболее подвержены этому заболеванию глаз.
Туберкулез – инфекционное заболевание, которое, несмотря на успехи отечественной медицины, по-прежнему нередко диагностируется у пациентов всех возрастов. Туберкулезное поражение может затрагивать любые органы и системы организма, в том числе инфекция может распространяться и на глаза, приводить к глубоким повреждениям роговицы и вызывать формирование бельма.
Описаны случаи формирования бельма после хирургических вмешательств на глазах. Это объясняется нарушением целостности роговицы, что повышает риск проникновения инфекции.
Заболевания, приводящие к формированию бельма на глазу
- Врожденные патологии, например, лимбальный дермоид, склерокорнеа.
- Кератит.
- Травмы (химические, термические ожоги, проникающие ранения).
- Трахома.
- Язвы роговицы.
- Туберкулез, сифилис.
Лечением бельма на глазу занимается врач-офтальмолог. Он назначает анализы и проведет дополнительные обследования. При подозрении на инфекционную этиологию бельма может потребоваться консультация врача-инфекциониста, фтизиатра.
Диагностика и обследования при появлении бельма на глазу
Для уточнения диагноза врач может назначить следующие обследования:
-
клинический анализ крови с развернутой лейкоцитарной формулой поможет выявить воспалительные изменения при различных инфекционно-воспалительных заболеваниях;
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
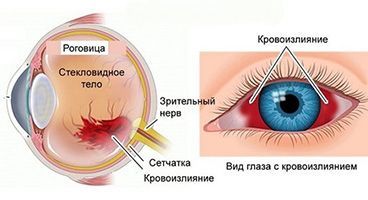
До 90% информации об окружающем мире человек получает с помощью органа зрения. Глаз – это очень чувствительный орган, глаза нужно беречь и с вниманием относиться к травмам и повреждениям. Кровоизлияние в глаз может произойти в любом возрасте и по самым разным причинам. Когда это признак патологии, а когда можно обойтись без врача? Почему развиваются осложнения, и можно ли этого избежать?
В первую очередь, кровоизлияние – это не отдельное заболевание, а симптом, иногда свидетельствующий о наличии болезни сосудов или зрительного анализатора. Если патология возникает на фоне травмы или физической нагрузки и не сопровождается сильной болью или нарушением зрения, то такая ситуация, как правило, не опасна. Если наблюдаются дополнительные симптомы и кровоизлияние не проходит – без помощи врача-офтальмолога не обойтись. Лечение зависит исключительно от причины возникновения проблемы и назначается только после обследования.
Виды кровоизлияния в глаз
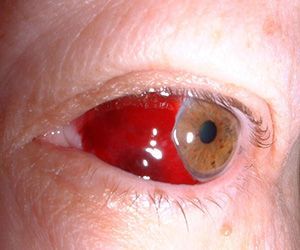
Кровоизлияние – это повреждение кровеносных сосудов, чаще всего самых мелких – капилляров. Оно приводит к покраснению, интенсивность которого зависит не от степени повреждения, а от локализации разрыва сосудов.
По тому, в каком отделе глаза произошло кровоизлияние, выделяют четыре типа:
- Гифема. Так называется скопление крови между роговицей и радужкой – это пространство называется камерой глаза. Чаще всего возникает вследствие механической травмы тупым предметом. Эта разновидность кровоизлияния сопровождается выраженной болью, а также нарушением зрения. При развитии гифемы требуется срочная помощь офтальмолога, иначе возможны осложнения.
- Гемофтальм. Так называется кровоизлияние, локализованное в стекловидном теле. Основной симптом – туманная дымка перед глазами, не пропадающая при моргании. Если крови скапливается много, то возможна полная потеря зрения. Эта разновидность кровоизлияния считается наиболее тяжелой и опасной. Потеря зрения может быть необратимой, вероятность излечения зависит от скорости оказания медицинской помощи.
- Субконъюнктивальное кровоизлияние вызывается повреждением сосудистой сети слизистой оболочки. Эти кровоизлияния часто случаются без видимой причины, могут развиваться на фоне хронических болезней глаза или сосудов.
- Скопление крови в области сетчатки возникает из-за повреждения сосудов сетчатки. Эта область глаза наиболее чувствительная и подверженная повреждениям. Достаточно небольшого кровоизлияния, чтобы развилось стойкое нарушение зрения.
Определить, к какой категории относится кровоизлияние, может только специалист. Поэтому при появлении типичных симптомов правильнее всего в тот же день обратиться к офтальмологу.
- Первичная консультация - 3 900
- Повторная консультация - 2 000
Симптомы
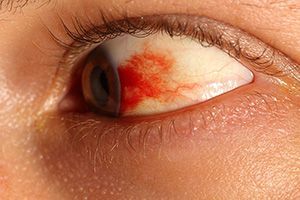
Симптомы кровоизлияния также различаются в зависимости от локализации повреждений.
При возникновении гифемы развивается такая характерная клиническая картина:
- В глазу появляется красное пятно с ровными краями, оно равномерно окрашено.
- Степень окраски пятна меняется в зависимости от положения тела – лежа или стоя. Это связано с тем, что кровь может перетекать внутри передней камеры глаза.
- Потери зрения нет.
- При отсутствии помощи кровоизлияние проходит самостоятельно в течение нескольких дней.
Симптомы гемофтальма сильно отличаются:
- Внешне кровоизлияние проявляется наличием бурого пятна с однородной окраской.
- Наблюдается нарушение зрения. Степень тяжести зависит от того, насколько сильно повреждена слизистая. При тотальном гемофтальме может развиться полная потеря зрения.
- Перед глазами появляются вспышки, возникают темные пятна, часто меняющие форму и размер.
Гемофтальм требует врачебной помощи, потому что среди возможных осложнений числятся отслойка сетчатки и атрофия глаза. А при оперативном лечении можно сохранить зрение.
Симптомы кровоизлияния в сетчатку:
- Перед глазами появляется сетка, возникают движущиеся точки – мушки.
- Предметы выглядят расплывчато.
- Снижается острота зрения. Редко зрение пропадает полностью.
Возникает на фоне контузии орбиты (что часто является следствием тяжелых травм в области глаз), а также на фоне васкулита и некоторых системных заболеваний.
Если при кровоизлиянии накапливается много крови, развивается такое состояние как экзофтальм. Глазные яблоки начинают выступать вперед, пациент ощущает ограничение в движении глаза. Если кровь находит выход, то она может выступать под веком и в конъюнктивальный мешок.
Существуют симптомы, указывающие на специфические повреждения и использующиеся в диагностике. Например, если кровоизлияние распространяется и на кожу и напоминает оправу очков, это говорит о переломе основания черепа.
Причины
Причины бывают разные:
- Травмы глаза, глазницы или черепа. Особенно опасны тупые сильные удары по голове. После получения такой травмы (даже при отсутствии симптомов) необходимо пройти осмотр у офтальмолога.
- Инфекционные вирусные заболевания. Кровоизлияние происходит из-за воспаленной слизистой.
- Развитие гипертонического криза. Быстрое повышение артериального давления может привести к нарушению целостности сосудов. Особенно часто такое происходит к пожилых людей или у пациентов, страдающих от сахарного диабета или аутоиммунных заболеваний.
- Рвота и сильный кашель (физическое перенапряжение) могут привести к появлению небольшого кровоизлияния. Несмотря на то, что покраснение глаза бывает сильным, состояние не относится к категории опасных.
- Прием лекарственных препаратов, снижающих вязкость крови. К ним относится популярное обезболивающее и жаропонижающее — аспирин, который часто принимают в больших дозах и без назначения врача.
- Дефицит витамина К. Это редкая патология. Витамин К вырабатывает микробиота кишечника, и чаще всего дефицит развивается после массивной антибиотикотерапии или при хронических заболеваниях иммунной системы или органов ЖКТ.
- Наследственное нарушение свертываемости крови – гемофилия.
Риск значительно возрастает при наличии любых хронических патологий сердца, сосудов и внутренних органов, а также в первые несколько недель после операций на глазах.
Кровоизлияния могут происходить и у детей любого возраста: от новорожденных до подростков. Причины в основном те же, что и у взрослых.
Рекомендации пациентам
Когда стоит немедленно обратиться к врачу:
- Покраснение возникло одновременно в обоих глазах. Это может быть признаком серьезного нарушения кровообращения.
- Потеря или снижение зрения в одном глазу или в обоих на фоне покраснения.
- Кровоизлияние сопровождается туманом перед глазами, который не проходит в течение нескольких минут или после моргания.
- Покраснение сопровождается сильной болью и нарушением зрительной функции.
- Кровоизлияние произошло в результате травмы. Часто из-за шока сложно определить реальную тяжесть полученных повреждений.
- Покраснение появилось на фоне приема антикоагулянтов.
Если кровоизлияние не сопровождается перечисленными симптомами, оно субконъюнктивальное, и пациенту известна причина, то обращаться к врачу необязательно. Офтальмолога стоит посетить, если покраснение не пройдет в течение нескольких дней.
Что нельзя делать при кровоизлиянии:
- Не рекомендуется тереть глаза – это приведет к раздражению, которое может скрыть симптомы, а в отдельных случаях это может усилить кровотечение.
- Закапывать сосудосуживающие средства до консультации со специалистом.
- Носить контактные линзы.
- Нельзя самостоятельно прекращать прием антикоагулянтов. Необходимо сообщить о кровоизлиянии лечащему врачу.
При появлении кровоизлияния в глаз в любом случае необходимо дать глазам отдых, не напрягаться, избегать физических нагрузок до видимого улучшения.
Что касается профилактики, то не существует специальных мер, которые могут защитить от кровоизлияния. Пациентам, страдающим от системных заболеваний, необходимо принимать прописанные препараты, соблюдать рекомендации по образу жизни. Больным сахарным диабетом и гипертонической болезнью нужно наблюдаться у офтальмолога, посещать профилактические осмотры.
Читайте также:




